MENU
CLOSE
エージェントサービス
知りたい・聞きたい
VOL.100
厚生労働省
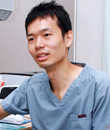
医療専門職 井手一彦氏(42歳)
福岡県出身

中学生のときに興味を持ったHIVの研究に従事し、病院では患者の心に寄り添う診療を行う。研究も臨床も充実していた井手一彦氏が新たな道に踏み出したのは、昔から抱いていた夢の実現を目指したからだ。恩師をはじめ周囲の人々の支援でキャリアチェンジし、現在は感染症危機管理の専門家として活躍する井手氏に、これまでの多様な経歴を聞いた。
『リクルートドクターズキャリア』2019年8月号掲載
医師は命をつなぎ、人と人とをつなげ、多様な地域や世界とつながる。薬剤耐性HIVの治療薬研究と血液内科の診療に従事し、現在は厚生労働省で感染症危機管理専門家として活躍する井手一彦氏の姿は、医師が秘めた可能性の広さ・深さを示しているようだ。
井手氏は中学生のときに読んだ科学雑誌の記事でHIVを知り、免疫機能に関わる細胞に感染するウイルスへの興味と、研究や臨床で治療に貢献したいとの思いから、エイズ学研究センターを持つ熊本大学医学部を進路に選んだ。
「私が入学した翌年、アメリカのNIH(国立衛生研究所)の研究者で、世界初の抗HIV薬AZTを開発された満屋裕明先生が大学の教授に就任され、研究環境が一層充実したことも幸運でした」
こう語る井手氏は満屋氏が受け持つ医局に入局し、大学病院や県南部の病院の血液内科で主に診療。すでに当時はHIVの治療薬はある程度出そろっていたため、満屋氏の指導により井手氏は薬剤耐性ウイルスも研究したと言う。
「この時代はHIVに限らず新薬開発のスピードが上がって治療が簡便になり、院内衛生はエビデンスをもとに管理が徹底され、多数のコ・メディカルスタッフが病棟で活躍し始めるなど、医療環境が大きく変化した時期でした」
医師は患者の治療に加え、リーダーまたはサポーターとして医療チーム全体の舵取りをする役割も担うようになったと井手氏。
「特に市中病院の場合、治療が困難な患者さんの生活面での不自由さを解消し、地域で安心して暮らしていただくなど、医療と福祉を連携させる取組も必要でした」
さらに家族が高齢の患者を介護老人保健施設に預けたいと希望したとき、老健施設は血液疾患にどう対応すればいいのか、どんな症状なら入院が必要かといった受け入れ条件について、井手氏は病院の地域医療連携室と協力して施設側と詳細を詰めるなど、地域との密接な連携も重視した。
「私が長く診療に携わった熊本総合病院は、熊本県南部で血液疾患を診られる数少ない病院。経営的に厳しいときもありましたが、地域に必要な病院として母校から医師派遣を受けるなど、周囲の助けで何とか診療が続けられました」
血液疾患の治療は時間がかかり、入院・退院を繰り返して抗がん剤を何クールも使うため、心身ともに負担が大きい。このため患者がどの程度まで治療を望むかなど、一人ひとりと話し合って治療方針を決めていったと井手氏は言う。
「また終末期の患者さんの治療をどれだけ続け、どこで看取るのかも非常に重い課題。これもご本人やご家族と相談し、なるべく希望に添った最期を迎えていただけるよう病院と地域の施設が連携してサポートしていきました」
完治して退院できる患者ばかりではなかったが、院内の協力や地域連携により患者と家族の希望をかなえ、感謝されることが何よりうれしかったと井手氏。しかし自身は30代の終わりを迎えて、新たな道も模索していたと言う。
HIVの研究は明確な目標だったが、昔から国際機関で働きたい気持ちもあったと語る井手氏。
「それは漠然とした夢でしたが、後輩を指導する立場になって臨床の仕事が少し落ち着き、改めてチャレンジしようと思いました。そんなときに厚生労働省でIDES*養成プログラムの1期生募集が始まったのです」
IDESプログラムは同省が2014年に西アフリカで起きたエボラ出血熱の流行を踏まえ、感染症の危機管理の専門家を養成するために設けたもの。国内外で計2年間の研修を受け、研修の受け入れ先にはWHOなども含まれる。
「九州を訪れる訪日外国人は年々増え、海外からの感染症流入が問題になる可能性も考えられました。そこでIDESプログラムで専門知識を養いたいと思ったのです」
医局や満屋氏も新たなチャレンジを応援してくれ、井手氏は2016年にIDES2期生として厚生労働省に入省した。
*IDES(Infectious Disease Emergency Specialist):感染症危機管理専門家
井手氏が受けたIDESプログラムの1年目は国内研修。感染症の医療政策を学び、情報収集能力を養い、検疫所実務のほか国立感染症研究所・国立国際医療研究センターなどで、本人のバックグラウンドを踏まえて教育が行われた。
IDESが目標とするのは国内外の感染症危機管理に対応できる人材だが、行政職や研究者、医療従事者など多様な専門家が集まる現場で、幅広い知識を活かして各自の主張や考えを調整し、最適解を導く手助けをするリエゾン業務への期待も大きいと井手氏は言う。
「私の入省直後に起きた熊本地震では、当省から被災地に派遣されるチームのメンバーに選ばれ、現地の研究者や医療関係者との連携、現場と本省の連絡役など、不十分ながらリエゾン業務も担うことができたと思います」
派遣を終えた井手氏は医療行政などを学びながら、横浜検疫所に配属され、豪華客船も寄港する横浜港の検疫業務に従事した。入港前に船上から送られてくる有症者情報や寄港した国・地域の状況などから検疫感染症の可能性を検討し、水際対策に注力。
海外への渡航者には現地で注意すべき感染症、望ましい予防接種といった情報提供も行った。
プログラム2年目は海外研修で、井手氏はWHOが世界各地の健康危機への対応のため編成した組織に専門技官として配属された。そこでは各種メディアが発信する情報のシグナルサーベイランス、加盟国やパートナーから提供される情報などを通じて、感染症の発生状況の把握や今後の予測を行い、さらにWHOとしての対応を検討し、該当する専門部署に伝える重要な役割を担ったと井手氏。
「このときに大量の情報を読み解く力を養い、国・国際機関・NGOなど各ステークホルダーと粘り強く交渉する力も磨けました」
2018年に帰国した井手氏らIDES2期生は、国内の感染症対策や後進の育成に協力するため検討を重ね、希望者には本来2年間のプログラムをさらに1年延長する案を上司に提案。それは稟議後に承認され、井手氏は同省結核感染症課で3年目の業務に就いた。
「その後、WHOからバングラデシュの難民キャンプへの専門家派遣の要請を受け、当省からはIDESの私が加わりました。少し前まで本部にいたので、情報共有もスムーズでしたね」
このほか井手氏は研究者の立場から現地のラボの衛生管理を指導し、医療現場の経験から病院の臨床業務にもアドバイス。自らの経験を活かしたリエゾン業務でも力を発揮できたと話す。
帰国後、結核感染症課での業務を経てIDESプログラムを修了した井手氏は、世界的なマスギャザリングイベントが続く日本での感染症対策を重視。現在は感染症対策でも重要な東京検疫所に勤務する。
「ここでは東京国際空港も担当していますが、情報評価、危機対応訓練などをスムーズに実行できるのは、WHOでの経験のおかげ。しかも上司は、私がより多くの経験を積むことを考慮し、結核感染症課にも籍を置いてくれたのもありがたく思います」
緊急時にはIDESが各地から集まり、それぞれの専門性をもとに協力して対策を練る体制があるのも心強いと井手氏。
「ただ、本来は緊急事態に限らず、その恐れがあるさまざまな事態に対し、早期に収拾できるのが何よりです。それには空港の各ステークホルダーに感染症への理解を深めてもらい、緊急時の対応も検討するなど準備が必要。平時の地味な啓発活動こそ緊急時対応の要と考えています」

バングラデシュの難民キャンプで活動する現地のWHOスタッフと井手氏。
厚生労働省が所轄する検疫所は全国の主要な海港・空港110カ所に設置され、日本に入国する船舶・航空機すべてを検疫し、検疫法に定められた感染症の疑いのある入国者がいる場合は、必要に応じて検査や国内医療機関への紹介を行う。また入国した船舶や航空機、対象とする施設・区域の衛生業務も担っている。
このほか食品衛生法にもとづく輸入食品の管理や試験検査業務なども検疫所の役割となる。
東京検疫所の所長で、那覇検疫所所長なども経験した本馬恭子氏は、それぞれの地域特性が検疫業務にも反映されると言う。
「東京港や川崎港では貨物船の検疫が中心となる一方、福岡や沖縄の港は海外の大型客船が増え、多くの客船検疫にも対応しています」
検疫業務では検疫法第2条にある検疫感染症14種のほか、政令で期間を定めて指定する感染症や新感染症などの国内への侵入を、水際で防ぐことを目的としている。
入国する船舶や航空機から「感染症が疑われる者がいる」といった連絡を受けた際、検疫所では感染症の判断と対処をマニュアルに沿って行い、必要な場合は貨物や乗客を降ろさずに船内・機内の検疫も実施する。このとき医師の力は非常に重要と本馬氏は言う。
「看護師や技官・事務官も聞き取りはできますが、感染症か否かの最終判断は医師が適任だと実感しています。特に井手先生はIDESプログラムも修了し、検疫感染症が海外でどう扱われ、日本の検疫所が世界的にどのような位置付けにあるかなどもご存じで、グローバルな視点からも情報を共有してくれると期待しています」
東京検疫所配属の医師は井手氏を含め3人となり、手薄になりがちだった東京国際空港の検疫業務にも厚みが増すと本馬氏。
「検疫所は世界的な感染症に対する危機管理のほか、出国者への感染症情報の提供、自治体との協力で地域の公衆衛生に貢献するなど幅広く活躍できる仕事。医師ごとに自分なりのやりがいを見いだせるのではないでしょうか」

医師は厚生労働省の職員として、入国者の健康相談業務、出国者への予防に関する相談及び予防接種業務、海外の感染症情報の収集・提供業務などに従事する。また検疫所長等の管理職への登用の機会もある。全国の検疫所には約50人の医師が勤務し、東京検疫所・東京空港検疫所支所には7人の医師が配置されている。海港検疫所は原則として土・日曜・祝日が休日だが、24時間対応の空港検疫所はシフト制で対応し、効率的な勤務により各医師の負担軽減を図っている。また検疫所勤務中も、専門医資格の維持等のために臨床経験を継続できるよう、大学や医療機関で週1回程度の兼業(有報酬)も可能となっている(事前審査あり)。

| 正式名称 | 厚生労働省東京検疫所 |
|---|---|
| 所在地 | 東京都江東区青海2-7-11 |
| 開設年 | 1950年 |
| 管轄区域(検疫業務) | 船舶/京浜港のうち東京港区及び川崎港区、 茨城県:鹿島港、日立港、常陸那珂港、 千葉県:千葉港及び木更津港、 東京都:二見港(小笠原) 航空機/東京国際空港、茨城空港、 松本空港(チャーター便関連)、 横田基地(日米地位協定関連)、 入間基地(自衛隊関連)、百里基地(自衛隊関連) |
| 全国の検疫所 | 全国に13カ所の検疫所本所が置かれ、 14カ所の支所、83カ所の出張所を管轄している。 (本所・支所・出張所の合計110カ所) 本所/(海港)小樽、仙台、東京、横浜、 名古屋、新潟、大阪、神戸、広島、福岡、那覇、 (空港)成田空港、関西空港 |
| (2019年5月時点) |
この記事を読んだ方におすすめ
※ご相談は無料です
医師の方々が、どんな想いを胸に転職に踏み切ったのか、転職前後の状況をお聞きしました。