MENU
CLOSE
エージェントサービス
知りたい・聞きたい

超高齢社会を支える立役者として、期待されている「地域包括ケア病棟(病床)」。
2014年の診療報酬改定で新設されて以来、届出数は1000病院を超え、そのほとんどが一般病床からの転換だ。
現在は急性期に携わっている医師も、そう遠くない将来、“地域包括ケア医”になるかもしれない。
病棟新設から1年が過ぎた今、地域包括ケア病棟の現状や課題は。また、そこで求められるのはどんな医師像なのだろうか。
地域包括ケア病棟には「総合診療専門医」が求められる
療養型から地域包括へ移行した実例を紹介
寿康会病院(東京都江東区)理事長で、地域包括ケア病棟協会副会長の猪口雄二氏は、同病棟が持つ3つの役割についてこう解説する。「在宅や介護施設で療養している患者の急性増悪を受け入れるサブアキュート。急性期治療を終えた患者の継続的治療やリハビリテーション(以下、リハビリ)を中心とするポストアキュート。そして、在宅復帰支援です。高度で濃密な医療を提供する急性期病棟とは異なり、地域包括ケア病棟は全人的な観点で高齢者を支えます。私が副会長を務める全日本病院協会でも、2001年から同じコンセプトの『地域一般病棟』を提唱してきました」
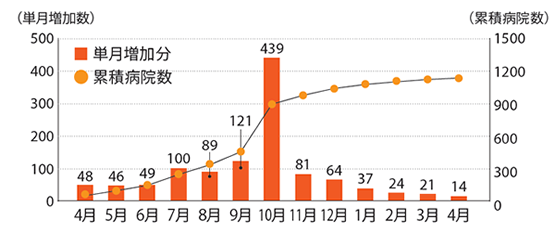
これからの超高齢社会において、地域包括ケア病棟は、“最大で最強の病棟”になるとも言われている。14年4月の新設から15年4月までの約1年間で届出数は1133病院に達した(グローバルヘルスコンサルティング・ジャパン[GHCJ]調べ)。
だが、猪口氏は「増え方に問題がある」と指摘する。「本来の役割を考えれば、全病床が地域包括ケア病棟の病院があってもいいはずです。しかし、実際には病棟単位での転換は少なく、病床単位が多い。当院も、全49病床のうち、一般病床が25、地域包括ケア病床は24にとどめました。当院の患者は半分がリハビリ、もう半分は一般急性期の疾患です。地域のニーズに応えるために、地域包括ケア病床と一般病床と組み合わせる形を選びました」
全てを地域包括ケア病棟にできない背景には、診療報酬の問題がある。「地域包括ケア病棟(病床)は基本的に定額制で、急性期の患者でも1日150点の加算は14日まで。手術を含めた急性期医療を十分に提供するには足りない状態です」
こうした診療報酬のあり方で懸念されるのは、前述した3つの役割を果たしきれないことである。
寿康会病院では、サブアキュートと在宅復帰支援はうまく回っている。地域の強化型在宅療養支援診療所と連携して、在宅復帰率は85~90%だ。しかし、ポストアキュートは地域包括ケア病床ではなく、一般病床で診ることが多いという。そのほうが診療報酬面で妥当だからだ。
これは同院に限った話ではない。地域包括ケア病棟の新設から1年で、浮き彫りになってきた課題である。「病院によっては、自院で急性期を終えた患者のポストアキュートを地域包括ケア病棟の主体にせざるを得なく、回復期リハビリ病棟と同等の機能になっています。もともと地域包括ケア病棟には、『病院完結から地域完結へ』という狙いがありますが、結果として連携が減り、病院完結型の医療になりかねません。病院側が本来の地域包括ケア病棟の役割をもっと積極的に打ち出していくと同時に、急性期部分の診療報酬の見直しも必要ではないでしょうか」

翻って、勤務医が地域包括ケア病棟で活躍する際、どのような能力が求められるのだろうか。「当院の地域包括ケア病床は、亜急性病床からの転換です。基本的な診療内容は、亜急性期とあまり変わらないと思います。守備範囲が広くて全人的な医療ができ、患者や家族と十分にコミュニケーションが取れる能力。認知症を理解していて、急性増悪が起きた時に、ある程度のめどをつけられる能力も必要と言えるでしょう」
17年度からは、新たな専門医制度のもとで「総合診療専門医」の育成がスタートするが、まさに地域包括ケア病棟の分野の人材育成につながると思われる。「これまでも、地域医療を守る志を持った若手医師はいましたが、教育システムが整っているとは言えなかった。制度が変わるこれからに期待しています」
超高齢社会を乗り切るための医療提供体制は、多方面からの整備が続いている。地域包括ケア病棟の今後の動向から目が離せない。
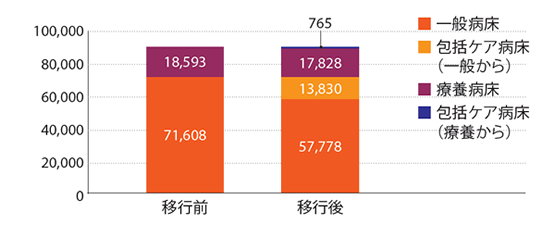
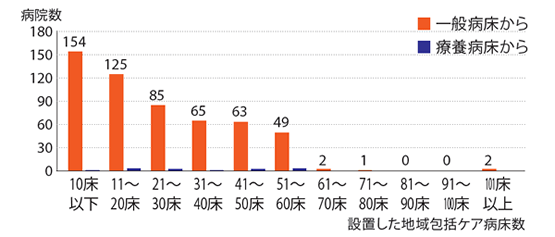
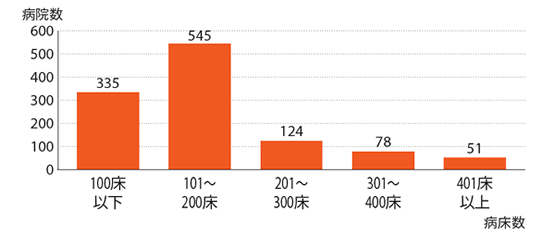
グローバルヘルスコンサルティング・ジャパン[GHC-J]の集計によると、2014年4月から15年3月における地域包括ケア病棟の届出数は1133病院。14年10月に急増したが、それ以降は微増である。200床以下の中小病院からの届出が中心だ。病床数は、確認できる24道県だけで1万4595床。うち一般病床からの移行が1万3830床、療養病床からの移行が765床。また、1病院あたりの地域包括ケア病床数は、10床以下が154病院と最多で、病棟単位での導入となる40床以上の病院はまだ少ない。
「メディ・ウォッチ」(グローバルヘルスコンサルティング・ジャパン)から引用
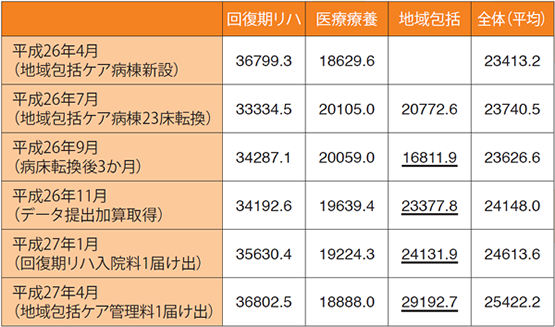
2015年4月までに届出が確認できた地域包括ケア病床は1万4595床。内訳は、一般病床からの移行が1万3830床を占め、療養病床からの移行は765床とわずかだった(GHC-J調べ)。
多摩川病院(東京都調布市)は、14年7月に医療療養病棟のうち23床を、地域包括ケア病床に移行した。理事長の矢野諭氏はこう語る。 「施設基準などのハードルが高く、療養病床からの移行は必ずしも容易ではありません。しかし、地域における役割を果たすために必要なことです。また、医療レベルが向上し、慢性期病院が急性期病院と同じ土俵に上がれるチャンスでもあります」
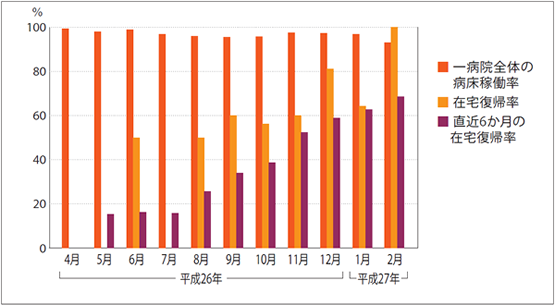
当初は、診療報酬の算定要件が比較的ゆるやかな「地域包括ケア病棟入院医療管理料2」で届け出た。その後、着々と実績を積み、翌15年4月には、より診療報酬の高い「同入院医療管理料1」を取得。算定要件の在宅復帰率70%を満たしたのだ。
「移行する前の医療療養病床は、在宅復帰率が30~40%でした。患者の重症化が進み、3年、5年と長期入院しているケースも多かったのです。一方で、当院では13年に回復期リハビリ病棟を開設していました。それによって職員たちが『患者を治して、地域に返す』という病院本来の機能を再認識していたことは、在宅復帰率70%を達成できた一因です」
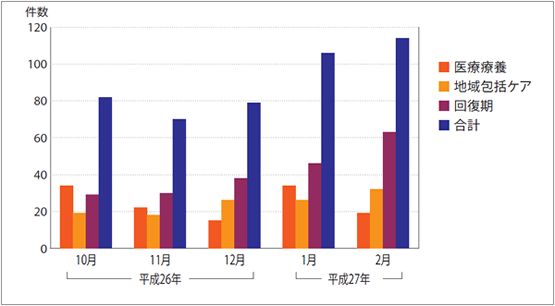
高いハードルをクリアできた要因は、ほかにもある。同院が位置する多摩地区には、いくつかの大学病院があり、月100件ほどの患者紹介を打診される。空きベッドの関係から、受け入れ可能な人数は紹介数の3~4割なので、在宅復帰が可能な患者を選んでいる。 「多いのは、在宅や特別養護老人ホームで療養中に急性増悪した患者です。あるいは、骨折で医学的管理の必要性が高い患者。回復期リハビリ病棟に行くほどリハビリを必要としない患者などです。逆に、リハビリができない状態の患者や、高度な認知症で徘徊したりする患者は、残念ながらお断りしています」
病院が患者を選ぶことについて、矢野氏は心理的な抵抗やジレンマを感じるという。それでも、病床機能に合わせた運用は重要だ。 「これからの時代は地域にある病院がそれぞれの立場でそれぞれの役割を全うし、地域として全体最適を目指すことが必要だと考えます」
地域医療包括ケア病床に移行したことで、1日あたりの入院単価は一時、ガクンと下がった。もっとも落ち込みが激しかったのは転換3ヵ月目の1万6811円で、医療療養病床の2万59円より3000円以上も低い。在宅復帰率が足りず、大部分が低い医療区分での算定となったためだ。しかし、5ヵ月目には2万3377円となり、同時期の医療療養病床の1万9639円を上回った。 「地域包括ケア病床の施設基準を満たすために人件費も増えましたから、当初は非常に苦しい時期でした。ただ、回復期リハビリ病棟の入院単価が常に3万5000円前後と高水準だったため、何とか耐えられました」
地域包括ケア病床への移行は、診療レベルの向上にもつながる。「データ提出加算」の算定が義務づけられているため、DPC(診断群分類)の導入が必須になるからだ。「医療療養病床は、医療区分1~3だけの分類で診療報酬を算定してきました。医療必要度で分類するため、病名に対する医師の意識が希薄になりがちです。診断に必要な検査もせず、診療録には『発熱のため抗生剤投与』とだけ書くような例が横行していました。ところがDPCを導入するには、ICD-10にのっとった診療を行わなくてはなりません。医療の標準化が必要になり、医師は大きく意識改革することになります」
療養病棟に勤務する医師は、年齢を重ねたベテラン層が多く、急にDPCを導入することに負担を感じる場合がある。しかし、多摩川病院では、多職種が協力して医師の意識改革を支えている。 「診療情報管理士が『先生、まずは主病名を書いて下さい』。薬剤師が『抗生剤を使用していますが、感染臓器の記載がありません』。検査技師が『CTだけでなく、超音波検査も行いますか?』などと、積極的に発言するのです。結果、チーム医療が緊密化し、医療の質が向上します」

多摩川病院
矢野氏によると、地域包括ケア病床で働く医師には、老年医学の基本である①身体面、②精神面、③社会経済面という、3つの観点での知識と理解が求められるそうだ。 「身体面は、病気をコントロールすることですが、慢性疾患の高齢者は完璧を目指さないことが大切です。糖尿病にしても、必ずしも若い人と同じ治療効果ではない。何十錠と薬を飲んでいる患者が入院してきたら、なるべく減らす努力をします」
精神面は認知症があるか、鬱になっていないかなどの基本的な判断をすること。3つ目の社会経済面は、急性期医療ではあまり問題にならない点だが、地域包括ケア病棟では極めて重要である。「家族の介護力はあるのか。家は在宅療養できる環境か。ベッドが2階にあるとしたら、最低限、階段に手すりを付ける必要があるが、経済的な負担は可能か。また、入院中の栄養指導をしても、退院してからも続けられるのか。仮に独居の患者だとしたら、無理をせず、少し薬剤に頼るとか、その人に応じた目標を設定できる医師が求められています」
社会経済面の情報収集は医療ソーシャルワーカーが担うが、情報を元にどんな医療を行うか判断するのは医師の仕事だ。
また、リハビリにおいても同様で、チーム医療を実践しながら、最終的には医師の判断力が問われる。 「患者の食事をどうするか決める際、言語聴覚士(ST)による嚥下評価は大切ですが、それに頼り過ぎてはいけません。数日前まで食べられていた患者なら、嚥下評価が悪くてもすぐに食形態を下げないほうがいい。STは全身を診られるわけではありません。患者に合った食事を決めるのはあくまでも医師です」
心身の治療はもちろん、個々人の生活背景を見据えながら患者と接する医療である。 「地域包括ケア病床は、そうした医師を育成する場でもあると思います。今後も少しずつ病床を増やし、充実させていきたいですね」

多摩川病院
多摩川病院
この記事を読んだ方におすすめ
※ご相談は無料です