MENU
CLOSE
エージェントサービス
知りたい・聞きたい

医学の進歩、高齢化の進行などにより、チーム医療の充実が必要とされている。診療報酬に加点がつくなど、国を挙げてその取り組みを推進する意向がみてとれるが、果たして、医療の現場ではチーム医療が機能しているのだろうか。また医師には何が求められ、医師のキャリアにはどう関係するのか。チーム医療に詳しい医師に、チーム医療の本質と医師の現状、求められるスキルについて聞いた。チーム医療で成果をあげている2施設の事例からも学んでみたい。
医療法人社団輝生会 初台リハビリテーション病院
医療法人社団 悠翔会
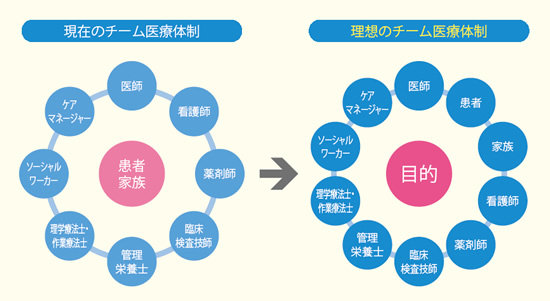
医学の進歩、高齢化の進行に加えて、患者の社会的、心理的な観点および生活への十分な配慮も求められるなど、医師の負担は重くなっている。医療の質を高めるためには、多職種間で連携を図る「チーム医療」は必須と考えられている。
理想的なチーム医療についての寄稿もある、浜松医科大学医学部附属病院医療福祉支援センター長・特任教授の小林利彦氏は、「医師こそが、チーム医療の要であり、場を作るのは医師の役割です。医師のリーダーシップがなければチーム医療の成果は得られません」と話す。
診察を補助する、医師の処方箋に従って調剤を行うなど、医療現場では医師の指示系統のもとに多職種が役割を果たすのが当たり前になっているが、「それが医師を頂点とする厳然としたヒエラルキーを生んできた。医師に自らの意見を遠慮なく述べる、進言する、という風景が日常的にみられる医療現場は、残念ながら多くはありません」
意見を言うのも憚られるような雰囲気では、各職種が専門性を十分に発揮しているとはいえず、チーム医療の成果は望むべくもない。
「我々のミッションは、患者やその家族が望む医療を提供することであり、そのために各スタッフが連携するのがチーム医療の本質です。そのためには、情報を共有し、各自が自由に意見交換できる『雰囲気』を創る必要があります。医師が頂点に立ってきた以上、自由に発言できる組織風土をつくることができるのは、医師しかいない。言い方を変えれば、医師が『各自が専門性を発揮し、協力し合って、ミッションを果たそう』と働きかければ、チームの士気は一気に高まるはずです」
チーム医療に必要なのは、まず、各職種の専門性を認識し、尊重し、受け入れること。高度化する医療現場では、医師がすべてをカバーするのは難しく、多職種の専門性を尊重することで、相互補完の関係を作ることができる。
たとえば寝たきりの患者では褥瘡の予防、管理も必要になるが、看護師による体位交換やマットレスの管理、薬剤師による薬品の検討、また栄養面からのアプローチが効果的なケースもある。このように、目的を中心に各職種が協働する、というのが理想的なチーム医療の形である。
「相互補完によって、1+1で2以上の成果を生むのが、チーム医療の理想です。しかし実際には、単なる業務分担、仕事の押し付け合いになってしまうケースもある。この仕事は別のメンバーが担うだろうという意識が働くと各自が積極的に動かなくなってしまい、全体の力が1・7くらいにしかならない。そんな失敗例も散見されます」
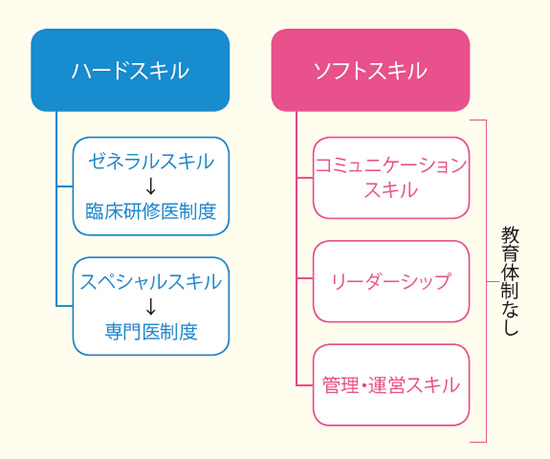
そこで必要になるのが、医師の力。多職種とのコミュニケーション力、チームにおけるリーダーシップ、そしてチーム医療を管理・運営するためのマネジメント力。そうしたソフトスキルである。
IPW(専門職連携実践)などの教育を実践する大学もあるが、多くの医師、とくに40代以上の医師では多職種連携について学ぶ機会を得ていないケースが多い。だからといって、チーム医療に背を向けていては、「活躍の場が失われることにもなりかねない」(小林氏)
医師のキャリアパスには、大学に残って教授になる、勤務医としてさらにキャリアを積む、開業する、といった選択肢があるが、「どんな選択をするにせよ、チームを動かせないと成り立たない」からである。
教授になればマネジメント能力が問われるし、開業するなら地域との連携も必要だ。小林氏は、「多くの医師にまだその自覚が足りず、意識改革が起きていない」と話す。
「急性期病院で活躍する間はともかく、回復期、慢性期、あるいは介護系施設と、活躍の場が変わればソフトスキルの重要性はますます高くなります。施設によっては、医師は一人、ほかは看護師と薬剤師という状況もあり得ます。ソフトスキルを持ち合わせない医師では仕事にならないでしょう」
チーム医療について診療報酬に加算がついたのは、医療の質を向上させるためである。このことから考えても、「チーム医療を機能させるスキルを持つ医師」が今後、より求められることは間違いないだろう。
緩和ケアの認定看護師、感染症管理に強い薬剤師など、専門性の高い人材をチームに引き入れチーム力を上げる、といったマネジメント力も医師の能力として評価されるだろう。
「医師としてのキャリア以外にも、サークル活動や家庭生活において、協働の経験はあるはずで、マネジメントの経験がない人はいない。医師のプライドを間違った方向で使うことなく、有用な方向で発揮すれば、適切なリーダーシップをとることができるはずです」
患者とのコミュニケーションを図ることが重要であるように、医療スタッフとのコミュニケーションもまた重要。「専門性を活かして一緒に取り組もう」と声を掛け、まずは暗黙のヒエラルキーを破りたい。
「そもそも、医師は感謝されることがモチベーションになる職業。小さくてもいいので、成功体験が分かち合えるとチームがまとまります。自分がやったから、ではなく、みんながいたから成果が得られた、と思えることが、これからの医師に求められるスキルともいえます」

回復期リハビリテーション病棟で、急性期を脱した患者の機能回復、ADLの向上、家庭復帰をめざす初台リハビリテーション病院(173床)。2002年の開院当初から、チーム医療を推進、その徹底ぶりには目を見張るものがあり、国内外から多くの視察団が訪れる。
「縦割りの組織ではめざす医療の実現に支障がある。リハビリにおいてチーム医療は必須です」。そう話すのは、リハ科専門医であり、院長の菅原英和氏。「回復期リハビリテーション病棟協会の医師10箇条でも、『職種・診察間の壁を取り除き、リーダーとしてチーム医療を推進しよう』と謳われています」と指摘する。
たとえば摂食嚥下のリハビリにおいては、医師が嚥下造影検査を、介護士や看護師が口腔ケアを、飲み込みの訓練は言語療法士(ST)が担当。患者の状態によっては理学療法士(PT)や作業療法士(OT)が姿勢の維持や車椅子の調整を行うなど、多職種が連携することで目標が達成しやすくなる。
連携が密になれば、介護士の手が足りないときにSTが口腔ケアを援助するなど、ごく自然に補完し合う関係が生まれ、さらに盤石な医療体制になるという。実践できるのは、与えられた仕事をこなすというより、患者の機能回復のために協働するチームの一員として動く、という意識が根付いているからだろう。
また同院では、リハビリ実施時間だけでなく、入院生活全体を通じて患者のADL向上を図る体制が組まれているが、ここでもチーム医療が重要となる。
「リハ訓練は1日約3時間で療法士が担当しますが、それ以外の時間も看護師、介護士が病棟内介助、監視歩行を行うことで機能回復を高めます。そこには密な連携が必要です」
さらに、朝夕はADLのゴールデンタイムであると同時に、夜勤と日勤の引継ぎなどでスタッフが手薄になる。そこで、早番、遅番にはケア要員としてPTやOTを配置。マンパワーを確保できるだけでなく、PTやOTがリハ室ではみられない患者の日常の様子をみることができ、それがリハビリに活かせるとともに、療法士と看護師間での情報共有も強化されるという。
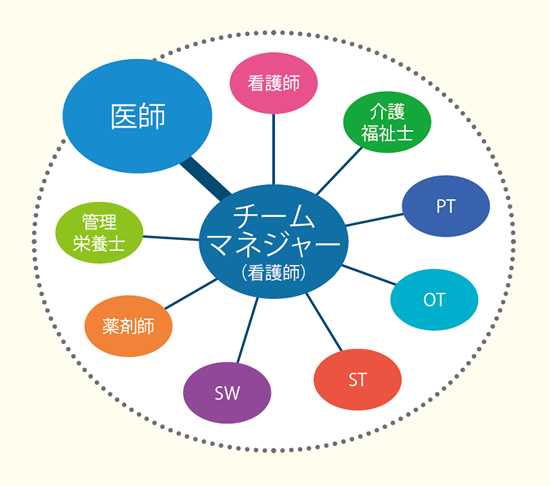
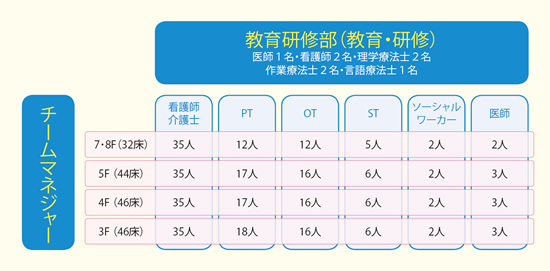
同院のチーム医療の大きな特徴は、医師だけがチームを束ねるのではなく、ベテラン看護師が専任のチームマネージャーとなる『病棟チームマネージャー制』をとっていることである。また教育研修部を設置し、医師、看護師、療法士のベテランが、各職種の指導に専念している。チームマネージャーと教育研修部のマトリックス組織で、双方向の管理運営体制をとっているのだ。
「百戦錬磨のベテラン看護師は、チームをまとめるのに適任であり、チームのパフォーマンス向上に役立っています。医師がより診療に専念できる環境でもあります。また高い専門性があってこそのチーム医療ですから、スキルアップも欠かせません」
全職種が同じ制服で、白衣はなし。白衣を着ないのは患者が医師に頼り切るのではなく、患者自身の主体性を引き出す、という狙いもある。
先生という呼び方もせず、全員がさん付け。院長も例外ではなく「菅原さん」と呼ばれている。スタッフルームにも壁を立てず院長室もない。医師に遠慮する、医師の前で委縮する、といった雰囲気はなく、チーム医療を効果的に機能させるためのあらゆる工夫が施されているのだ。
情報共有も徹底しており、毎朝、全職種が一堂に会して全体ミーティングを行っているほか、チームごとに月1回のカンファレンスを実施。患者ごとに1カ月の目標を設定して各自の役割を確認し、2週間後のミニカンファレンスで経過をチェックする。意見交換は活発で、「ケアワーカーからの提案も多い」という。
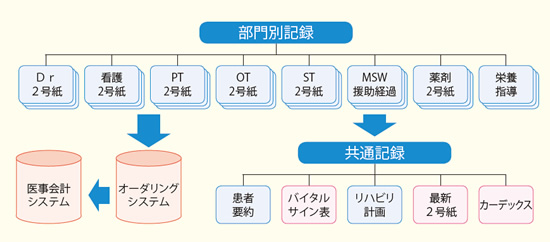
電子カルテも、チーム医療を効果的に推進するためにオリジナルで開発した。すべての職種が、すべての情報を閲覧できるほか、記入欄の枠の大きさも統一するなど、職種の隔たりを意識することがないように配慮されている。細部にまで、職種の障壁をなくす、チーム医療をワークさせる、の精神が宿っている。
職種ごとに勉強会を行い、研究成果を発表する機会も設けている。専門性を高めれば医療の質が上がるし、他職種からも尊重され、自信が持てる、士気が上がるという効果もある。
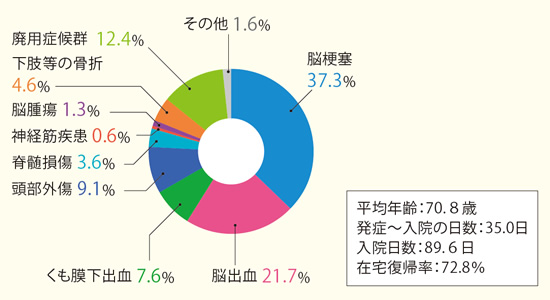
同院には13名の常勤医師がおり、うち3名がリハ科専門医、ほか脳外科、神経科の専門医で構成されている。痛みのコントロールなど、リハをするうえでの障害を取り除き、リハを軌道に乗せるのは医師の仕事である。また入院患者の多くは脳疾患による機能障害で、うち15%近くは症状悪化によって急性期病院に戻るという現実もあり、内科的なケアも医師の重要な役割である。
「患者への説明も医師の重要な仕事です。療法士が話すより医師が話した方が患者の納得感を得やすく、訓練を進めやすくなります。自らの役割を認識し、自分がどう動けばほかのメンバーが動きやすいかを考える。医師にもその意識が求められます」
フラットな組織にとまどう医師もいるというが、医師の診療目的達成のためにも効果的な体制だといえる。
「リハの専門医は圧倒的に不足しており、回復リハビリ病棟7万床のうち、リハ専門医がいるのは3割程度。チーム医療で活躍できる専門医がもっと増えてほしいですね」

教育研修部は担当患者を持たずにスタッフの教育に専念している

毎朝のミーティング風景。全職種が参加して行う。制服も全員が同じデザインのものを着用。オフィスにも垣根がない。
病院から地域へ。国が在宅医療体制の強化を推進するなか、訪問診療でチーム医療の力を発揮しているのが、悠翔会である。
東京、埼玉、神奈川、千葉などの一都六県に9つの在宅クリニックを展開。全クリニックとも、在宅医療に従事する常勤医師が複数名勤務し、一定数の時間外往診や在宅看取りなどの実績がある「機能強化型・在宅療養支援診療所」だ。同会では全体で33名の常勤医師が勤務、約2500名の在宅患者に年間で約4000件の往診(定期診療以外の訪問)、および400件の看取りを行っている。
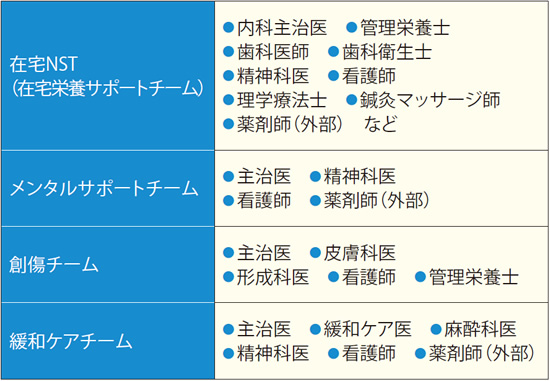
チーム医療では、医師、看護師、療法士、ケアマネージャーなどによる、院内外の通常の連携体制に加えて、『在宅栄養サポートチーム』などの特別編成チームを院内に設定。二段階のチーム医療で幅広い症例に対応しているのが、大きな特徴だ。
悠翔会理事長で代表医師の佐々木淳氏は、「在宅医療だからといって、提供できる医療に限界をつくりたくありません。総合病院に通院しているような安心感を在宅でも提供したい。そのためには多職種によるチームで協働する必要があります」と語る。
佐々木氏を待つ患者は連日少なくとも10人以上で、20人を超える日も。通常の訪問診療は主治医と看護師、ドライバーの3人体制。医療クラークを伴うこともある。ドライバーがいれば車中で看護師と打合せや情報交換ができ、より多くの患者を受け持つことができる。医療クラークには診療報酬点数はつかないが、「電子カルテの記入などを任せれば、その分、患者さんと向き合う時間が持てる」と佐々木氏。患者から体調についてより多くのサインを察知することが患者の満足度、さらには医師としてのスキルアップにもつながる。
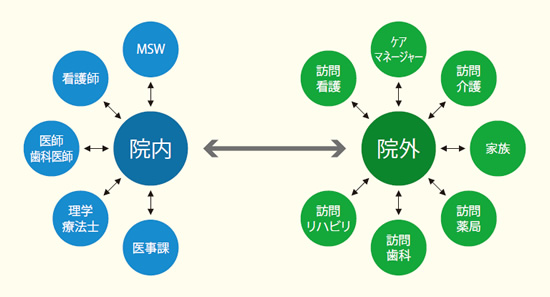
情報共有は、電子カルテシステム「HOMIS」を「患者情報プラットフォーム」として利用し院外の介護事業者・施設運営者・訪問看護ステーション・薬局と連携。
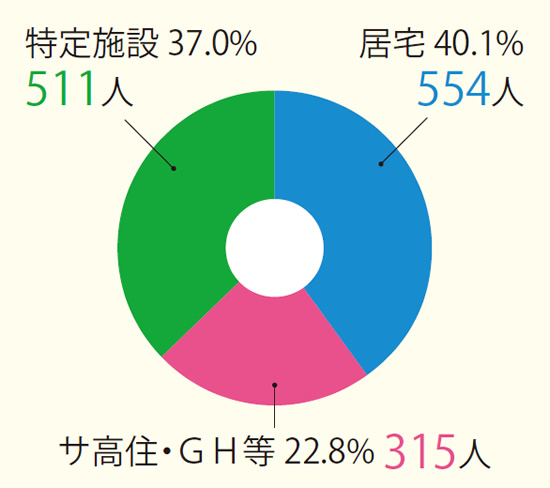
2013年11月データ
主治医が診療のなかで必要と判断した場合には、専門医や特別編成チームとの連携を図る。
たとえば在宅療養する患者の多くは潜在的な摂食能力の低下、栄養状態の問題を抱えており、病状が安定しても体重が減少することがある。そんな時に招集されるのが、歯科医師や精神科医、理学療法士、管理栄養士などで編成される『在宅NST(在宅栄養サポートチーム)』である。主治医はチームを招集し、食欲が落ちていることについて意見を交換。歯科医師・歯科衛生士は入れ歯が合っていない可能性を指摘する。理学療法士は、机やいすが合わずに食が進まない可能性がないかと意見。管理栄養士はヘルパーの料理の腕に問題がないか、疑問を呈する…など。チームで多職種が連携することにより、さまざまなアプローチで治療にあたることができ、「症状の改善に直結する」(佐々木氏)という。精神科医が鬱の治療をしたところ、食べるようになった例もある。
「どこまでやれるか、どこまでやるか、ということでもあります。病気を診るだけではなく、患者さんやご家族が望むレベルを保てるように支援する。問題を早期発見して対応する。そのためにはチーム医療で多職種が連携する必要があるのです」
チームで取り組んだことにより、胃瘻を導入している患者が再び、食事ができるようになった例もある。「新患の半数が末期がんで、麻酔科医や精神科医などによる『緩和ケアチーム』が協働する機会も多いです」患者家族が鬱病を発症しているケースもあり、患者を診察する際に気付いた主治医が『メンタルサポートチーム』を招集することもある。
365日×24時間、患者からの電話相談、臨時往診可能な体制だが、夜間は当直専任医師が対応することで医師の負担を抑制。在宅医療用に最適化した電子カルテ(独自に開発)を用いた情報共有で主治医以外の医師でも適切な緊急対応ができるような環境を整えるなど、ここでもチーム医療の力が発揮されている。

オフィスは全職種がフリーアドレスで席を並べ活気に溢れる。患者の診療満足度を調査、公開するなど、スタッフの質の維持にも注力している
医師として多職種と連携することをどう捉えているか…。佐々木氏からは明快な答えが返ってきた。
「医師として、患者さんに何をしたいか。苦しんでいる患者がいて、家族がいる。専門性の高い医師や栄養士、療法士など、多職種と連携することで患者さんに提供できる範囲が広がり、質が高まるのですから、連携を図るのは当たり前のことです。チーム医療は高度な医療を提供するために不可欠であり、合理的なシステムだと思っています」
オフィスは活気に溢れている。「チーム医療という場で各自が自身の能力を発揮することにより、チーム全員のスキルが向上する、という副産物もある」という。
「私自身も、総合病院で消化器内科医として勤務していたときには、褥瘡や認知症を診ることはありませんでしたが、今は治療にあたることができます。各分野のスペシャリストと実践の場で連携することにより、知識も共有できるからです」
一人の患者、一つの症例について多職種で意見交換する。それによって、治療の成果が出やすく患者の満足度が高まるのはもちろん、専門外の分野についても最新の知識が得られる、連携で刺激を受けることによって士気が高まる、というわけだ。
チーム医療の体制は、当然ながら薬剤師、ケアマネージャーなど院外にも広がっている。
介護保険サービスの利用プランはケアマネが主導で作成するが、「どうしても生活支援に偏りがち。ですから、こちらからリハビリなど機能を維持、向上させ、自立を支援するためのサービスの利用を提案するなど、ケアマネとも連携します」
電子カルテも、独自のシステムを使って薬剤師やケアマネなどの院外スタッフと情報共有することができ、連携に役立っている。
「再入院を防ぐ、痛みを緩和する、自立度を高める、自宅で看取るなど、チーム医療を通じて患者さんの希望に沿う在宅医療を提供したい。末期の患者さんに対しても、“下り坂にもきれいな景色がある”と伝え、患者さんやご家族の希望に寄り添う医師でありたいと思っています。そのためには患者のニーズを的確につかみ、多職種と連携して目標に向かうことが、医師に必要な資質だと思います。在宅でできることが増えれば、国にも貢献できると考えています」

この記事を読んだ方におすすめ
※ご相談は無料です