MENU
CLOSE
エージェントサービス
知りたい・聞きたい

在宅診療を行う奥泉氏の一日は、毎朝8時、往診に同行する看護師との打ち合わせから始まる。
クリニック出発は、9時過ぎ。午前中に3~4軒、午後は5~7軒を往診するのが通常のパターンだ。
15分ほどで、一人目の患者宅に到着。看護師と分担してバイタルチェックや問診、触診、家族からの容態の聞き取りなどを行う。手足が冷える、1日のほとんどをベッドの上で過ごしてしまうなど、患者や家族からの相談に丁寧に答えるほか、毎食後、異なる組み合わせで薬を服用させることに手間取っていないか、体を温める際、低温火傷に注意しているかなど、医師自らが療養における悩みや問題点を引き出し、助言する。
費やした時間は約50分。患者1人当たりの診察時間は15~30分が目安というが、新患など、通常より時間をかけることもあるという。処方箋を渡し、次の診療予定を伝えて終了。薬局に行くのが困難な患者には、薬剤師が直接、薬を届ける。
再度、車に乗り込み、2軒目へ。前回の訪問時に行った血液検査の結果を伝えたほか、家族からは、12日間連続で便通がある、半分しか食べなかった食パンを1枚食べるようになったなど、詳細な報告がある。
「病院とは異なり、自宅には医師や看護師が常駐していません。ご家族の要所を押さえた看護で治療に役立つ情報量も増えるし、患者さんも安心感が得られる。負担にならない範囲でご家族に看護の助言を行うことも在宅診療の役割」と奥泉氏は話す。
3軒目は寝たきりの妻を夫が看護している老老介護世帯。褥瘡防止のため、ひざ掛けをロール状にしたものを腰に当てるなど、愛情のある看護が行われている。水分の摂取や体温の変化などを確認。奥泉氏は、「病院ならあるはずの検査設備はここにはないけれど、体調を示すサインはほかにもあります。それを察知するのが在宅診療を行う医師に課せられた役割」という。
見守る夫に、往診があると安心かと問うと、「来ても来なくても安心。『先生がいる』ということが安心」と答えてくれた。不安なときにはいつでも電話でき、緊急の往診も受けられる。だからこそ自宅で看病ができる、というわけだ。

| 8:00 | 病院へ出勤。本日の打合せ、準備 |
|---|---|
| 9:15 | 午前の往診に出発 |
| 9:30 | 1人目の診察開始 |
| 10:50 | 2人目の診療を30分程度遅れて開始 |
| 11:40 | 3人目の診察開始 |
| 12:20 | 病院に戻る。看護師面接の後休息 |
| 13:20 | 午後の往診に出発 |
| 13:25 | 4人目の診察開始 |
| 14:15 | 5人目の診察開始 |
| 15:30 | 6人目は高齢者施設での診察 |
| 16:10 | 午前中に電話のあった患者宅へ連絡。様子を聞き即往診の判断。 |
| 16:20 | 緊急診察の後、救急車を要請 |
| 16:50 | 約1時間遅れで8人目の診察開始 |
| 17:40 | 9人目の診察開始 |
| 18:10 | 病院に戻る。カルテの整理など |
8時からの打ち合わせで1日の予定を確認し、診察の準備を整えてクリニックを出発する。車に積み込むのは大きな往診鞄3つ。看護師がハンドルを握り、移動中は医師と看護師で患者についての情報交換も。車中、医師が患者と電話でやり取りすることも。

手足が冷える、気付かないうちに血豆ができたなど、家族からも体調を聞き出し、看護、介護に伴う家族の不安、悩みにも丁寧に対応する。椅子を使って立ち上がり介助。患者に自信をつけてもらい、回復を手助けする。患者の表情がみるみる明るくなる。

診察しながらカルテを作成するのは外来と同じ。医療用のパソコンで電子カルテを入力する。患者や家族に渡すため診療報告書は手書きで作成。
話すことがままならない患者なら、家族、介護士から情報を引き出す工夫も必要になる。「肌の艶、表情など、サインを見逃さないことが重要」(奥泉氏)

脚のむくみなどを訴える患者。問診、触診などのあと、生活するうえでの注意点などを伝える。「何かあったら電話します。頼みの綱だから」(患者)

「外は蒸しますが、暑くないですか」など、具体的な問いで患者に向き合う。「家族の付き添いでは通院は無理。訪問診療は本当に、本当に助かる」(家族)

てきぱき動いて元気そうに見える患者だが、服薬管理ができないなどの問題も。日に2回、生活支援で訪問する介護士から報告を受け、対策を相談。「どんな環境の家でも臆さず座る。先輩医師からの教え」
「療養が長期に及べば不安になるのは当たり前。脈を取るときも目を合わせるなどの配慮をし、患者さんが話したいことを話せる医師、心でハグできるような医師でありたい」(奥泉氏)

往診鞄に必要な道具を詰めて
電子カルテ作成のためのパソコンは必携。「聴診器、血圧計など、ドクターの机にあるものが入っているだけで、特別な道具はない」(奥泉氏)。患者の連絡先が登録された携帯電話も
午後に診察したパーキンソン病の患者は、別の病院への通院と並行して、月2回の訪問診療を受けている。主治医からの投薬内容が変わり、不眠の症状が出ているが、それを主治医には話しにくいという。「あなたは軽い、もっと大変な患者さんがいる、と言われることが分かっているので、打ち明けにくい」(患者Aさん)。
「長期療養中の患者さんは特に、体だけでなく、心を診ることが重要。医師を警戒する人も少なくないですが、そのままでは病状を正確に把握できず、適切な診療がしにくい。信頼関係を築くことが第一歩」(奥泉氏)
この日は患者からのオンコールで緊急の往診も。午前中に少し具合が悪いという電話を受け、夕方に訪問する約束をしたが、途中、電話をかけて様子を確認。予定を早めて往診し、救急病院への搬送を決めた。
奥泉氏の担当患者は約70名で、救急の往診は2週間に1件ほどという。
勤務は平日週4日の朝から夕方、半日勤務が1回の、週4.5日体制。週2日は夜間、自宅待機でオンコール対応を行うが、電話は月10件に満たない。「家族や訪問介護士が夕方までに連絡してくる例がほとんどで、夜間は多くない」(奥泉氏)という。
もっとも、これは担当する患者の属性によっても異なり、ターミナルケアの患者などではオンコールの数もこれより多いと考えられる。
「持病のある患者さんでも、心因性の症状、また不定愁訴から別の疾患が推測されることもあります。患者さんとじっくり向き合う在宅診療だからこそ発見、対応できることも少なくありません。プロ意識、患者さんの立場に立つ視点、そして礼儀正しさが、訪問診療に携わる医師に必要な資質」と、奥泉氏。患者と家族の安らかな表情からも、在宅診療の意義が感じ取れた。

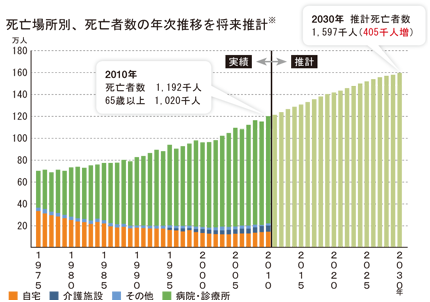
年間110万人の看取りが、2025年には160~170万人に増えると推計される2025年問題。将来的には40万人以上が病院からあぶれる可能性があるとの試算もある。
一方では急性期病院のベッド数を現在の35万床から2年間で9万床削減、25年には半数まで減らす方針。患者の増加、病床の削減というミスマッチは、在宅診療を充足させることでカバーする考えである。
急性期病院から退院する患者については転院などの割合を減らし、75%以上を自宅に帰す、という在宅復帰率の目標値も設定された。
笑顔のおうちクリニック代表の杉浦氏は、「病床数や在宅復帰率を数字で示したのは革新的。想定を上回るスピードに驚かされた」と語る。
転院は主治医と転院先の医師同士の連携で済むが、在宅診療では介護士や看護師など、幅広い分野での連携が必須。そこで国は、地域リーダーの育成にも予算を付けている。
「医師一人の診療所で往診を行っているケースは少なくない。しかし在宅療養支援病院の施設基準である、24時間往診可能な体制をとり続けることはあまりに負担が大きい。そういった医師と連携して、中規模の診療所が在宅診療を支える道があってもいい」(杉浦氏)
杉浦氏によると、3交代・24時間体制で健全に在宅診療を継続していくには、8人の常勤医師が必要であり、その体制が整えば1000人規模の患者をカバーできるという。医師の数が少なければ、その分負担がのしかかる。ある医師の話では、患者や連携先を結ぶ携帯電話の受信、発信履歴が一日110件といい、頑張りだけでは継続性が担保されない。
「8人以上の常勤医師による24時間管理、急性期病院と同一レベルの患者の安全確保、一人診療所の医師への支援。この3つを満たす在宅復帰支援センターを構築できれば、在宅診療の大部分はカバーされる」(杉浦氏)

在宅診療を担う医師を確保することも、大きな課題である。現状では在宅診療のイメージを個々の施設や医師などが共有できていないことも、医師不足の要因と考えられる。
「大学には研究、急性期病院には高度医療、診療所は地元密着という特性、役割がある。在宅診療は患者に密着というイメージが強いが、悪性腫瘍の緩和ケアなど高度な医療も提供できる。また高齢化は世界共通の課題であり、世界に先駆けて在宅診療の研究を進め、ロールモデルを完成させるという、研究機関としての役割も担うことができる。その意味で、在宅診療は、医師にとって第4極の分野。経験豊富な医師が力を発揮する場としてはもちろん、若い力が活躍できる場でもある」(杉浦氏)
各分野の専門医を配置し、動画を結んで高度な在宅診療を行うなど、杉浦氏のイメージは膨らんでいる。
在宅医療は発展途中の分野だけに改善・工夫の余地も大きく、理念やセンスが共有できれば医師としても力を発揮しやすいといえそうだ。
常時10,000件以上の医師求人。専任のキャリアアドバイザーが、ご希望に合う転職をサポートします。
転職・アルバイトのご相談はこちら