MENU
CLOSE
エージェントサービス
知りたい・聞きたい

周囲から一段抜きんでている医師は、患者の信頼が厚く、病院全体を俯瞰するスキルを持っている。将来、病院長や開業医を目指す医師ならぜひ身に付けておきたい。しかし、診療以外のスキルであるため、通常業務の中では学びにくい。気鋭の医療コンサルタントに最低限知っておくべきポイントを聞いた。
病院コンサルティング会社(株)メディヴァの小松大介氏は、これまで多くの病院の経営を支援してきた。患者やその家族とのコミュニケーションは、医師からの相談が多いテーマだ。小松氏は、納得してもらうための「説明のスキル」と、気持ちを「聞き出すスキル」が必要だと言う。 「治療に関する説明はもとより、患者の中には、本やインターネットなどで情報を集め、誤った治療法を信じている人もいます。そうした際は、誤解を解いて納得してもらうための丁寧な説明も重要になります」
一方の聞き出すスキルは、問診スキルと似て非なるものだ。 「問診スキルはどちらかと言うと、症状歴や家族背景を聞いて診療に必要な科学的データを集める力。聞き出すスキルは、患者が何を考えているかを質問する力です。例えば、診断がついて処方方針も決まったのに、どことなく腑に落ちない顔をした患者がいたとします。最後に、『ほかに何かありますか?』と声をかけることで、本当の気持ちを話し出す人もいます」

忙しい外来がより長引きそうだが、「仮に最後の一声を省略して診察が2~3分早く終わっても、あとあと治療がうまく進まなかったり、よくない噂が広がったりしないとは限りません」と小松氏。患者の表情を見極め、何か含みを持っているようなら声をかける判断をしたい。
また、診療上のリスクを回避する目的でも、コミュニケーションは大切である。 「大前提として積極的な治療を望むか、経済的にどの程度まで許容できるかを聞いておくのです。厳しい話のようですが、重症化してから『放射線治療ができますが、費用は300万円です』などと言われると、大半の方は断れなくなります。しかし、経済的な負担が重すぎて治療が止まるケースもある。次善の策を打つためにも、早めに確認しましょう」
在宅医療の場では、診察後の見通しを伝えるのもポイントだ。
『このあと熱が出ても、よく見られる症状なので心配はいりません』と言い添えると家族は安心し、夜中の呼び出しなどが激減します」
万が一の訴訟リスクを抑えるためにも、患者や家族との関わり方を意識する有用性は高い。仮に医療ミスが起きたとすると、「できるだけ迅速に、なるべく本人に直接説明と謝罪をするのが鉄則」と小松氏は言う。「患者側からすると『心情的には腹が立つけれど、先生はやることはやってくれてミスを認めた』となり、訴えるポイントがなくなります。訴訟まで発展せずに済みやすいのです」
逆に失敗しがちな会話例は下記にまとめた通り。医師側に悪気がなくても、患者や家族がネガティブに受け取る場合があるようだ。
患者が二言三言、話した段階で診断をつけ、診察を終えようとする。何か言いたそうな表情をしていても、積極的に言葉をかけない。
患者が話している最中に「はい、はい」と言い過ぎてしまい、イライラした様子が伝わるケース。時間に追われている時に起こりやすい。
医療ミスなどが生じた際、事実の説明や謝罪をせずにいると、トラブルは余計にこじれる。あとから弁護士が説明しても溝は埋まりにくい。

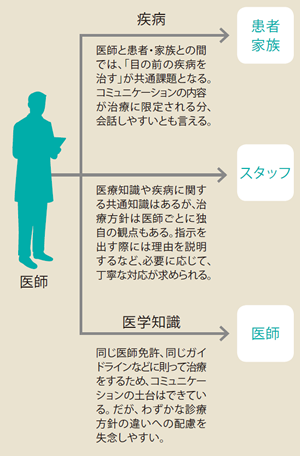
医師とスタッフとのコミュニケーションは、患者との間にあった“疾病”という共通課題がない。その分、気持ちがうまく伝わらない場合があり、「実は一番難しいでしょうね」と小松氏は語る。例えば、看護師への指示をすぐに理解してもらえなかった時、原因は医師が「Why」を言わなかったからかもしれない。 「いつもは『これをやっておいて』と言っただけで通じるものも、少し普段と違う内容になると看護師やコメディカルは不思議に思います。『この患者は実はこんなことがあったから今回はこうする』と理由を添えると伝わりやすくなります」
とはいえ、忙しい現場では患者との会話は3分、スタッフとは30秒で終えたい状況もある。その中に「Why」を盛り込むのは難しいが、うまい医師はオフタイムを活用してスタッフの納得を得ているそうだ。 「激務の波が終わった3日後くらいに『そういえば、一昨日のあの患者はうまくいった?』などと声をかけるのです。その段階で、少し『Why』を話すだけで、スタッフ側は納得します。少し時間がたっても『この先生はちゃんと話してくれる』と信頼関係が高まるのです」
医療機関によっては、介護スタッフとも関わる。向こうから質問される機会が少ないため、医療的な話をしない医師も多いが、「トラブルを防ぐためにも、大事なことは伝える必要がある」と小松氏。その一つが、看取りのタイミングだ。
「在宅の先生は非常に注意を払っていて、『もしかしたら3日以内にお看取りが来るかもしれません』などと伝えています」
同様の情報は患者の家族にも伝えるが、身近で介護をするスタッフが知っておくとよりスムーズになるのだ。
一方、医師同士のコミュニケーションにも独特の難しさがある。お互いに医師免許を持ち、基本的にはガイドラインに則って治療する“コミュニケーションの土台”ができている分、「知っているものだ」という前提で会話をしやすい。 「90%以上のコミュニケーションはそれで大丈夫ですが、残り数%は診療方針の違いなどによって意思疎通が難しい。よくあるのが、何をしてほしいかを話さずに患者を紹介して、違う医療をして戻されたともめるケースです」
すれ違いを防ぐには、医師同士にも違いが存在することを前提にしたコミュニケーションだ。「『あの先生はきっとこういう判断をしたんだね』と想像し、内容によっては『自分はこう考えます』と電話を1本入れるのが理想的です。なかなか難しいのが実情ですが、医師同士がもめていては患者が困ります」
多くの病院が経営難に苦しむ昨今、勤務医であっても経営スキルが問われるようになった。真っ先に身に付けるべきはコスト意識である。「診療報酬の仕組みと、自分の診療で使用した材料費は、最低限、押さえておきたいところです。初診・再診といった基本的な仕組みや、DPCで請求する際の流れなど、全体的な構図の理解から始めましょう」
診療報酬について学ぶと聞くと、分厚い点数表を全て読み込むイメージがあるかもしれない。だが、まずは自分が普段行っている診療にしぼって、情報を得るだけでいい。 「医事課の職員に自分のレセプトを説明してもらうとよくわかります。知識の豊富な職員なら『先生の診療はこの点数を算定していますが、さらにこうしたら病院全体の基準が上がります』など、一歩踏み込んでレクチャーしてくれるかもしれません」
コストについては、病院側にジェネリック医薬品の使用を求められた際の対応に関係する。もしも先発品を使用したい場合、医療上の必要性だけでなく、コストを理解した上での判断だと伝えると説得力が増す。「『薬価が高いことも、その医療行為に対する診療報酬が低いことも知っている。でも、治療の品質を向上させるために先発品を使いたい。ほかの薬剤はジェネリックにする』などと説明するのです。これでだいたいは納得してもらえます」

勤務医であっても、診療報酬や材料費などコスト意識は持っていたい。
院長職を目指すなら、医療法などの知識も。
診療報酬の仕組み上、科によって採算性の高低は異なるが、引け目を感じる必要はない。コスト意識を持っていれば、病院での存在感は増す。「例えば皮膚科はどうしても診療報酬が安くなりやすい科の一つです。しかし褥瘡委員会を作って褥瘡をどんどん減らし、感染率や死亡率を下げれば、点数にはならなくても病院を支える科になります」
ゆくゆく、病院長や、開業医を目指している医師は、さらに経営スキルを上乗せしたい。小松氏は「医療法と、それに基づく施設基準。その次は人事や労務の知識があるといいでしょう」と助言する。「医療法で知っておくべきは、つきつめると“何をしたらルールに反するか”です。人員配置基準から始まり、医師の応召義務、看護師の診療権の範囲など、組織運営の基本は覚えておきましょう」
中でも診療報酬に直結する施設基準は、医療機関の経営者にとって欠かせない知識だ。 「入院基本料の1と2の違い、運動器リハビリテーションの1、2、3の違いなどを、診療報酬の本を読んで学ぶといいでしょう。自分が院長になり得る施設の基準をチェックし、『あと1人職員を増やせばどうなるか』など考えてみるのも、経営感覚を養うことにつながります」
勤務医は、経営や組織運営について学ぶ機会が少ない。意識の高い医師は、書籍を読むか、院長職に就いた先輩医師に電話で相談するなどして知識を得ていると言う。
経営者としてスタッフをマネジメントする立場になると、欠かせないのが人事・労務の知識である。まずは、労働基準法などの基本を抑え、過重労働になっていないかなどの判断材料を得ることが大切だ。その上で、職員が辞めずにモチベーションを高く維持するための方策を考える。
小松氏によると、実際の医療現場で問題になりがちなのは「困った職員への適切な対処」だと言う。卑近な例として、誰かの陰口を言うなどして人間関係がこじれるケースではどうすべきか。院長室で当事者の面談をする際、最も避けたいのは、第一声で解雇を告げることだ。 「解雇権はよほどの問題がない限り、使ってはいけません。まずは本人の主張を聞いてフェアに評価しましょう。本当に問題であれば、その行動をやめるように勧告。何度も繰り返すようであれば、最終手段として辞めてもらいます」
職員のフェアな評価は簡単ではない。小松氏は「世の中の普通の出来事を知り、職員一人ひとりの背景にある社会を想像する力が必要」と言う。職員間でもめ事が起きた時、本当の原因は職場だけでなく、家庭の事情や体調不良など、さまざまな事情が複合的に関係している可能性も考えられるからだ。
周囲から一目置かれる医師になるには、幅広い事象に興味関心を持つ意識にかかっているのかもしれない。

問題のあるスタッフにどう対応するかは、経営者の手腕を問われる。
すぐに解雇しようとするのではなく、本人の主張を聞いた上でフェアに対応することが大切だ。
将来的に院長職を目指す医師は覚えておきたいポイントだ。
常時10,000件以上の医師求人。専任のキャリアアドバイザーが、ご希望に合う転職をサポートします。
転職・アルバイトのご相談はこちら