MENU
CLOSE
エージェントサービス
知りたい・聞きたい
急性期から在宅への移行は、病院のみならず医師個人のキャリアにおいても重要課題だ。とはいえ、急激な職場環境の変化は不安やストレスが伴う。無理なく在宅に参入するには、外来+訪問診療の両機能をもつ医療機関で働いてみるのも手だ。現場の医師の働きぶりを見せてもらった。
静岡県浜松市の医療法人社団心は、2つのクリニックを有する。あらゆる世代の患者が訪れる「坂の上ファミリークリニック」と、19床の有床診療所で、高齢の患者が多い「坂の上在宅医療支援医院」だ。ファミリークリニックは、厚生労働省が定める在宅療養支援診療所として、外来のほか訪問診療も行っている。
日々の診療は朝8時から始まる。8時半のカンファレンスで、外来の予定や、訪問診療をする患者について話し合う。理事長の小野宏志氏をはじめ、勤務医、外来の看護師、訪問看護師、ケアマネジャー、訪問入急性期から在宅への移行は、病院のみならず医師個人のキャリアにおいても重要課題だ。とはいえ、急激な職場環境の変化は不安やストレスが伴う。無理なく在宅に参入するには、外来+訪問診療の両機能をもつ医療機関で働いてみるのも手だ。現場の医師の働きぶりを見せてもらった。取材・文/越膳綾子 写真/大手照雄(8~9ページ)浴、ヘルパー、医療事務も顔をそろえ、情報を共有する場だ。その後、おのおのが外来か訪問診療に出掛ける。担当割は、曜日や時間帯により異なる。常勤医5人、非常勤医9人で診療している。
取材時、小野氏はまず車で5分の有床診に向かった。入院患者を回診するためだ。「どうですか。夜は眠れましたか」
病室を回り、穏やかに声をかけて診察する風景は、通常の病院とさほど変わらない。国内の有床診は、一時期、件数が減少していたが、いわゆる2025年問題を前に、その役割が見直されている。
「在宅の患者の症状が悪化した時、認知症があると大病院には入院できないことがあります。有床診はそうした際の受け皿です。簡単な急性期疾患のほか、がんの緩和ケア、レスパイトの入院も受け入れています」

5人ほどの入院患者を診察して、次の訪問先へ。同じ敷地内に建つ有料老人ホーム「坂の上ガーデン幸」だ。共有リビングでくつろいでいた利用者に問診をし、バイタルを測る。こうして月2回以上、定期的に症状を診ている。
その後は個人宅を中心に訪問。最初の行き先は、9年間にわたり診療している80代の女性宅だ。到着するやいなや縁側から招き入れられた。世間話をしながらバイタルを測り、聴打診をする。同席していた息子の妻から、孫のインフルエンザの予防接種について相談され、外来で受け付けている旨を快く説明する。「在宅医療は患者だけを診るのではありません。家庭状況や家族の悩み、心配事にも目を配って、暮らしを支える医療です」
滞在時間は15分ほど。再び車に乗り込む。大手チェーンの有料老人ホームと、個人宅を2軒回ったところで携帯電話が鳴る。緊急の要請だ。乳がんの末期の女性で、血圧が60台まで低下。呼吸苦を訴えるという。当初の予定を変更し、すぐに向かう。「訪問する時間は、あえて厳密に決めていません。訪問前にクリニックのスタッフが患者宅に連絡をするため、緊急要請にも応えられます」
個人宅への訪問の際、小野氏は単独で行動することが多い。だが、訪問診療を始めて間もない勤務医や、処置の内容によってはベテランの看護師が同行する。これまで、若手の勤務医や、提携先の病院の研修医が幾人も学んだ。手取り足取りの指導はしないが、在宅と病院の医療の違いはあらかじめ話すそうだ。
「病院の医療はエビデンスが最優先ですが、在宅では自宅で過ごすことこそが重要です。在宅の患者にとって医療は全てではなく、暮らしの一部。医師は、最期まで自宅で暮らせるために何をすべきかを考えます」


坂の上ファミリークリニックの外来患者は子どもから高齢者まで幅広い。1日70~100人。
インフルエンザワクチンの時期はもっと増える。
在宅療養中の患者が検査などのために来院することもある。1診体制を交替で回している。



月2回の定期訪問と、24時間の緊急時対応を行っている。取材時は、9年来の患者宅を訪問。慣れた足取りで縁側から入る。白衣は身に着けないことが多い。訪問先は、がん末期、脳血管疾患や認知症などで通院が困難な患者が中心。在宅でも、超音波や血液検査、心電図などの検査は一通り可能。胸腔穿刺の管理もできる。


クリニックと同法人の有料老人ホーム。室内を暖める薪ストーブは、周囲の山を切り開いた廃材を活用。15年には隣に老人保健施設を開院する。



有床診のスタッフと打合せ。その後、看護師、看護助手と共に回診する。患者の状態によってはMSWや管理栄養士も同行。有床診の平均在院日数は12~13日ほど。病院から在宅に移る間の患者や、普段は在宅でも体調を崩した患者が入院している。
さて、この日は5軒を訪問し、クリニックに戻った。すぐに外来に入り、一人ひとり丁寧に診ていく。「外来の患者が通院できなくなった時、スムーズに在宅に移行しています。逆に、在宅療養中の患者が検査や在宅では難しい治療を行う時に、クリニックや有床診に来院してもらうこともあります。家庭背景がわかるため、診療しやすいですね」
外来と訪問診療を両立することで、切れ目のない地域医療を実現している。医師としては診療の幅が広がる。小野氏が、こうした診療スタイルを選んだのは、ひとえに患者の最期の希望をかなえたいからだ。「自宅で最期を迎えたい人は6~7割に上る一方、そうできているのは1割という統計があります。実際、患者本人は在宅を望んでも、家族が難しいと思っている例は少なくありません。そこに訪問診療をしたり、外来で診たりして望みをかなえています。死に至るプロセスを支えるのが在宅医の大きな役割です」
| 病院名 | 医療法人社団 心 坂の上ファミリークリニック |
|---|---|
| 住所 | 静岡県浜松市中区小豆餅4-4-20 |
| 診療科目 | 内科、循環器科、小児科、外科 |
| 診療時間 | 【外来】8~12時、13~19時(水土曜は午前診療13時まで、午後休診。日曜休診)、【訪問】9~17時(緊急時は24時間対応。日曜休診) |
| 訪問地域 | 浜松市全域、磐田市全域、湖西市 |
| 病床数 | 70床(急性期病床23床、地域包括ケア病床7床、療養型病棟40床) |
| 職員数 | 医師(常勤)5人、(非常勤)9人、看護師(外来)4人、(訪問)11人、看護助手1人ほか |
日扇会第一病院のある東京都目黒区は、繁華街へのアクセスが便利で若者に人気がある一方、古くから住宅医療が普及していない1989年から訪問診療を行ってきた。
院長の八辻賢氏は「昔ながらのかかりつけ医であることを大切にしています。外来に来られなくなった患者さんを往診するのは、自然のことでした」と言う。2010年に在宅療養支援病院の認可を受け、さらに本格的に取り組んでいる。患者からは、いざとなったら通院も入院もできることで信頼されている。
外来と訪問診療は、主に八辻氏が受け持っている。病棟は副院長が中心に管理し、もう1人の常勤医は、日によって担当する部門が変わる。
一般の内科病院であるため、外来には高齢者のほか若年層の生活習慣病の患者も訪れる。若い患者は通常通りの診療だが、高齢の患者には訪問診療を視野に入れた診療を行う。「ADLが落ちてきた時には、外来通院だけでなく訪問診療もできることを提案します。また、診察と投薬だけでなく、『生活のほうは大丈夫?』『家族の方は介護ができますか』といった言葉かけをすることもあります」
訪問診療は、毎朝のミーティング後、八辻氏と訪問看護師、運転手の3人体制で出掛ける。住宅が密集した都市部だけに、半日で7~10軒は訪問できる。八辻氏は、09年の入職まで大学病院に勤務しており、訪問診療は未経験だった。しかし、さほど戸惑うことはなかったと言う。「かかりつけ医として外来診療ができる医師であれば、技術的には問題がなく、1~2ヵ月で訪問診療に慣れることでしょう。外来も持ちながら訪問診療をすれば、よりスムーズだと思います。ただ、在宅は患者本人だけでなく家族の介護力や、地域の介護事業所との連携に関して、外来以上に考える必要があります」
病院と介護事業者とは、患者を支えるスタンスが大きく異なる。入院していた患者が在宅に移行する際、ケアマネジャーを含めた退院調整会議が開かれるが、そこで意見が割れることがある。「よくあるのが、訪問看護を入れるか、訪問介護を入れるかの議論です。私たち医療者は、どうしても医療的なサポートを中心に考えがちですが、介護事業者はそれより生活を支えることを重視します。介護保険の上限がある中で、患者の家庭状況を考慮しながら、適切にサービスを配分することが重要になります」



また、24時間の対応が求められることについては「確かにプレッシャっていた時とあまり変わりません」と八辻氏。ただ、在宅の場合は病院のようにスタッフが常駐していないため、留意することもあるそうだ。「胃ろうや中心静脈などの処置は、基本的に家族が担うことになりますが、想定外のことが起こるとパニックになりやすい。日頃から"想定外"を減らすコミュニケーションが必要です。例えば、がんの末期など、その後の予測がつきやすいケースは事前に話し合っておきます。最期が近づくと呼吸が弱くなりますが、本人にとって苦しいわけではないなどと説明しておくのです」
病院でありながら訪問診療も行うことで、患者に深く接する機会が増える。八辻氏は、これから訪問診療に参入する医師に対し、こうアドバイスする。「外来、病棟、在宅と診療する場は異なっても、根底にある医療は変わりません。在宅に参入しても、これまでのキャリアが途絶するわけでなく、さらに新たな知識や経験が身についていきます」
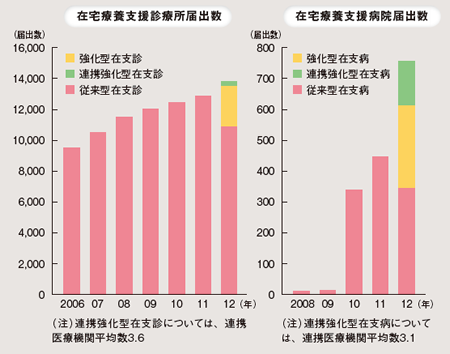
06年の診療報酬改定で、在宅療養支援診療所(在支診)が制度化され、24時間体制で訪問診療を行う診療所の診療報酬が引き上げられた。その後、08年には200床以下の病院を対象に在宅療養支援病院(在支病)が制度化。届出数は12年時点で、在支診1万3758件、在支病は746件である。十分ではないが、増加してきている。14年には大病院も対象にした在宅療養後方支援病院が制度化し、在宅療養患者の緊急入院の体制が整備されてきた。しかし、同年の改定では、高齢者施設への訪問診療の診療報酬が4分の1に引き下げられた。「個宅訪問に比べて手間がかからない」「施設を紹介して報酬を得る悪質な業者がいる」などが理由だ。そのため、施設向けの訪問診療から撤退する医療機関もあるが、入居者の利便性低下が問題となっている。今後の改定で、再び見直しが議論にのぼる可能性がある。
出典:保険局医療課調べ(2012年7月1日時点)
| 病院名 | 医療法人財団日扇会 第一病院 |
|---|---|
| 住所 | 東京都目黒区中根2-10-20 |
| 診療科目 | 一般内科、呼吸器内科、消化器内科、循環器内科、リハビリテーション |
| 診療時間 | 【外来】9~12時、14時~18時半 (土曜午後、日曜[第1、第3を除く]、祝日は休診〉、【訪問】9~17時(緊急時は24時間対応、日祝休診) |
| 訪問地域 | 目黒区、世田谷区、大田区の一部地域ほか |
| 病床数 | 70床(急性期病床23床、地域包括ケア病床7床、療養型病棟40床) |
| 職員数 | 医師(常勤)4人、(非常勤)21人、看護師40人、ケアマネジャー5人ほか |
関連コンテンツ
常時10,000件以上の医師求人。専任のキャリアアドバイザーが、ご希望に合う転職をサポートします。
転職・アルバイトのご相談はこちら