MENU
CLOSE
エージェントサービス
知りたい・聞きたい
ある腫瘍内科医が、「このMRIを知ってから私の患者さんのほとんどに実施しています」と言うほど信頼し、治療の方針決定や治療効果の判定に役立てているMRI技術がある。また、IVR-CTを使ってがんの血管内治療を行っている医師も、画像診断技術の進歩により、悪性度の高いがんを優先的に治療ができるようになると期待する。
最前線でがんと戦う医師の期待を一身に受けるMRIの最新画像診断技術とはどのようなものなのだろうか。また、がんの治療がどのように変わるのだろうか。
2004年、東海大学の放射線科医、高原太郎氏らは、拡散強調画像(Diffusion weighted Image 以下DWI)を全身に用いたDWIBS法(※)を考案し、がんのスクリーニングにおいて、PETと同様の画像をMRIで撮影することを可能にした。
※DWIBS = Diffusion-weighted Whole body Imaging with Background body signal
DWIは、細胞内の水分子のブラウン運動という微細な動きの多寡をMRIで可視化する。従って、腹部の撮影では、呼吸運動が邪魔になると信じられてきた。ところが、高原氏らの研究により、自由呼吸下で撮影しても影響を及ぼさないことがわかった。これにより、長時間の撮影が可能になり、細かいデータを測定して三次元的に全身の撮影ができるようになった。こうしてできたのが全身の撮影法、DWIBS法だ。
同年の発表以来、DWIBS法は欧米学会の教育講演やシンポジウムで何度も取り上げられるなど、高い評価を得ている。全身撮影対応の機種が開発され、撮影時間が大幅に短縮。30分以内に全身の撮影ができるようになった。
DWIBSは病変が強調されて画像に表れるため、がんの病変の位置や大きさ、分布がわかりやすいという特長を持つ。全身のスクリーニングにより、転移の有無もわかる。サイズが小さくてPETや造影CTではわからなかった肝転移の病変を、DWIBSで発見したことがあるほど感度がよい(図1)。
がんの治療効果判定にも大変有用だ。固形がんの治療効果判定のためのガイドライン(RECISTガイドライン)で推奨されている造影CTは、病変のサイズの変化で判別するため、抗がん剤投与から1カ月ほど時間が必要だ。一方、DWIBSは病変のサイズが変化しなくても、治療の効果があれば画像の信号強度が変化し、病変が薄く写る。さらに、拡散係数(Apparent Diffusion Coefficient 以下ADC)の変化によっても効果を判定することができる。そのため、抗がん剤投与から2週間ほどで判定できる。これはPETと比べても全く遜色が無い。
ADCは、従来の平均値やメディアン値の単純利用から脱却し、ヒストグラム解析による評価研究が進められている。図2のように、抗がん剤投与前は、グラフの頂点に向けて左側が急峻なカーブを描き、右がなだらかになっているが、抗がん剤投与から2週間から1カ月ほどで、頂点の左側がなだらかになり、右側が急峻になる。グラフの形の変化を捉えることで、容易に治療効果の判断がつくようになる。ADC値の変化が小さい場合など、効果ありと判断していいのか迷う場面があったが、ヒストグラムの形によって判断できるので、判断の確実性に大きく寄与すると期待されている。
DWIBSはMRIなので当然無被曝。さらに無侵襲なのも大きなメリットだ。病状が進行している患者にとって、造影剤を投与してCT検査を度々行うのは身体的な負担が大きい。DWIBSと併用し、造影CTの回数を減らすことができれば、本人の負荷を軽減することができるだろう。
費用が抑えられることも利点のひとつだ。保険点数は1,300点と、PETの8,600点の約15%、6分の1弱と非常に安い。保険上の制約が少ないことから、毎月撮影することも可能だ。PETと比べて、非常に小回りの利く評価法であると言える。
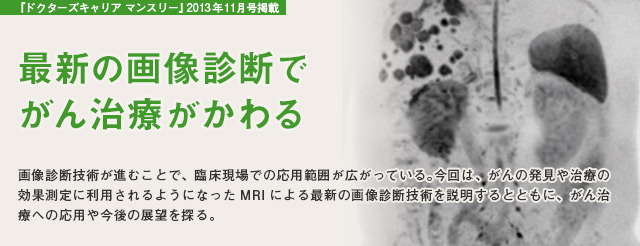
60歳代男性、直腸がん術後、多発肝転移。
A:全身拡張強調画像(DWIBS法) B:造影CT C:拡散強調画像
拡散強調画像(C)では、多発肝転移巣をより明瞭に、より多数検出している。
(Bは呼吸停止で、Cは自由呼吸で撮影されているため、肝臓に対して同じ位置でも、肝臓以外の位置は異なって見える)
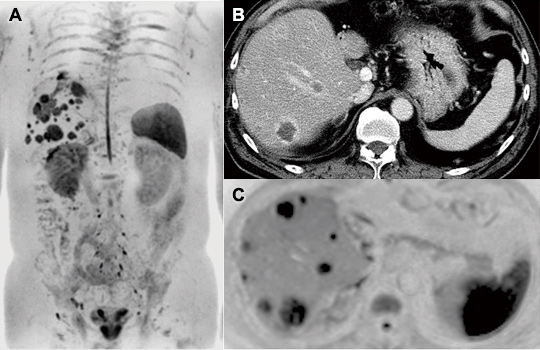
80歳代男性、上行結腸がん、多発肝転移、初回化学療法(FOLFOX)後の変化。
ADCヒストグラム解析(下段D~F)では、ADC分布の偏り(歪度(わいど)skewness)が重要。治療前(D)の左偏心(positive skewness)が治療後1週(E)で正規分布様に、治療後4週(F)で右偏心(negative skewness)に変化している。

臨床の現場ではどのように受け止められているのだろうか。がんの血管内治療の第一人者として、国内はもとより香港や台湾、タイからも患者が治療に訪れるゲートタワーIGTクリニック院長の堀信一氏は、画像診断で病変の悪性度がわかることに期待を寄せている。
血管内治療では、血管造影とCTを組み合わせたIVR-CTとカテーテルを使い、がんに栄養を届ける血管を塞栓したり、がんの病変に直接抗がん剤を投与したりして治療する。高分子ポリマーを利用した徐放性のビーズを使えば、最長で2週間、抗がん剤を病巣にとどまらせることもできる。
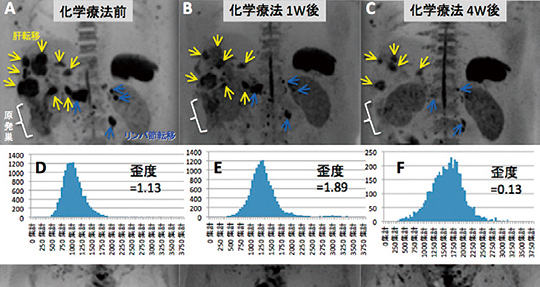
肝細胞がんに対する治療としてはじまった血管内治療だが、現在堀氏のもとでは肺がんや乳がんでも効果をあげている。図3は60歳の乳がん患者の例だが、3回の治療で腫瘍がかなり小さくなっているのがわかる。
60歳女性、左胸壁に乳がん。
がんに栄養を届ける血管を選択して塞栓。5カ月間に3回治療を行い、腫瘍が小さくなった。
堀氏の治療は局所的な治療のため、多数病変がある場合、どの病変をターゲットにするかの選択が重要だ。IVR-CTでは病変の悪性度まではわからないので、大きくなるスピードが速い腫瘍や、気管を狭める位置にあるなど患者のQOLを下げる腫瘍を優先的に治療している。DWIBSの画像やADCで悪性度合がわかれば、最も悪性度が高いもの、命を脅かすものから潰すことができる。悪性度が低い腫瘍ならば、治療を行わなくても命に関わることはない。
また、堀氏は抗がん剤の効果判定としてのADCのヒストグラム解析にも期待を寄せる。判定に要する時間が1カ月から2週間に短縮でき、なおかつ確度があがれば、それだけ効果の高い治療が行える。これは医師にとっても患者にとっても利点は大きい。無駄な治療ほど医師のモチベーションと患者の気力を奪うものはない。

「PETの代わりになる画像診断を探していた」と話すのは、東京共済病院の腫瘍内科医、岡田直美氏だ。
がんの再発・転移はリンパ管や血管を通してすでに体全体に回っていると考え、治療は全身化学療法しかないというのが標準治療の考え方だ。それに対して岡田氏は、再発転移症例であっても早期で限定的ならば、全身療法に加えて放射線療法や血管内治療などの局所療法を組み合わせることで根治も望めるとの見地から、積極的治療に取り組んでいる。
この取り組みには転移や再発巣の正確な把握が必須だ。全身を診るにはPETやCTが適しているものの、感度は1cm程度であること、そして患者の負担となる被爆や費用、保険給付の問題があった。
そんなときに造影CTの撮影を依頼した施設で、高原氏のDWIBS法を知った。感度が高く早期発見が可能なだけではなく、撮影範囲もほぼ全身をカバーすることができる。PETやCTに替わる画像診断だと確信した。しかもMRIであるため被爆もせず、ひと月に1度の検査が可能で、治療効果判定にも最適だと考えた。
岡田氏は病状の把握のためにまずDWIBS法で撮影し、治療方法を決定する。治療後、効果を判定するために再度撮影し、その先の治療方針を決定する。このサイクルを回していく。「このMRIでは治療後早いタイミングで治療効果を知ることができる。また、転移巣は必ずしも均一ではなく、治療効果にばらつきがでることがしばしばあるが、治療の度に全体像をつかむことができるのは、次の治療方針を決めるために非常に有用」と岡田氏は言う。
全身に転移し局所療法では難しいという場合も、岡田氏は高原氏に画像診断を依頼する。完全に治らないまでも、問題となる病変を特定し、対処するだけでも延命やQOLの向上につながるからだ。 「がんのとの闘いには、敵がどこに隠れているか正確に知る必要がある。最も重要な病変を処理することで治る可能性も出てくるし、延命も期待できるからだ。もし5年延命できれば中学生の子どもも大学生になる。本人だけでなく家族のためにも最先端の治療を積極的に投入することが必要。そのことは画像診断にも言える」。岡田氏は、がん治療における画像診断の重要性を強く感じている。
がん治療におけるDWIBSが果たす役割を見てきたが、この技術は新たながんドックにも応用がすすんでいる。
DWIBSは非常に有用な検査方法として、欧米で高い評価を得ているものの、研究の進んでいるPETに比べると論文数には大きな差があり、相対的な信頼性はまだ劣る。そこで、無被曝という利点を生かして、繰り返し検査をすることで、トータルの精度を高めるという方法が取られた。開発者である高原氏自らが画質管理を行い、一般的ながん検査と組み合わせることで、見逃しのないドックを目指している。
その他にも、DWIBSは活用範囲の広がりを見せている。例えば、がん治療の経過中に原因不明の発熱が起こることがあるが、DWIBSなら炎症の発生場所を探して特定することもできる。このような能力は、それ以降の機動的な治療計画策定に大いに役立つ。
前述したようにADCのヒストグラム解析の技術が進めば、バイオマーカーとしての役割を担えるようになる。実用化はこれからだが、コンピュータ上で画像の強調度合いを変えて他の画像と重ね合わせることで、より鮮明に病変を捉えることも可能だ。
DWIBSが生まれて9年。さらなる発展で、がんの発見、治療をますます変えていく可能性を秘めている。
各分野の研究・技術開発の速度は増す一方。所属する施設内で治療を完結できない場合でも、最新の医療技術を有する医師や施設に協力を仰ぐことで、治療成績の向上が期待できるケースもある。治療の選択肢も広がる。今後、医師個人の人脈がますます重要になる可能性は高い。「確かな技術をお持ちの先生にお願いすると、仮にうまくいかなかった場合でも、その治療法や薬が効かないと判断ができます。あいまいさを排除でき、高い精度で白黒つけられる」。そう話す岡田氏は、多忙な中でも講演会などには積極的に参加し、最新技術の情報収集や人脈作りに役立てている。面識のない医師に依頼するときは、同じ医局にいた医師の知人をたどる、医薬品メーカーに依頼する、などの方法を駆使してつてを探す。実際に依頼するときはメールや電話、そしてできる限り会いに行く。そうしてネットワークを広げてきた。
一方、依頼される側の高原氏は「私の技術が役に立てるのはうれしいことなので、基本的にはどんな依頼もお受けしますが、なんとか患者を救いたいという熱い思いの先生とは意気投合して、時間を忘れて読影に没頭することも多々あります。私も新しいことに挑戦することが好きなので、同じように『やってみよう』と思ってくれる先生と新たな研究をするのはとてもやりがいのあることです」と話す。
また、堀氏は「その後の患者さんの容体を的確かつ丁寧にフィードバックしてくださる方とは、また、おつきあいしたいな、と感じます。私のやりがいにもつながりますね。もちろん、忙しいのはお互い様ですから、無理することはないのですが・・・」と話す。
所属施設を超えて一体となってよりより治療効果をめざす―――。医師冥利に尽きる経験である。
関連コンテンツ
常時10,000件以上の医師求人。専任のキャリアアドバイザーが、ご希望に合う転職をサポートします。
転職・アルバイトのご相談はこちら