新型コロナウイルスの今後の感染状況は不透明だが、患者の受診行動や医療機関の体制が以前と同じ様には戻らないことは明白だ。“withコロナ”を前提に医療のあり方を考えるとき、業務の効率化・省力化、非対面・非接触の診療などに期待できる医療ICTの活用は必須といえる。今回はクラウドによる医療情報の一元化、オンライン診療などをいち早く採り入れてきた先駆者3人に取材し、医療ICTが拓く新たな時代に求められる医師の要件を聞いた。
医療ICTで得た膨大な情報から
明確なアウトカムを導くには
医師と患者の信頼関係がカギに
-
医療法人社団 鉄祐会 理事長
株式会社インテグリティ・ヘルスケア
代表取締役会長 - 1996年東京大学医学部卒業。2002年東京大学大学院医学系研究科博士課程修了。東京大学医学部附属病院、三井記念病院などを経て、2010年に祐ホームクリニック(東京都)を開設し、現在は5カ所、宮城県石巻市1カ所で在宅医療クリニックを運営。2015年にはシンガポールで訪問看護施設も開設。厚生労働省情報政策参与も務めるなど医療ICTに詳しく、オンライン診療や疾患管理のアプリケーション開発も行う。

日本の医療ICTの課題が
新型コロナウイルスで露呈
新型コロナウイルスの感染拡大は世界の経済や社会のあり方を激変させたが、同時に日本の医療ICTの課題も露わにした。ICTの活用で医療の質の向上や効率化に取り組む武藤真祐氏はそう指摘する。
「日本は高齢社会ながら、欧米諸国より同感染症の感染者数や死亡者数は少なく済んでいます。これは、感染者の重症化予防や重症化患者への早期対応ほか、重症度に応じた医療機関マッチングや自宅・宿泊施設療養など、医療崩壊を防ぐ現場の仕組みも機能したのだと思います。
一方で、感染者向け病床の稼働割合を含む医療機関の状況を共有するG-MISや、感染者の療養状況を共有するHER-SYSは、導入の遅れや現場のニーズと合わない仕様などで、うまく活用されていません」
さらには独自に情報を持つ自治体もあり、情報の一元化も手間取った。
この原因の一つは、ヘルスケア関連の情報共有のインフラが未整備なことで、日本の医療のデジタルトランスフォーメーション(DX)には基盤整備が不可欠、と武藤氏は言う。
「全国共通の医療情報インフラがあれば、クラウド型の電子カルテや画像診断、オンライン診療などの展開も容易で、各サービスで得た情報の分析から、次世代の医療イノベーションのヒントも見つかるでしょう」
インフラの構築には、各サービスで得た情報を即時収集してデータに反映し、異なるサービスでも使えるようにする大局的な観点でのシステム設計、セキュリティの強化、開発資金と3つのハードルがある。武藤氏は「それを乗り越えるには政府主導型で行うのが望ましく、新型コロナウイルス感染拡大を契機にインフラ整備を強力に進めるべき」と話す。
「これで医療情報を一つのデータベースに集約し、そこから患者さんが自分の情報を引き出せるようにすれば、PHRも自ずと実現可能です」
利便性の向上はもちろん
臨床的アウトカムも重要に
では、インフラ上でICTを用いて展開される医療サービスでは何が重要だろうか。武藤氏は「利便性の向上にとどまらず、明確な臨床的アウトカムを目標にすべき」と言う。
「電子カルテもオンライン診療も、病気の重症化を防ぐなど、医療の質の改善が実現できなければ、便利な道具の寄せ集めです。成果を出すには、データの元になる情報の質を一定レベル以上に保ち、各サービスのデータのスムーズな連携が必要です」
例えば患者の受診の際に看護師が問診をとるような場合、どの範囲でどこまで聞くかは、個々の看護師の経験に左右されることが多いだろう。
「この属人的な手法では情報のレベルがばらつき、データ共有や連携を妨げます。特にオンライン診療はカメラの性能や部屋の照明で患者さんの印象も変わるため、システマチックなアセスメントの導入で、情報の精度の均質化が一層求められます」
そうしたニーズに応え、武藤氏が代表取締役会長を務める株式会社インテグリティ・ヘルスケアは医療機関などを対象に、疾病管理システム「YaDoc」を提供する。これはスマートフォンやタブレット端末を通じて、患者の疾患に合わせた情報の継続的な収集、問診、診察予約までシームレスに行う(図表1参照)。ガイドラインに沿った問診はオンラインにも対応し、自宅にいる患者の状況も定量的に把握できる。
また、オンライン診療が拡大する現状を受け、同診療の予約、実施、決済を行う「YaDoc Quick」も提供する(図表2参照)。
オンライン診療では、医師には働く時間・場所の選択肢が広がり、子育てなどでキャリアを中断せず済むなどメリットもある。一方患者側は「自宅で落ち着いて受診できると、話の明快さなど医師をより冷静に評価するでしょう。医師にはコミュニケーション能力、信頼関係を構築する力も問われると思います」と言う。
今後は、体の状態をモニタリングするスマートデバイス等の発達で患者や疾患の膨大な情報が集積され、AIが診断の候補まで提案してくれる時代が来る、と武藤氏は予測する。
「しかしAIの提案を精査し、患者さんに診断を告げ、治療を促すことは、相手との信頼関係を構築した医師にしかできません。患者と一緒に治療方針を決める“シェアード・ディシジョン・メイキング”も一般化するでしょう。このような変化により、医師は今後、診断力とコミュニケーション能力を磨くか、高度な外科手術を行う手技を身につけた医師を目指すかを迫られるとも思います」
- 図表1● 疾患管理システム「YaDoc」

- 図表2● オンライン診療システム「YaDoc Quick」(デバイス版)

- 図表1・2出典:武藤氏提供資料
医療、福祉、介護、保健サービスを
同一IDで利用可能なシステム構築。
医療の質の向上や業務改善に効果
-
社会医療法人財団 董仙会
理事長 - 1980年日本医科大学医学部卒業、1986年金沢大学大学院医学研究科修了(医学博士)。金沢大学第二外科(消化器外科)に入局。1982年恵寿総合病院外科科長、1983年から2008年まで同病院長を務め、1995年には同院を含む6つの医療機関、介護老人保健施設、在宅医療支援施設などを擁する特定医療法人財団董仙会(現 社会医療法人財団董仙会)理事長に就任。2011年から社会福祉法人徳充会理事長を併任する。全日本病院協会副会長。

物流管理システムから
患者情報の一元管理に発展
先駆事例として、グループ内で情報インフラを整備し、先進的な医療から福祉まで密接な連携を行う「けいじゅヘルスケアシステム」(石川県七尾市)を取り上げる。
同グループは、ケアミックス型の恵寿総合病院を含む医療機関、介護老人保健施設などからなる「社会医療法人財団 董仙会」、高齢者複合施設や障害者支援施設などを持つ「社会福祉法人 徳充会」で構成される。
両法人の理事長で、情報インフラの整備を進めてきた神野正博氏は、「当グループの医療、福祉、介護、保健に関するサービスは、同じ患者・利用者ID(けいじゅID)で提供し、許諾をいただいてグループ内で情報を共有します」と説明する。
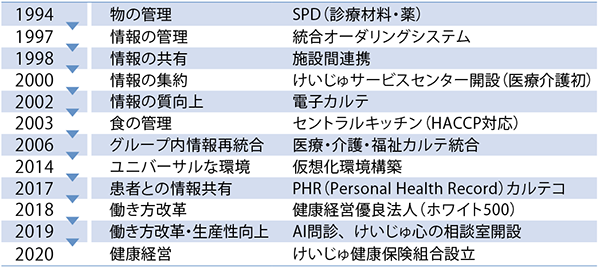
同グループがインフラ整備に着手したきっかけは、医療材料と薬を対象に導入したSPD(物流管理システム)だ(図表1参照)。物品につけたバーコードを使用時にスキャンすると、自動的に同じ物品が発注されるため、在庫管理や発注業務の負担が軽減できたと神野氏は評価する。
「ならば患者さんごとにバーコードを割り当てれば、グループ内の受診では素早く情報が共有でき、ご本人の利便性も高まると考えました」
興味深いのは、業務負担の軽減という経営や労務管理の面から着想を得たこと。物品管理の情報共有は医療現場も利点を実感しやすく、その後の統合オーダリングシステムや電子カルテの導入などを受け入れる素地になったと考えられる。
画面遷移の工夫などにより
グループ内の情報共有を促す
けいじゅIDによる患者情報の共有は、医師をはじめ医療従事者全体にも価値を持つと神野氏は言う。
「例えば、当グループの介護施設や在宅医療などを利用している方が病院に入院される場合、受診前からご本人の情報を確認できるようになりましたし、退院後にグループ内の診療所に通われるときは、病院からも容易にフォローができます」
しかし、その仕組みも使われなければ意味はない。そこで同グループでは、電子カルテのトップページを患者が利用した施設や医療機関での入力内容の一覧に固定。カルテ利用時に患者の診療・ケアの履歴を確認する画面遷移で、情報共有を促す。
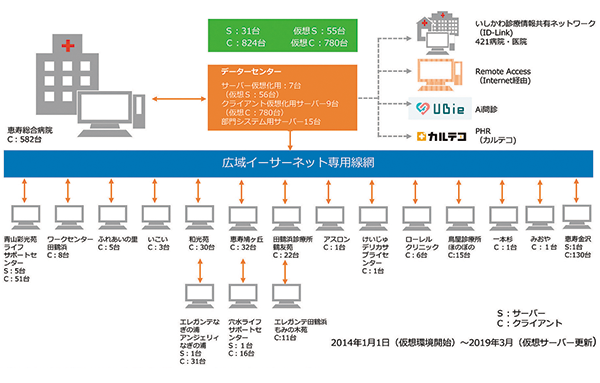
また、患者情報以外に、職員がパソコンで行う作業データもクラウド上に保存され、各端末はそこにアクセスする窓口として機能する(図表2参照)。加えて、外部からクラウドにアクセスする際のセキュリティも強化し、医師はどこからでもカルテの閲覧・書き込み、各スタッフへの指示などが院内にいるときと同じようにでき、柔軟な働き方が可能になったと神野氏。
「けいじゅIDによる患者さんのデータの一元管理が、利便性の高いシステムの開発にもつながりました」
患者によるPHRの活用は
地域全体の医療の質も高める
同グループでは、患者情報は患者個人のものと考え、PHRによる活用も推進。自らの医療情報の保持を希望する患者には、病名や検査データ、手術・処置、画像データ、健診データなどを閲覧できるサービスを提供する(図表3参照)。
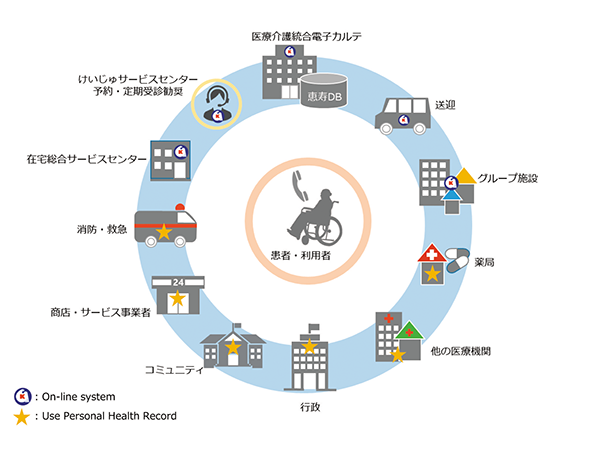
グループでカバーできない医療機関や調剤薬局、行政などに患者自身が情報を提供すれば、地域全体での情報共有が実現すると神野氏は期待する(図表4参照。図中のKマークは情報を共有している「けいじゅヘルスケアシステム」の施設・サービスを示す。それ以外では患者・利用者自身がPHRを利用して情報を提供することが可能)。
「PHRは患者さんへの医療の質を高め、ご本人を取り巻く社会全体の医療・福祉の品質も向上させ、安心して住み続けられる地域づくりにも役立つと考えます。また、人口減少社会の日本で、地域の魅力を高めて人口の流出を減らすことは、病院経営の安定にもつながるでしょう」
このほか、同グループは治療した患者の社会復帰、生活復帰を重視し、生活支援を新たな柱と位置づけ、配食サービスや便利屋事業などにも取り組んできた。
今後医療ICTが発達し、離れた場所にいる患者の状態がリアルタイムでモニタリングできれば、病気が進行する前に一時入院して必要な治療を受け、わずかな期間で社会復帰、生活復帰してもらうことも可能になるだろうと神野氏は言う。
「地域にお住まいの方は、ご自宅や施設で暮らし、ときには病院に入院したり、介護施設を利用したり、また自宅・施設に戻ったりを繰り返します。医療ICTを活用してそうした生活全体に関わり、一人一人の健康を保つことが、今後の地域医療に求められると思います」
- 図表1● けいじゅヘルスケアシステムにおける主な取り組み
- 図表2● けいじゅヘルスケアシステムにおけるICT構成
- システム構成図 ver4 けいじゅヘルスケアシステム
- 図表3● けいじゅヘルスケアシステムにおけるPHRの取り組み
- PHRへ CADAプロジェクト
- 2017.9.4運用開始

- 図表4● 地域へのオンラインシステムおよびPHRサービスの広がり
- Medical Neighborhood “恵寿式”地域包括ヘルスケアサービス
- 図表1〜4出典:神野氏提供資料
オンライン診療をはじめ
医療へのアクセスを容易にする
ICTが地域の健康を守る
-
医療法人社団 DEN
みいクリニック 代々木
理事長 - 早稲田大学理工学部で人工心臓の研究に従事した後、実用化に向けて取り組むため医師を目指して、大阪大学医学部に3年次編入。卒業後は同大学第一外科に入局し、当初はがんの治療と臨床研究を行う。後に心臓外科に転じて臨床経験を積む。2009年厚生労働省に入省後、医療制度の改革に携わり、退省後は行政や医療系シンクタンクでの業務を歴任。2016年に在宅医療など地域医療に貢献するクリニックを開設。オンライン診療も早くから導入。

新型コロナウイルスを契機に
オンライン診療が大幅増
かかりつけ医を中心とした地域医療の現場で、ICTはどう活用されているのか。まず2020年の大きな医療トピックで、新型コロナウイルス対応の特別措置から恒常化へと動くオンライン診療を見てみる。
自らの地元で50年以上続いた診療所を承継した「みいクリニック代々木」(東京都渋谷区)の宮田俊男氏は、「数年前から、生活習慣病などの慢性疾患で容体が安定した患者さんに対し、対面とオンラインを併用してきました」と話す。
「当院のような地域密着のクリニックでは患者さんに定期的に受診していただき、必要に応じて薬などを細かく調整しますが、忙しくて毎月の受診が負担になる方もいます。その場合、3カ月に1度は対面で、その間の受診はオンラインで、といった受診方法もご案内してきました」
そして新型コロナウイルスの感染拡大で、時限的・特例的措置ながらオンライン診療の適用条件が大幅に緩和。同院の外来患者のうち数%に過ぎなかったオンライン診療の希望者(電話診療含む)は2割ほどにまで増え、高齢者の割合も増加した。
「ただ、なかには緊急性が高くても、初診からオンライン診療を希望される方もいます。今後はオンラインで構わない症状と対面診療が必要なケースを、患者さんに理解していただく情報提供が必要と感じています」
今後は、受診のハードルが低い利点を生かし、企業や自治体の健康診断で詳しい診察が必要になった人にまずはオンライン診療を利用してもらい対面診療に誘導する、などの役割も考えられると宮田氏は話す。
「オンライン診療は、対面に比べて患者さんの情報を得るのに時間がかかり、診療報酬も現時点では納得のいくレベルとはいえません。しかし、地域には自宅から受診できる利便性や、感染症への不安からオンラインへのニーズが存在し、患者さんのメリットも十分ありますから、地域医療を担うクリニックでは医療の柱の一つと考えた方がいいでしょう」
医師監修のセルフケアを
支援するアプリを開発提供
さらに、宮田氏は自らが代表取締役社長CEOを務めるMedical Compassから、患者の健康を守り、病気の早期発見を促すアプリ「健こんぱす」を2017年にリリース。患者が同アプリに入力した病歴や症状をもとに、その人に適した市販薬や医療機関を案内するサービスを提供している。
「患者さんの症状は24時間変化しますが、医療機関で相談できる時間帯は限られます。といって救急車を呼ぶかどうかの判断も難しいでしょう。このアプリは、市販薬で済ませて大丈夫なのか、医療機関を明日受診すればいいのか、すぐ救急に行くべきかなど、行動判断の参考になるもので、健康を自分で管理するセルフケアの意識も高められると考えます」
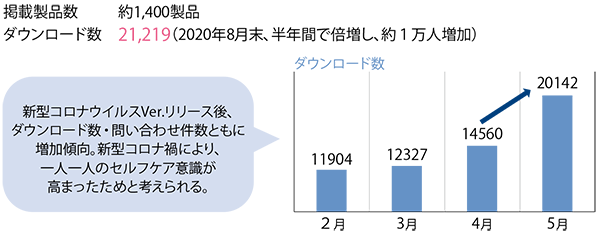
2020年4月には、新型コロナウイルス感染症対応バージョンを提供。アプリ内から医師に相談もできる機能も好評で、ダウンロード数は8月末時点で2万1219件とリリース前から倍増した(図表1参照)。
「同感染症への対応として、専門の医師やかかりつけ医にメールで質問する機能も追加しました。アプリのリリース時には10年早いとも言われましたが、同感染症の感染拡大でダウンロード数も増え、多くの人の役に立ってよかったと思っています」
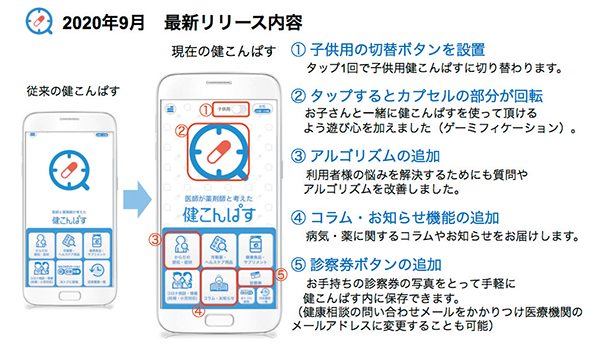
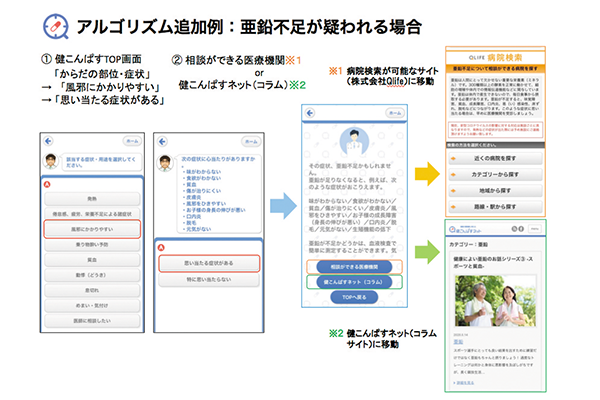
新たな疾病への対応だけでなく、機能改善したバージョンも定期的にリリースしている。例えば9月には、子供用画面にボタン一つで切り替えたり、診察券の取込み機能を追加したりと利便性を向上させたバージョンを提供(図表2)。同時に新型コロナウイルス感染症で注目されている、風邪のひきやすさや味覚障害が亜鉛欠乏症によるものかどうかを検討するヒントとなるよう、似た症状を示す亜鉛不足に関する情報を充実させている(図表3)。
「都会の人ほどかかりつけ医を持たない傾向にあると感じますから、こうしたアプリを使うことで健康への意識を高めてもらい、医療機関を受診すべきときには促して、地域の皆さんの健康維持に役立ててもらえればと考えています」
未病段階でのアプローチを
可能にするICTの進化
新型コロナウイルスとのつき合いは長く続くと言う宮田氏は、前と同じように患者が気軽に医療機関を受診する状況には戻らないと予測する。
「そうしたなかで、まずは待合が混む大規模病院よりは感染対策がしっかりした小規模なクリニックなどが選ばれ、さらに接触者が限られる在宅医療にシフトするというように、地域医療の現場は厚生労働省が進めてきた“地域包括ケアシステム”の姿に近づいてきました。『健こんぱす』のダウンロード数増加をみても、セルフケア、セルフメディケーションへの意識も高まったと感じます」
オンライン診療も対面診療と併用され、医師にはICT知識も不可欠になる。また宮田氏は、“医師の仕事は病気の患者を治療すること”という意識を変える必要もあると言う。
「スマートデバイスなどを使って体の状態をモニタリングできる時代には、病気になる前の未病の段階からアプローチすることも可能です。病院で患者さんを待つのではなく、AIやIoTを活用し、患者さんに身近な存在として健康のアドバイスをする。そうした新しいかかりつけ医への期待が高まると思います」
新型コロナウイルスのみならず、少子高齢化による国民皆保険制度への不安など、日本は深刻な社会課題を抱える。そうした状況を医療ICTの活用で乗り越え、日本モデルとして世界に提言できるのではないか。宮田氏はそう将来を展望している。
- 図表1● 健こんぱすのダウンロード数の推移
- ※サービス開始2017年6月26日
- 図表2● 健こんぱすの改良点
- 図表3● アルゴリズム追加例
- 図表1〜3出典:宮田氏提供資料






