2017年3月、国は人工知能(AI)の開発目標と産業化ロードマップを示す『人工知能技術戦略』を策定し、同年6月には重点分野の一つ「健康、医療・介護」において、ゲノム医療や画像診断支援、診断・治療支援など6領域を中心としたAIの研究開発の加速化を求めている。昨今、さまざまな分野で導入が進むAIの実態や課題、可能性とは――。保健医療分野における先駆的な取り組みから、“AIの利活用は医療現場をどう変えるのか”を探る。
世界最高水準の医療と最強のモノづくりを基盤に
AIを課題解決と人々の幸せのために活用する
-
国立研究開発法人 産業技術総合研究所
人工知能研究センター
研究センター長 - 1973年京都大学大学院修了。工学博士。京都大学助教授、マンチェスター科学技術大学教授、東京大学理学部教授、同大学院情報理工学系研究科教授、88年よりマンチェスター科学技術大学教授、95年東京大学理学部教授、同大学院情報理工学系研究科教授、同情報学環教授、2005年マンチェスター大学教授(〜現在)、11年マイクロソフト研究所アジア(北京)首席研究員等を経て、2015年より現職。東京大学名誉教授。国際計算言語委員会会長。

公益性の高い医療分野のAI
開発は社会の合意形成が必須
人工知能(AI)技術はここ10年で、GAFA*を中心とする米国の巨大IT企業がリードする形で急速な発展を遂げてきた。しかし、製造や医療、物流、人の移動などあらゆる領域に影響を及ぼし、社会を変え得るAI技術を一部の企業が寡占化することに、日本や欧州、米国のGAFA以外の公的研究機関は少なからず危機感を抱いている。
産業技術総合研究所・人工知能研究センター長の辻井潤一氏は、「なかでも健康、医療・介護、都市設計など公益性が高く、社会のコンセンサスが必要な領域においては、マルチステークホルダー・プロセスが確保された環境でAIの開発研究が行なわれるべき」との強い信念をもって実践する研究者の一人だ。
「日本はモノづくりの技術基盤があり、世界最高峰の医療が提供されています。医療への公的関与が強く、制度設計がしやすい点も、AI開発に有利な環境といえます」(辻井氏)
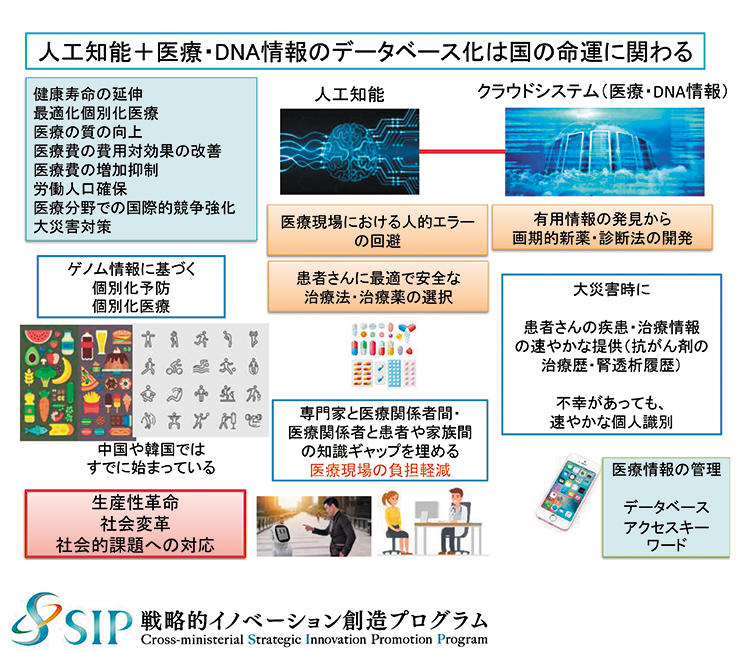
これは、IoT、AI、ロボット、ビッグデータなどの先端技術を駆使し、経済発展と社会的課題の解決を両立させ、人々の幸せを最大化する『ソサエティ5・0』の考えにも合致する(図表1)。
AI技術のなかでもっとも発展したのがディープラーニング(深層学習)だ。この技術は限られた情報空間内での識別を得意とするため、眼底写真で動脈硬化の進行度を判定したり、X線写真や内視鏡画像からがんを検出するなど、活用事例に事欠かないほどの広がりを見せる。
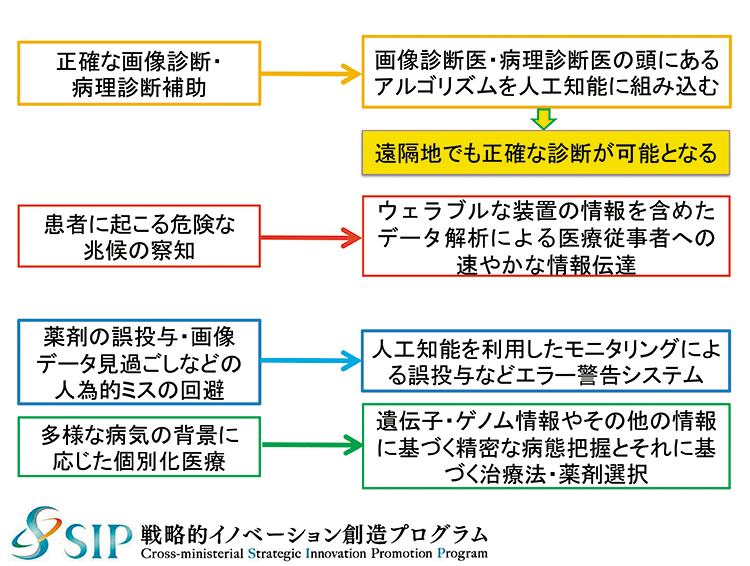
「診断能力に優れた医師が“お手本データ”を作成すれば、AIはその医師と同レベル、あるいはそれ以上のパフォーマンスを発揮します。また、クラウド上にそのシステムを置けば遠隔診断が可能となり、医師不足や専門医の偏在を解消する手段にもなり得ます」(辻井氏、図表2)
医学領域では依存ではなく
人とAIの“共進化”に期待
辻井氏がサブ・プログラムディレクターを務める内閣府の戦略的イノベーション創造プログラムの一つ『AIホスピタルによる高度診断・治療システム』では、大きく分けて二つの課題に取り組んでいる。
一つ目は“診断・医療技術の高度化”だ。画像だけでなく、リキッドバイオプシーのようなスキルと迅速さが求められる検査にAIを用いてセンサーと操作を連動させることで、超精密検査を自動化しコストも下げる。またAIが遺伝子・ゲノムを含む膨大な情報を処理し、診断精度の向上や個別化医療の実現へと繋げる。
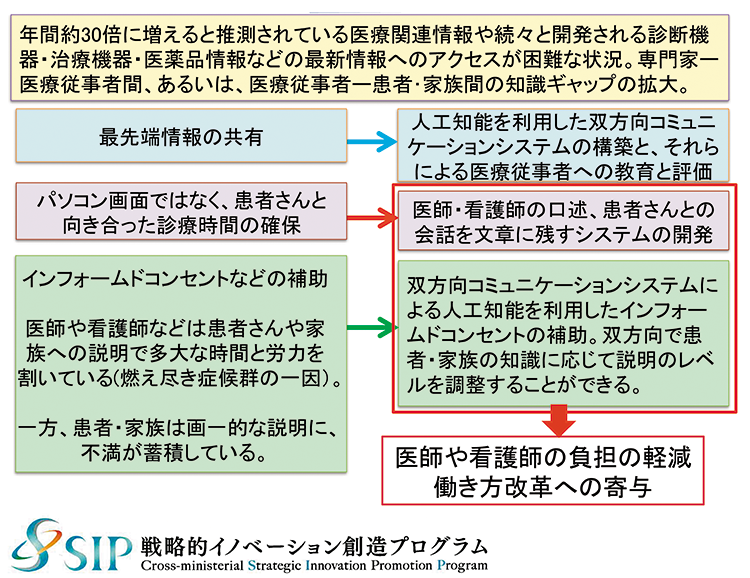
二つ目が “医療業務支援による医療従事者の負担軽減とコスト削減”で、たとえば、音声認識技術を用いた診療記録の自動文書化が目指すのは、会話が即座にテキスト化されて該当項目を埋めていき、カルテ作成の手間を大幅に減らすことだ。また、経験の浅い医師の多い救急現場などでは、音声で過去の類似症例などの記録を呼び出し、それを参考にしながら治療を進める試みも始まっている。さらに、混みあった院内を自動運転化された車いすで移動したり、小児の患者に納得して検査や治療を受けてもらえるよう、ロボットによる双方向説明システムを採り入れている(図表3)。
ただし、現時点では状況や場面が限定的で汎用性に課題が残り、法規制においてもクリアすべき課題は多い。辻井氏は「AIホスピタルは今後も時間をかけて広がりある実用化に向かう」と将来を見据える。
日々更新される医学情報をすべての医師が把握することは困難であり、また、昨今の高度な専門分化により専門外の症状を見落とす恐れもある。「たとえば、“この薬はこういう病歴の人には××の副作用が出やすいので注意”とか、“この所見は△△の可能性があるから〇〇科に紹介”など、AIが注意を促すことも可能になります。さらにウエアラブルや埋め込み型センサーの実用化で、病院の検査を超える膨大な情報が取得でき、それらが医療と結びつくことで新たな大規模医療データベースが完成する。それが本プロジェクトのゴールと言えるかもしれません」(辻井氏)
「人間の知性とAIは敵対するものではありません。現時点ではAIは医師によって育てられます。しかし次のステップとして、先入観を持たないAIが人間が思いも寄らない事実に気づく可能性があります。医学領域では人とAIがともに成長する“共進化”が起こる可能性を強く感じています」(辻井氏)
- 図表1● AI+医療・DNA情報データベース化
- 図表2● 医療現場で必要な人工知能機能
- 図表3● 医療現場で求められている人工知能機能
- 図表1〜3出典:「内閣府 SIPAIホスピタル シンポジウム」より
IT・AIの技術を駆使し、病院と八王子のまちに
“安心・快適”な地域限定プラットフォームを構築
-
医療法人社団 KNI
理事長 - 1979年東京大学医学部卒。95年に北原脳神経外科病院(現・北原国際病院)開設。救急・手術から在宅・リハビリテーションまで一貫した医療を提供すべく、医療法人社団 KNIとして八王子市内に4施設、宮城県東松島市に1施設を経営。海外展開やICT技術を活用した革新的な取り組みも行う。2015年一般社団法人医療みらい創生機構を設立し代表理事に就任。著書に『「病院」がトヨタを超える日』『あなたの仕事は「誰を」幸せにするか?』等がある。

医療を全自動運転化した
近未来型デジタルホスピタル
地域医療においてAIはどのような潜在能力を発揮するのか。
八王子市を中心に国内外で医療を展開する医療法人社団KNI理事長の北原茂実氏は、「医療のIT・AI化は3つのステージに分けて考えることができる」と説明する。
第1ステージは従来型の“業務の合理化”で、電子カルテや物流システム、人事管理などが該当する。
「日本ではこの第1段階でさえ多くの医療機関が取り組めていません。なぜなら、国民皆保険制度のもとではIT・AI化の費用を捻出することが困難だからです。当院は研究機関でもあるため、それが可能になっています。」(北原氏)
しかし、IT・AI化は従来型医療の限界を超えることができる。それが、2つ目のステージ“医療の全自動運転化”だ。
「医師の仕事の多くは、いわば“順列組み合わせ”で、これはAIの方がはるかに得意です。医学の世界は知識のダブリングタイムがもっとも短く、専門外まで網羅して最新の知識を持ち続けることは不可能です。その点では、診断において人間はAIには勝てません。さらにもう一つの問題は、医療現場の出来事は周波数が短すぎて、刻々と変わる患者さんの状態をすべて把握することは、人間には無理だということです」(北原氏)
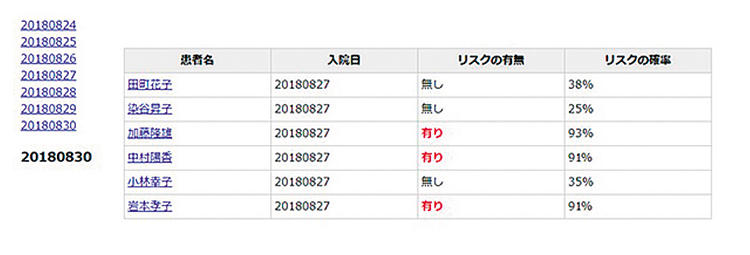
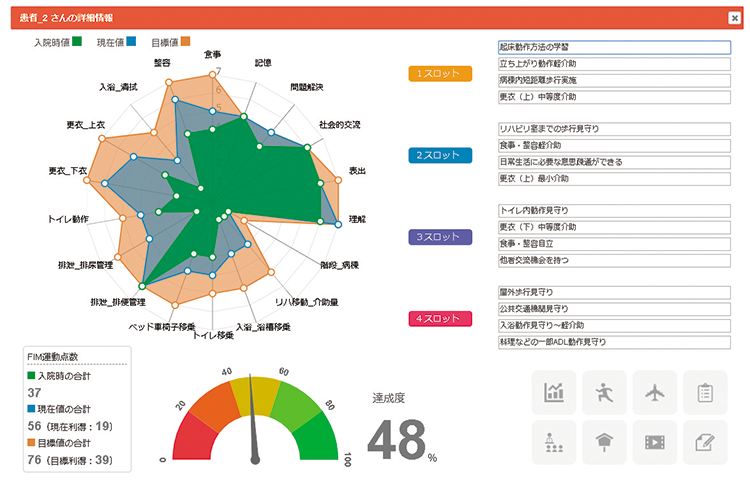
そこで現在、北原リハビリテーション病院で開発に取り組んでいるのが、患者の状態把握から治療のすべての過程をAIが管理する“デジタルホスピタル”だ。その実現のために様々な企業、大学と共同開発を進めており、看護分野では、音声入力による記録支援や不穏リスクの予測等がすでに実証段階にある。とくにAIによる誤嚥性肺炎のリスク予測(図表1)では、重点的な看護介入により院内発生率をほぼゼロに抑えることに成功している。またリハビリ分野では、AIに同院の優秀なスタッフの知識や思考過程を学ばせ、入院初期のカルテ記録からAIがリハビリの回復度予測をたて(図表2)リハビリ計画に反映させるシステムも開発し、すでに臨床現場で実証を開始している。
これら医療の質の向上への取り組みと同時に、顔認証やセンサー等の技術を駆使した業務の効率化にも取り組んでいる。患者が介助されることに苦痛を感じる排泄や入浴はスタッフにとっても業務負荷が大きく、人の手を介さず行なえるようになれば、患者、スタッフ双方の心理的・物理的なストレスの軽減が期待できる。 “呼ぶとやって来て、座ると自動で最寄りのトイレに入り、後ろ向きで便器に連結する電動車いす”も北原氏の頭の中にあるアイディアの一つだ。
前記以外にも、入院中から退院した後の自宅生活でも使える“シームレスな患者管理・管制システム”の開発に取り組んでいる。バイタルサインの異常や転倒といったアクシデント、位置情報を検知できる通話機能付きのウェアラブルを使い、入院中は見守り機能付きのナースコールとして、退院後の生活でも見守り機能の一部として利用できるシステムの開発を予定している。「院内外問わず市民の状態を把握し、必要な時に必要なサービスを提供できる航空管制のようなシステムへと発展させたい」と構想はさらに膨らむ。
IT/AI化により社会
システムの変革が可能に
医療のIT・AI化のステージ3は“社会システムの変革”と視点が広がる。
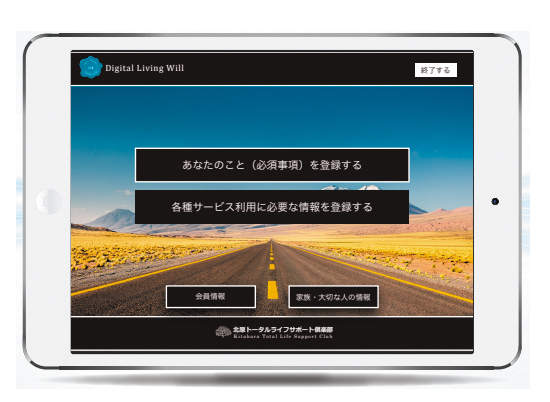
少子高齢化が引き起こす社会問題をIT・AIの力で解決に導こうと19年7月に株式会社の事業として稼働させたのが、同社が運営する有料サービスである、北原トータルライフサポート倶楽部の『デジタルリビングウィル』だ。この生体認証で守られた“デジタル貸金庫”には、救急医療に必要な基本医療情報のほか、検査や治療の同意書や遺言などの“ウィル”、相続時に必要な口座やパスワード等の様々な情報が記録できる(図表3)。将来的には登録情報の解析を通じて、病気や生活上のトラブル回避のための助言や、同倶楽部が提供する医療スタッフが医療・介護だけでなく、買い物代行や生活上の困りごとに対応する「ライフサポートサービス」の提案にもつなげる考えだ。
これらが医療を中心とした地域完結型のプラットフォームの枝幹を成し、地元産業の活性化を促進し、地域医療・地域社会の持続可能性を支えるものと期待される。
なお、同サービスは医療分野で唯一の『規制のサンドボックス』*の適用を受けて、検査や治療の事前同意書の取得とデジタルリビンウィルへの登録、登録された情報の株式会社から北原国際病院への受け渡しと救急外来での生体認証による患者の特定などを実施している。
「医療へのAI導入を考える時に重要なのは、現実の課題を正しく把握し、我々が目指すべき“明確なゴール”を設定することです。AIに何ができるかを考えてはいけません。これまでできなかった“目指すべき医療・社会”に向けた改革をAIの力を使い成し遂げること、それこそが医療へのAI導入に求められることです」(北原氏)
*革新的な技術やビジネスモデルの実用化の可能性を検証し、実証により得られたデータを用いて規制の見直しにつなげる制度


- 入院患者の安心を支える顔認証による入退管理システム

- 音声入力による診療支援システムは実証の段階に入っている

- カーペット上を歩く様子をカメラがとらえ、AIが歩行分析をするシステム(リハビリ室)
- 図表1● 誤嚥性肺炎のハイリスク患者の早期抽出実証の画面イメージ
- 図表2● AI活用によりリハビリの回復度を予想
- 図表3● デジタルリビングウィル
- 図表1〜3出典:医療法人社団 KNI提供資料
医学的価値があり大企業とは一線を画すような
AI開発に挑み、医療現場に時間的余裕を生み出す
-
アイリス株式会社
代表取締役 - 2010年東京大学医学部卒。日本赤十字社医療センターで研修後、離島や船医、ドクターヘリ添乗医、災害派遣医療チーム隊員として救急医療に従事。15年株式会社メドレー(執行役員)で『オンライン医療事典』やAI技術を用いた『症状チェッカー』等を開発。17年11月アイリス株式会社を創業し、現在に至る。国立研究開発法人 産業技術総合研究所AI技術コンソーシアム委員・医用画像ワーキンググループ発起人、同AI研究センター研究員、救急科専門医。

特定の病気診断が得意なAI
効率アップから精度向上へ
AIの開発者は、医療とAIの関係性をどう捉えているのだろうか。
AI技術を用いた医療機器の開発を手掛けるアイリス株式会社は17年創業のベンチャー企業で、代表を務める沖山翔氏は3次救急から1次救急、離島での診療経験を持つ救急科の専門医だ。多忙を極める臨床現場で、“患者に納得感をもたらす説明の時間”を削らざるを得ない状況を何とか変えられないか――。悩んだ末に、この道を選んだ。
「医療現場に時間を生み出すものの一つがICTであり、電子カルテやAI、最新の医療機器であると考えたからです」(沖山氏)
AIが診断プロセスの一部を効率化したり、鑑別診断で20の候補のうち数個を除外してくれたら、浮いた時間を本来自分が“提供したい価値”に費やすことができる。
実際、AI技術を用いた医療機器はこれまでにないスピードやコストダウンを実現し、次なるフェーズに当たる“かつてないレベルの精度”の実現へと進みつつある。ただし、「まだ新たな診断方法を生み出すには至っていない」(沖山氏、図表1)というのが医療分野での現状である。
医療におけるAI開発の適用領域とは――。医療にはじつに様々な課題が存在する。たとえば、医療は診察、検査、診断、治療から成るが、それぞれ目的も違えば、解決すべき課題も一様ではなく、しかも疾患ごとに求められる特性も異なるため、これらを掛け合わせて求められる膨大な数の領域を一つ一つ地道にAI化していくことになる(図表2)。
「AI技術を使った医療機器は現在、日本では2つ、米国では30以上が承認されていますが、たとえば“胸部X線写真から肺結節だけを見つけるAI”のように特定の所見を指摘するものがほとんどです。人間であれば頭部MRI画像を診たら、腫瘍も動脈瘤も出血も疑うことができますが、現時点では“○○用だからそれ以外には使えない”のがAIです。そう考えると、AIの登場で医師の仕事がなくなるわけでは決してなく、適材適所の新しい道具が一つ増えたと考えるのがしっくりくるのではないかと思います」(沖山氏)
機械学習、ディープラーニングとAIにもいくつかの種類があるが、「100年後の未来には自走するAIが現れるかもしれないが、それはおそらく今とはまったく違った角度の技術によるもので、現状の延長線上にはない」というのが沖山氏の見方だ(図表3)。
医学的価値を第一に考えて
AIの開発に挑み続ける
昨今、国内外で医療分野のAI開発に大企業が参入するケースが増えている。医学的価値はもちろん、もともと学習データが豊富に揃い、費用があまりかからず、かつ、利益を大きく生む領域から手掛けるというのが彼らのやり方だ。
一方、沖山氏らが挑んでいるのは、視診や聴診、触診といった身体診察における“ベテラン医師の匠の技の再現”であり、それを用いることで経験値の違いからくる技術的な差異を埋めようという試みだ。
今、もっとも実用化に近いのがインフルエンザ診断用AIで、従来の鼻腔液採取による検査が抱えていた課題(精度の低さや判定にかかる時間)を解決する手法として期待が集まる。具体的には、07年に論文発表された“喉のインフルエンザ濾胞の所見を視診により確認して診断する方法”に着目。まずは喉の写真を撮るカメラの開発に取り組み、次に画像データを撮影・収集してAIに学習させるという2ステップを踏む。アイリスでは、治験、医療機器承認を経て20年以降、なるべく早期の実用化を目指す。
沖山氏は「AI開発の場に、開発者と医師が対等な立場にいること」を重視。アイリスの社員には、医師3名、歯科医師1名が含まれるが、いずれも専門医の資格を持ち、現在もさまざまな形で臨床を続けている。「大企業は、すでにあるデータをどう使うかなど、開発しやすいものから順に着手する形になりやすいが、我々は臨床を通じて優先すべき課題に気づくことができるし、医学的価値の高いところ、あるいは自身の専門領域で関心の高い部分から開発に着手できる」と沖山氏は自社の強みをそう説明する。
AIについて考えることは
医療の奥深さに向き合うこと
AIが医療現場に浸透し、医師がその状態に慣れてしまうと、個人の診断能力が衰退する、との不安の声も聞かれる。「AIに限らず、その議論はあらゆる技術で起こり得ます。CTやMRIもしかり。環境が変われば使える道具も変わります。だからといって“使わないでおこう”ではなく、むしろバックアップ体制や紹介制度などのセーフティネットこそが必要だと考えます」(沖山氏)
患者は診断と治療が提供されればよい、とは思っていない。たとえ耐え難い痛みがあっても、心から信頼できる医師の手の温もりに希望を感じ、その瞬間には痛みさえも忘れている――これも緩和ケア。ベテラン医師が醸し出す雰囲気、安心感、信頼感――これも医師に求められるスキルの一つ。それらをひっくるめて医療の評価が決まる(図表4)。存在がもたらす癒しの力、手当ての力でAIが人間を超える日は来ないだろう。「AIは私たちに改めて医療の奥深さに向き合う機会を与えてくれている」と沖山氏は感じている(図表5)。
「日本のAIは遅れているといわれますが、世界の動向に追随する必要はないと思っています。医療は競争ではありません。人類全体で“医療”という共通ライブラリを育て、その恩恵を受けるべき営みだと思っています」(沖山氏)
AIの開発もまた、医学の進歩のため、人々の幸せのために、医師が手掛けることの意味は大きい。
- 図表1● 医療機器の現在と未来

- 図表2● AIの適用領域
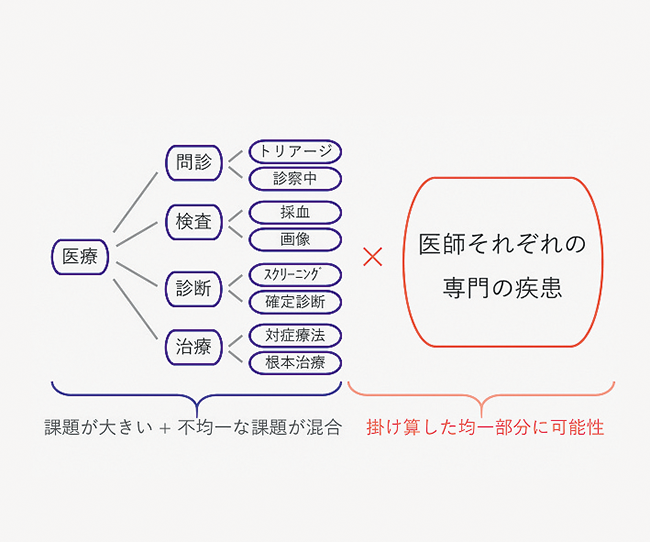
- 図表3● AIの種類
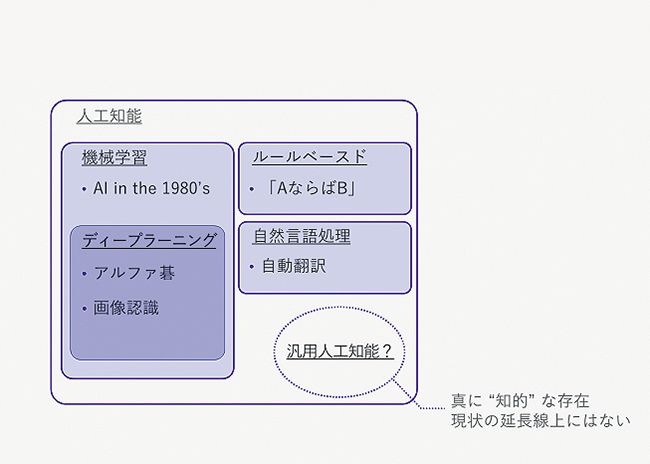
- 図表4● 医者と患者の意識
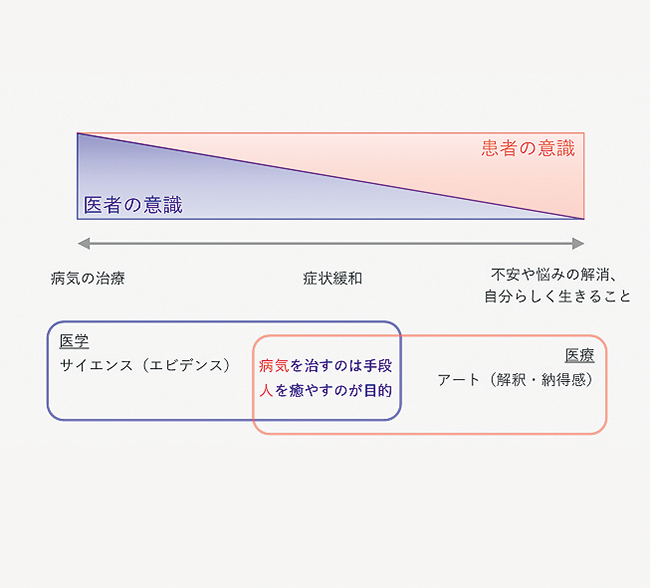
- 図表5● これからの医療の対象
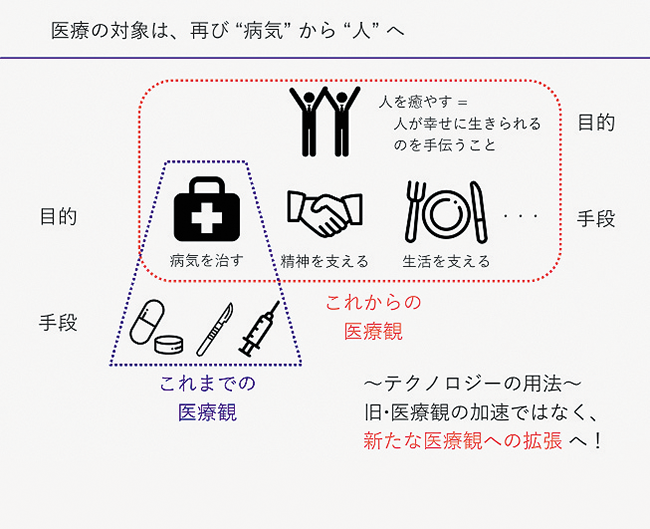
- 図表1〜5出典:沖山氏提供資料






