リビング・ウイルや事前指示書等から一歩踏み込んだアドバンス・ケア・プランニング(ACP)の概念が盛り込まれた『人生の最終段階における医療・ケアの決定プロセスに関するガイドライン』の公表から約1年半が経過した。多死社会において誰もが直面するこの課題に対し、何が行なわれ、何が問題とされているのか。ACPやエンドオブライフ・ケアの実践例から「人生の最終段階において医療・ケアはどうあるべきか」を考える。
いざという時どんな医療・ケアを望むのか、
尊厳ある意思決定の実現を支援するのが“ACP”
-
国立研究開発法人 国立長寿医療研究センター
緩和ケア診療部/EOLケアチーム - 1989年岐阜薬科大学薬学部製造薬学科卒、95年島根医科大学医学部医学科卒。西尾市民病院内科(呼吸器科)、愛知国際病院ホスピス兼内科等、名古屋大学第一内科(現呼吸器内科)医員を経て、2000年国立長寿医療研究センター着任。11年10月より現職。在宅医療地域連携診療部(地域医療連携室長)兼務。日本緩和医療学会暫定指導医、日本老年医学会専門医、日本呼吸器学会専門医。日本エンドオブライフケア学会理事、日本在宅医療学会評議員等。

-
居宅介護支援事業所
快護相談所 和び咲び 副所長
介護支援専門員 - 2000年愛知県総合看護福祉専門学校卒、社会福祉法人仁至会 介護老人保健施設ルミナス大府入職。米国在住を経て、 (有)レモン介護サービス入職、18年より現職。ACPファシリテーター。西川氏とともにACP普及活動を行なう。

在宅や介護現場での活用を
想定した新ガイドライン
富山県射水市の病院で起きた人工呼吸器取り外し事例の報道をきっかけとして、07年に『終末期医療の決定プロセスに関するガイドライン』が策定され、15年には「終末期医療」に代わり「人生の最終段階における医療」が用いられるようになった。さらに18年3月には、病院における延命治療への対応だけでなく、在宅医療・介護現場での活用を想定して、『人生の最終段階における医療・ケアの決定プロセスに関するガイドライン』とする改訂へと至った。
「タイトルに“ケア”が入り、解説編ではチームの一員として“介護支援専門員等”が明記されアドバンス・ケア・プランニング(ACP)の概念が盛り込まれたことは極めて意義深い」と国立長寿医療研究センターの西川満則氏は18年の改訂を評する。
こうした動きを受けて、西川氏も委員に名を連ねる日本老年医学会・倫理委員会「エンドオブライフに関する小委員会」では、19年6月、ACPの適切な理解と普及を目的とする「ACP推進に関する提言」を公表した。それによると、ACPは“将来の医療・ケアについて、本人を人として尊重した意思決定の実現を支援するプロセスである”と定義されており、その過程において、“本人の価値観、信念、思想、信条、人生観、死生観や気がかり、願い、また、人生の目標、医療・ケアに関する意向、療養の場や最期の場に関する意向、代弁者などについて話し合うことが望ましい”と具体的に検討すべき内容が記されている(資料1)。
ACPにつながるピースは
地域や生活の中に存在する
ACP導入のタイミングは背景疾患により若干異なる。大きくは、最期の数ケ月で急激に機能が低下する“がん”と、急性増悪を繰り返しながら徐々に機能が低下し、最期は比較的急な経過をたどる“心臓や呼吸器などの臓器不全”、そして、機能低下の状態が長く続き、さらにゆっくりと機能が落ちていく“認知症や衰弱”とに分けられるが、「なかでも認知症の場合、本人の意思が反映されるよう、なるべく早い段階での話し合いが重要」(西川氏)となる。
ACPの実践にあたっては、信頼関係の構築が必須条件だ。
「ACPはすでに地域にあると考えています。なぜなら、かかりつけ医が診療を通じて、患者さんの価値観や大切にしていることなどをキャッチし、カルテの片隅に書き留めたり “心のポケット”にしまっておいたものが、ACPの重要な要素(ヒント)となるからです」(西川氏)
居宅介護支援事業所和び咲び副所長で介護支援専門員の大城京子氏も、「ACPは特別なものではなく、普段の生活やケアの中にある」と言う。実際、前述の“ACPの過程で話し合われる内容”の多くが、生活の場や地域のかかわりの中に存在する。
ACPは①意思表明、②意思決定、③意思実現の3つのステージから成るが、意思表明に至るまでの最初の段階では、「日々の生活や人生の物語の中にある、本人の意向や気がかり、譲れないこと、価値観などのピース(思い)を集め、繋ぎ合わせる」(大城氏、資料2)過程が重要となる。
その大事な場面に数多く立ち会うことのできるのが介護職であるため、ACPの実践者の一人であるとの自覚をもって支援できる人材を増やそうと、大城氏は講演活動も行なう。
一方、「ACPのプロセスにおける医師ならではの役割は、本人意思の実現のためにも医療上の判断をしっかり行なうこと」(西川氏)だ。本人にとって最善の医療・ケアが実現できるか否かは、資料3の7項目をいかに調整するかにかかっている。しかし例えば、「病院側が医学的に“無理”と判断しても、実際、本人の意思を尊重し家に帰ってみると“可能”だということはしばしば経験する」(大城氏)といい、西川氏も「病院の医師は生活を支えることを重視する医師であっても、“自分には見えていない”生活があると認識し、その様子を知る他職種の声に耳を傾けることでACP実現の可能性が開けるかもしれない」と感じているという。
意思は変化する―本人や
家族、多職種間で繰り返し確認
ACPをめぐる課題として、西川氏と大城氏は「“縁起でもない”“まだ自分は早い”といった市民感情を払拭すること、そして、医療・介護職が“ACPは大切である”という共通認識のもと、顔の見える関係を構築すること」を挙げる。ガイドラインでも、“本人の意思は変化しうるため、本人・家族を含めた多職種で繰り返し確認する必要がある”としている。
「ICTも活用しつつ、時間と空間を超えたシームレスな連携を築くことで、全員でその時々の“最善”を目指すことが可能です」(西川氏)
- 資料1● ACPの定義及びプロセスにおいて話し合う内容
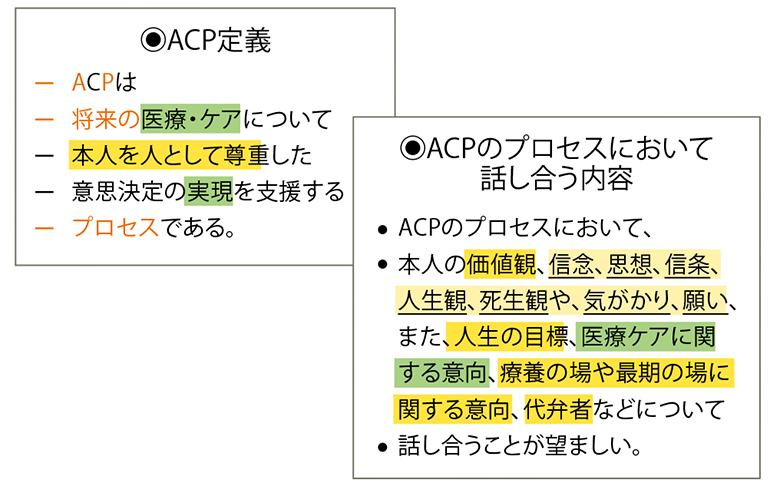
- 出典:西川満則氏提供資料(「ACP推進に関する提言」2019年 第1版一般社団法人 日本老年医学会 倫理委員会「エンドオブライフに関する小委員会」より)を編集部で作図
- 資料2● 本人のピース(思い)を集め繋ぎ合わせることが重要
- ACPのプロセスにおいて話し合う内容
人生の物語の中にあるピース(思い)を集め繋げる 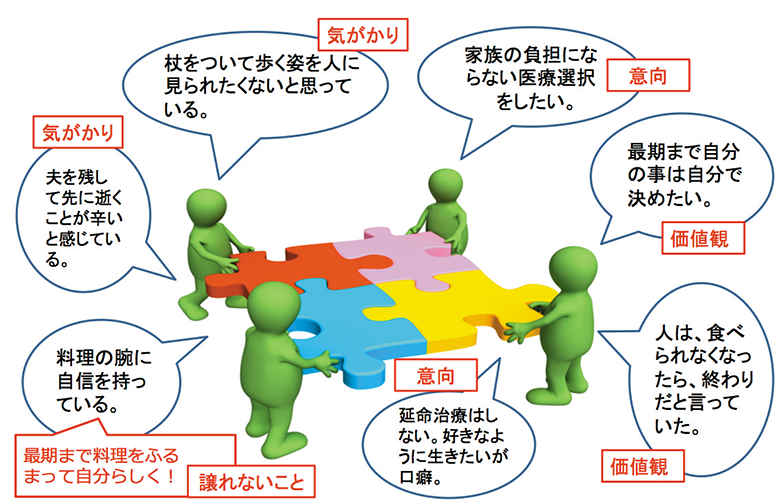
- 出典:大城京子氏提供資料
- 資料3● 本人にとって最善の医療ケアとは
- 本人にとっての最善の医療ケアに関連する7項目
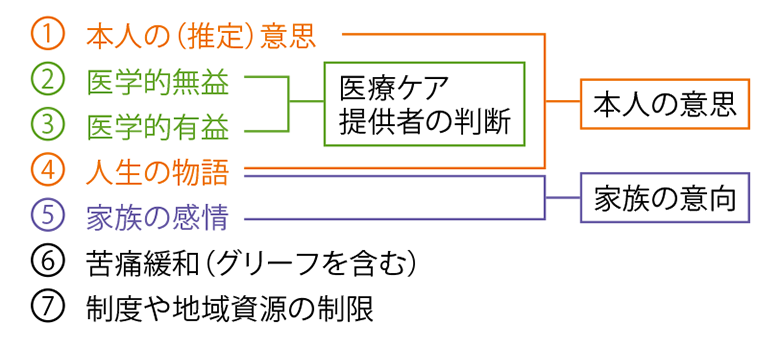
- 出典:西川満則氏提供資料を編集部で作図
存在を支える“大切なもの”に気づくと、
苦しみを抱えながらも人は穏やかになれる
-
めぐみ在宅クリニック
院長 - 1987年東京慈恵会医科大学医学部医学科卒、91年山形大学大学院医学研究科医学専攻博士課程修了。救命救急、農村医療に従事後、94年より横浜甦生病院内科・ホスピス勤務。2006年めぐみ在宅クリニックを開院し、現在に至る。日本内科学会総合内科専門医、日本緩和医療学会専門医など。13年「人生の最終段階に対応できる人材育成プロジェクト」を始動、15年に一般社団法人エンドオブライフ・ケア協会を設立(代表理事)し、現在に至る。

援助の始点は、相手にとって
“わかってくれる人”になる
人生の最終段階における医療はどうあるべきか―。
そのゴールを目指すには「“疾患の適切な診断と治療”を超えた枠組みが必要」だとめぐみ在宅クリニック院長の小澤竹俊氏は答える。なぜなら、そこで求められているのは“数字よりも顔の表情を大事にする医療”であり、医師や看護師、薬剤師などの医療職に加え、介護職、さらには家族・友人といった医療を専門としない人をも含めたチームを組む必要があるからだ。
“苦しむ人の力になりたい”と医師を志し、31歳でホスピスで働くことを選択した小澤氏。以来、今日に至るまで25年間、第一線の緩和ケア医として多くの“人生の最終段階にある”患者と向き合い続けてきた。
当初は“なぜこんな病気になったのか”“家族に迷惑をかけるくらいなら早くお迎えが来ないだろうか”といった“解決の難しい苦しみ”を前に何もできないことに言葉を失い、病室からも足が遠のく思いだったという。
「それでも逃げずにそこにいて学んだことは、“苦しんでいる人は自分の苦しみをわかってくれる人がいるとうれしい”、ということでした」(小澤氏)
そして、小澤氏は「その理解者とのかかわりを通じて、苦しむ前には気づかなかった自らの大切な“支え”の存在を認めたとき、たとえ解決できない苦しみがあり続けたとしても、人は穏やかになれる可能性があるのだ」ということを学んだという。
援助的コミュニケーションが
言葉を引き出し、支えに導く
解決できない苦しみを抱えた人が安心して心の内を語れるのは、“この人ならわかってくれる”と感じたときだ。では、どんな自分であれば、相手からみて“わかってくれる人”になり得るのか―。
「それは病気の説明でもなく、励ましでもなく、ただ“聴く”ということです」(小澤氏)
聴くことの大切さはわかっていても、多くの人の“きく”は“私が/相手を/理解しようとする”聞き方だ。たとえば医師の問診もこれにあたる。しかし、どれだけ観察を重ね、どれだけ心を配ったとしても、相手の苦しみのすべてを理解することはできない。その前提に立って“相手が/私を/理解者と認識する”ような聴き方をする。傾聴して相手のメッセージを受け取り、それを言葉にして相手に返し(反復)、沈黙し、問いかけるといった“援助的コミュニケーション”の技法だ(資料2)。
理屈はわかっていても、負の感情を反復することに苦手意識を持つ人は少なくない。
「ロールプレイで患者役をやってみるとわかることですが、苦しんでいる当人は、たとえば“早く死にたい”など負の感情を反復されることには違和感を覚えません。むしろ、感情を先取りされたり、言葉を置き換えられたりすると、自分が発したキーワードと異なる言葉が返ってきたことに、“わかっていない”“聴いてくれていない”と反発を感じるものなのです」(小澤氏)
自分のフィルターを通さず、良いことも悪いこともありのまま受け止めることが大事なのだという。
苦しみを言葉にするのにはエネルギーが要る。次の言葉が出てくるまでに時間がかかることもあるかもしれない。そんなときには、沈黙を不安に感じて質問を重ねたりせず、黙って相手の言葉を待つことも大切なテクニックの一つだ。
「そして、ともに苦しみを味わいながら、なお残り続けている“その人の存在を支えている大切なもの”を見つけていきます」(小澤氏)
楽しい、わくわくするなどプラスの感情、苦しい、さびしい、かなしいなどマイナスの感情を表す言葉に小澤氏はとくに留意している。
「それらの言葉をキャッチし、“なぜそのような感情を抱くのか”問いかけを行なうことで、本人も気づかなかった“支え”の存在が明らかになったり、プラスの感情を増幅させたりすることで、より穏やかな表情を引き出すことができます」(小澤氏)
さらに小澤氏は、“両親尊き 保て役割 ゆだねようかな”の語呂合わせで覚える9つの視点で “何を選ぶことができれば穏やかでいられるか”について言語化する(=援助を言葉にする)ことを提案している。
具体的には、“りょう”は療養場所で“どこで過ごすと穏やかでいられるのか”、“しん”は心が落ち着く環境・条件のことで、“痛みがない”“好きな時間にテレビや音楽を聴くことができる”“子どもたちと一緒に過ごせる”など、“そん”は尊厳で“尊厳を保つための配慮”など(ここではディグニティセラピーという心理療法を用いる)、“き”は希望で“もう一度海を見に行きたい”“お墓参りに行きたい”といったささやかな希望について、“保て”は保清で“いざとなったらトイレや入浴を誰にゆだねるか”、“役割”は“料理は自分で作れなくなったが、秘伝のレシピを娘に教えたい”など、“ゆだね”は“自分でできないことをほかの誰に手放し、ゆだねるのか”、“よう”は栄養で“口から食べることにこだわるのか、点滴なのか、胃瘻なのか”、“かな”はお金のことで“経済的な配慮があるか、ないか”などだ(資料3)。
「これらの援助を行なうのは決して一部の専門家だけではありません。かかわるすべての人が持つ可能性なのです」(小澤氏)
人生の最終段階にあっても
穏やかな表情のある医療へ
小澤氏が代表理事を務めるエンドオブライフ・ケア協会では、援助の担い手を増やそうと、15年から養成講座を実施している。
講座のキャッチフレーズは“苦手意識からかかわる自信に”。共通のわかりやすい言葉で、真似がしやすく、魅力的な内容であることにこだわる。
具体的には、人生の最終段階に共通する自然経過、苦しむ人への援助と5つの課題、意思決定支援、自宅・介護施設で求められる症状緩和、1対1での対応方法から多職種連携で行なう支援方法などを2日間かけてじっくり学ぶ。
受講者の約半数は看護師、約2割は介護関係者で、医師も1割弱おり、これまでに5千名近い受講生を輩出している。さらに彼らが地域に戻り、定期的な学習会を開くことによって、学びの輪はさらなる広がりをみせる。
治療が難しいといわれた患者に、医師として最期までかかわることはどうできるのか―。
「痛みの緩和、悪い知らせを伝えるコミュニケーション、顔が見える関係づくり、ICTを使った情報共有、ACPなどの意思決定支援はどれもとても大事です。でも、それだけでは看取りはできません。
解決のできない苦しみを抱えた人が“支え”の存在に気づいて穏やかな表情になれる―そうなれる援助があたりまえに受けられること。それこそが今後、私たちが目指すべき“人生の最終段階における医療”であると考えています」(小澤氏)
- 資料1● 患者が「人生の最終段階にも穏やかにいられる」支援とは?
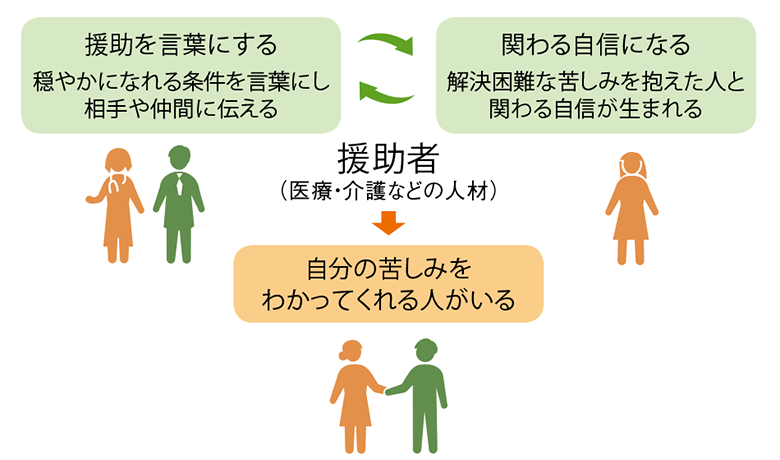
- 出典:「一般社団法人エンドオブライフ・ケア協会2018年度活動報告書」より抜粋し編集部で作図
- 資料2● 支援に繋がるコミュニケーション
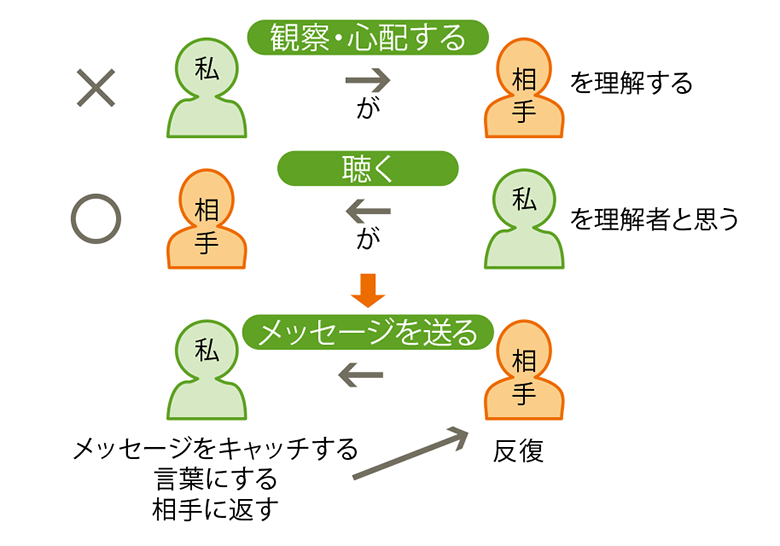
- 出典:小澤竹俊氏提供資料を編集部で作図
- 資料3● 患者が穏やかになれる支えに気づくための9つの視点

- 出典:小澤竹俊氏著「死を前にした人に あなたは何ができますか?」(医学書院)より






