地域の状況に合わせ、住まい・医療・介護・予防・生活支援サービスが一体的に提供される地域包括ケアシステムの構築が推進され、医療は急性期中心から慢性期中心へ、治癒を目標とする医療モデルから、自立を目指し「生きる」を支える生活モデルへの転換が迫られている。その成否を分ける“医療と介護のシームレスな連携”のあり方や、そのとき医師に求められる役割とは何か、慢性期病院や急性期病院、クリニックの実践例から学びたい。
地域に密着し、
病床再編と介護医療院の開設で
医療と介護ががっちり連携する
-
医療法人社団 三喜会
鶴巻温泉病院
院長 - 1977年東京医科歯科大学医学部卒、脳神経外科入局。米国 National Institutes of Health(NIH)NINCDS Visiting fellow、東京医科歯科大学脳神経外科助手、昭和大学藤が丘病院脳神経外科准教授、同院医療の質・安全管理室室長(兼任)を経て、2009年6月医療法人社団三喜会鶴巻温泉病院副院長、同年9月院長に就任。15年6月より法人理事長兼務。日本リハビリテーション医学会専門医・指導医、日本慢性期医療協会理事等。18年8月より日本介護医療院協会会長を務める。

住まいと医療と介護が同居
介護医療院が病院を変える
団塊の世代が後期高齢者入りを果たす25年、わが国の高齢化率は30%を超え、認知症は現在の4割増の700万人に達すると推計されている。国はそうした医療需要の変化に対し、一般病床45万減、回復期・療養病床25万増の病床再編を打ち出し、削減分を在宅(介護)に移行させる地域医療構想の実現を目指す。ただ、そこには老老介護、介護施設の人材不足が立ちはだかる。
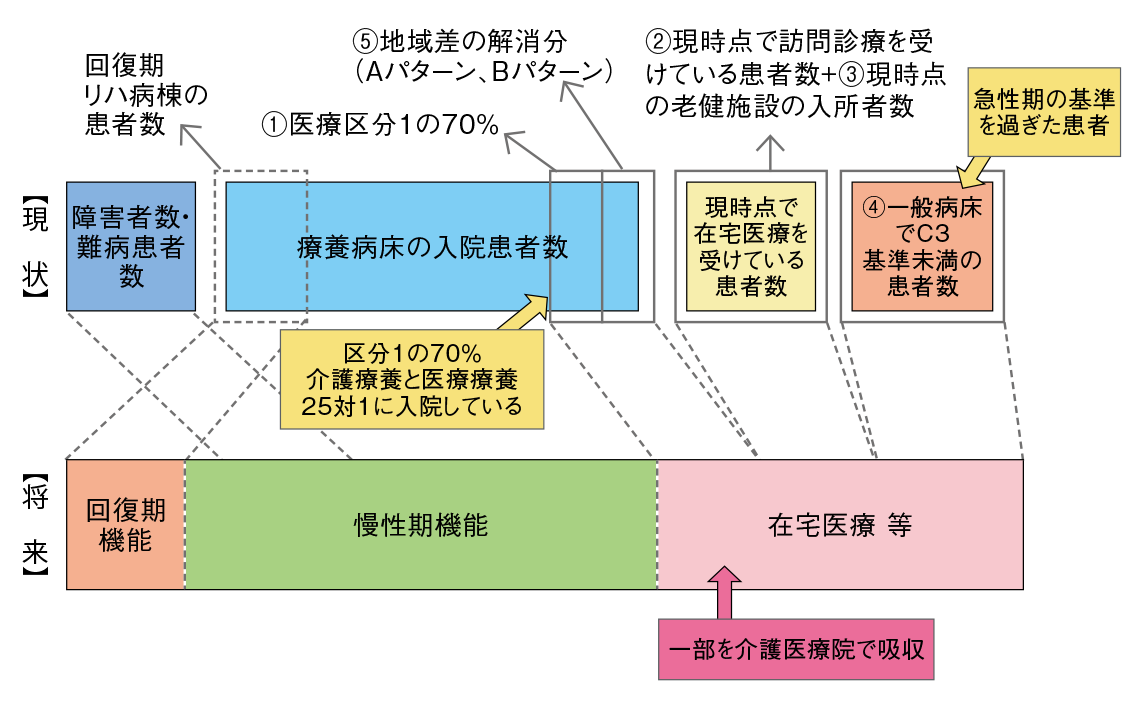
「廃止が決定した介護療養病床や医療療養病床(25:1)には、要介護度が高く、がん末期や意識障害など医療区分1に相当する患者の70%が入院している。そこで、18年4月に新たに介護医療院を創設し、一定の医療を必要とする要介護高齢者の長期療養・生活施設に位置づけた」と、日本介護医療院協会会長を務める鶴巻温泉病院院長の鈴木龍太氏は説明する(資料1)。介護保険が財源だが、病院内にあって24時間医師がいて、“住まいと生活を医療が支える新たな介護施設”である介護医療院は、多死社会における看取りの場としても大きな期待が寄せられている。
リハビリの早期介入と
多職種連携で“最善”につなげる
鶴巻温泉病院のある湘南西部地区の高齢化率は26%で、「しばらく入院需要は増えるが、30年にはピークに達する」と鈴木氏はみる。
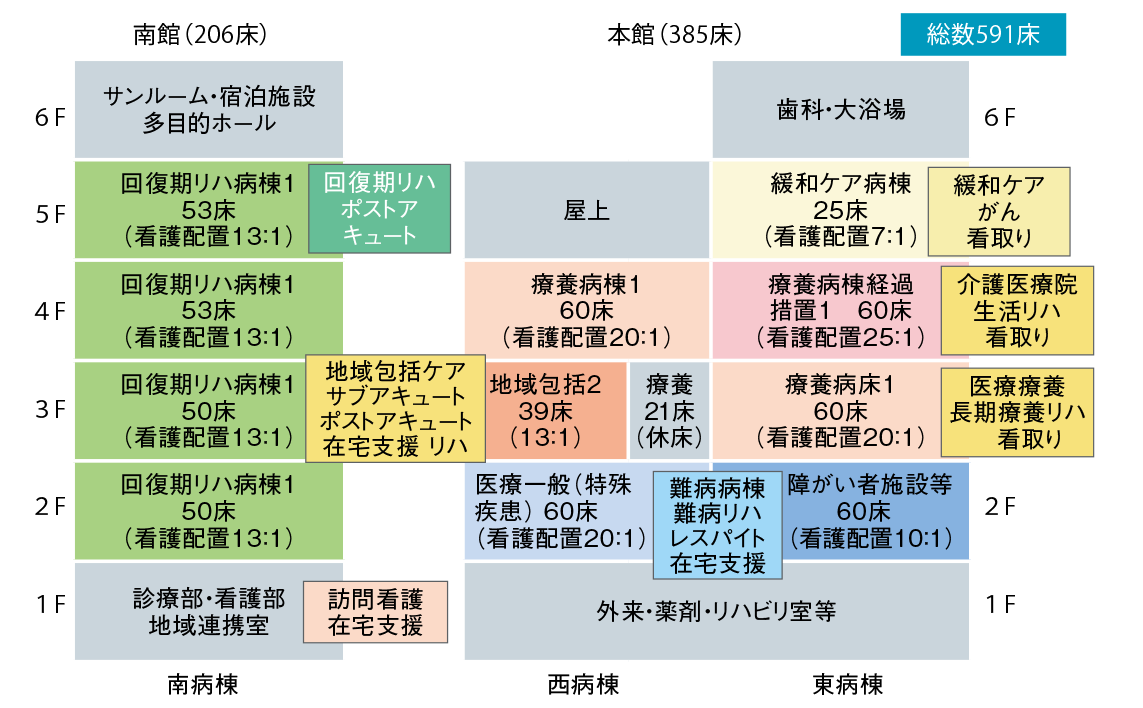
同院では、急性期を過ぎた患者(ポストアキュート)の回復期リハビリや、在宅・施設等での急な病状悪化(サブアキュート)を受け入れて在宅復帰を支援するほか、がんの終末期における看取りも手掛ける。600弱ある病床は徐々に減らす計画だが、経過措置にある介護療養病床を19年4月に介護医療院に転換することで、「多機能慢性期病院としてほぼ完成する」(鈴木氏)という(資料2)。
同院の特徴は「すべての機能にリハビリを提供している」点にある。総勢200名のチーム体制を組み、最新機器も用いながら、機能の再生や社会復帰の後押しをして、生活の質の向上だけでなく“生きる楽しみを勝ち取る”ことを目指す(資料3)。発症から回復期リハ入棟までの期間は短い方が、機能的自立度評価の改善は有意に高く、実際、鶴巻温泉病院では脳卒中発症8日目の受け入れが可能だ。ただ、これを一般化するには、「急性期病院からの転院を不安視する患者や医療者の偏見を排す一方で、早い段階で受け入れ可能な回復期の病院を増やす必要がある」と鈴木氏は訴える。生活期リハで重要な“継続”を支えるために訪問リハも提供しており、さらに管理栄養士による栄養指導、歯科、薬剤管理や看護の訪問支援についても職員が自律的に始めているという(資料4)。
同院は法人内に老健やグループホーム、訪問看護を持つため、グループ内や地域で医療・介護連携を進めてきたが、「介護医療院の開設により、院内でもシームレスな連携が可能になる」と鈴木氏は期待する。
そのとき医師には何が求められるのか。鈴木氏は「急性期と慢性期の間の言葉の壁をなくすこと」とした上で、「チームの一員として医療を捉えられること。高齢者の状況を理解し、患者さんのQOLを考え、意志を尊重し、その選択を受け入れられることが大事」だと語る。脳神経外科出身の鈴木氏もまた、ろうあ者向けの講演活動や大学病院の医療安全管理室長などの経験を通し、“相手の立場を理解し、最善の方法を模索する姿勢”が養われたという。“変化を進化に、進化を笑顔に”がモットーの鈴木氏。「想定を超えたニーズが集まる可能性を秘めた介護医療院がどう成長していくのか楽しみ」と笑う。
- 資料1● 2025年の在宅医療等の必要量
- 資料2● 2019年4月 多機能の慢性期病院へ
- 資料3● リハビリテーション200名体制

- 資料4● 病院・在宅で介護とのシームレス連携進む

- 出典:資料はすべて鈴木氏提供
医療法人財団 三喜会
鶴巻温泉病院

| 施設概要 | |
| 所在地 | 神奈川県泰野市 |
| 診療科目 | 内科、リハビリテーション科、神経内科、歯科 |
| 病床数 | 一般・療養病床 583床(定床) |
| 患者数(外来・訪問) | 外来患者数:約400人/月 訪問リハビリ(訪問診療含む:約400件/月 訪問栄養指導:約40件/月 訪問歯科:約70件/月 (2018年3月実績) |
| グループ施設 | 病院2、クリニック(在宅)4、介護老人保健施設2、訪問看護ステーション7、グループホーム・デイサービス8、訪問介護1、地域包括支援センター2、高齢者複合施設1 |
地域に求められる病院を目指し、
市民活動の支援で、住民主体の
地域包括ケアシステムに発展させる
-
社会医療法人ジャパンメディカルアライアンス
東埼玉総合病院
病院長 - 1983年北海道大学医学部卒業。関東逓信病院、カナダ・マ・ギール大学ミーキンス・クリスティ研究所留学などを経て、2000年から社会医療法人ジャパンメディカルアライアンス東埼玉総合病院にて勤務。12年から現職。日本呼吸器学会専門医、日本内科学会専門医、日本医師会認定産業医、身体福祉法指定医師(呼吸器障害)など。

地域と医療をつなぐ、
地域密着型中小病院の新モデルに
東埼玉総合病院のある幸手市は高齢化率が30%を超え、昼間は圧倒的に高齢者人口が優位に立つ、典型的なベッドタウンだ(資料1)。当市を含む利根保健医療圏は、医師不足で知られる埼玉のなかでもとりわけ医療資源に乏しい。12年5月に同院が隣町から新築移転した際も、既存の医療機関を一軒たりとも経営悪化に追い込むことのないよう、“検査・入院・救急優先”を掲げ、外来を制限した。病院長の三島秀康氏は、「急性期病院という立ち位置を明確に打ち出し、共存の姿勢を示すことで、少しずつ近隣病院や診療所、医師会との信頼関係を築き上げてきた」と振り返る。
173床、21の診療科を有する東埼玉総合病院は、年間3千台近い救急車を受け入れる一方、在宅診療科を設けて訪問診療も手掛ける。また、グループとして介護・在宅系サービスを展開し、法人内では“ワンストップでシームレス”な医療・介護連携を実践してきた。ただ、ひとたび地域に目を向けると「依然として医療と介護の間には“言語の違い”があり、連携が取れているとは言い難い状況だった」と三島氏は語る。
地域包括ケアシステムは医療・介護だけでは成り立たない。きめ細かな見守りとサポート機能を充実させるには、地域住民やボランティアの理解と助けが必要だ。同院は真に住民に必要とされるために、移転を機に “新しい地域密着型中小病院のモデルになる”との目標を掲げ、厚生労働省の「在宅医療連携拠点モデル事業」の受託に動いた。その中心的役割を担ったのが地域糖尿病センター長の中野智紀医師だ。
在宅医療連携拠点として
ケアのまちづくりを強化
手始めに、行政や自治会と協働して、高齢化が進む幸手団地の全戸調査を実施すると、地域が抱える課題が見えると同時に、“支援が必要な人を支える互助の担い手は地域にいる”ことに気づく。中野氏は医療・福祉の専門職とだけでなく、地域のコミュニティとのつながりを強めていき、“地域を何とかしたいと活動する人々”をコミュニティデザイナーと位置づけ、活動しやすいよう医療が支援する形をとることで、地域包括ケアシステムへと発展させていった。これが全国的に名の知られたケアのまちづくり「幸手・杉戸モデル」だ(資料2)。地域住民が主体的にかかわるスタイルは全国でもめずらしい。
13年4月には市と北葛北部医師会から委託を受けて、同院内に在宅医療連携拠点『菜のはな』を開設。地域包括ケアシステムの窓口として、“地域まるごと相談”と銘打ち、医療機関や介護事業所、住民等から相談を受け、適切なサービスへとつなげる。幸手版『暮らしの保健室』は定期巡回型で、市民主催のカフェやサロンなどの活動拠点に看護師(コミュニティナース)等が出向き、健康講話や体験、相談事業を行なうもので、月に1〜2回・約40カ所で開催している(資料3)。14年5月に始まった情報交換会『みんなのカンファ』は、暮らしの保健室の運営者やコミュニティデザイナーなど地域活動に携わる人々が集い、課題を共有し、解決のための知恵を出しあう場だ。病院の医師や看護師らも同席し、必要であれば医療や介護サービスにつなぐ。また、月1回開催する『ケアカフェ』(暮らしを支える地域ケアを考える懇話会)は誰もが参加できる勉強会で、毎回、テーマに沿った講師を全国から招聘する。市民、行政、保健・医療・福祉従事者など多様な参加者が、講演とワークショップを通じて学び合うことで、医療・介護連携や多職種協働、地域包括ケアの強化につなげることがおもな狙いだ(資料4)。
生活のなかでの医療、
支える医療が医師に求められている
「当院の役割は、急性期医療を提供する一方で、地域の医療機関と連携して、時にグループ内の施設も利用しながら在宅や介護にも目を配ること。さらに、地域包括ケアシステムの窓口として地域の困りごとを拾い、医療から介護への橋渡しをよりスムーズにすることで、連携を推進することです」(三島氏)
病院も独自に『市民公開講座』を定期開催し(資料5)、積極的に地域に出て行く機会を設けており、“良い病院は地域を変える”を合言葉に、職員が一丸となって地域包括ケアシステムの定着に取り組んでいる。
こうした流れのなかで、医師には何が求められるか。
「医療の目的がキュアからケアに変われば、我々の仕事が病院内で完結することはあり得ません。どのような生活をしてきた人が、何がきっかけで病気になって入院し、どういう障害を残して地域に帰っていくのか――生活のなかでの医療、生活を支える医療を考えることのできる医師が求められています」(三島氏)
- 資料1● 患者の年齢階級
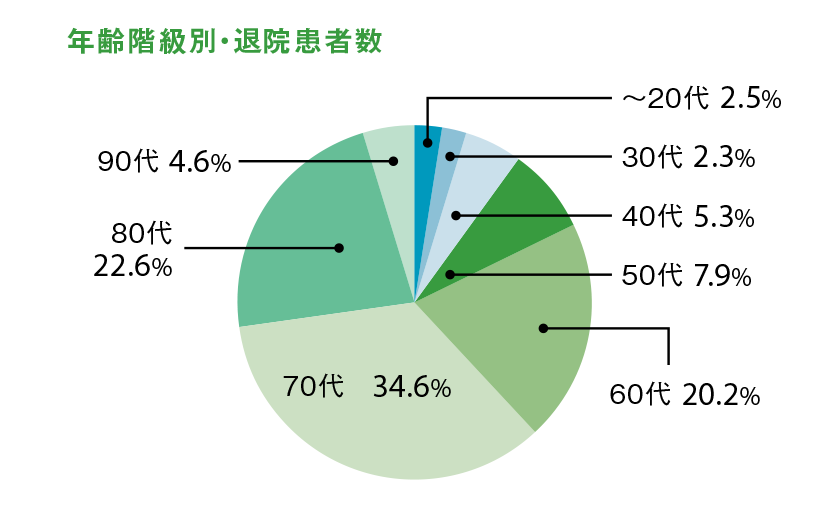
- 出典:平成29年度 東埼玉総合病院データより
- 資料2● 地域包括ケアシステム(幸手・杉戸モデル)の特徴
-
在宅医療連携拠点 菜のはな 幸手市・北葛北部医師会委託により運営。 地域包括ケアの医療側の窓口。東埼玉総合病院内に設置。 暮らしの保険室 菜のはなで運営。町内会やサロン、コミュニティカフェなどに研修医・看護師が出向いて活動。 みんなのカンファ 菜のはなで運営。地域で困っている人の情報共有や支援策を検討する場。 地域まるごと電話相談 菜のはなで運営。在宅医療・療養に関する相談窓口。 ケアカフェ 医療・介護連携や多職種協働に向けた定期的な学習会。
- 資料3● 暮らしの保健室・実施風景


- 出典:「埼玉県幸手市の在宅医療と地域包括ケアのあゆみ」より
- 資料4● ケアカフェの風景


- 出典:埼玉県「地域包括ケアシステム応援サイト」より
- 資料5● 東埼玉総合病院主催の市民公開講座風景


- 出典:東埼玉総合病院ホームページより
社会医療法人ジャパンメディカルアライアンス
東埼玉総合病院

| 施設概要 | |
| 所在地 | 埼玉県幸手市 |
| 診療科目 | 呼吸器内科、循環器内科、消化器内科、糖尿病・代謝・内分泌内科、神経内科、外科、消化器外科、整形外科、脳神経外科、形成外科、皮膚科、リウマチ科、泌尿器科リハビリテーション科など21科目 |
| 病床数 | 173床 |
| 患者数(外来・入院) | 外来約485.8人/日 入院約144.0人/日(平成30年度実績) |
| 法人施設 | 埼玉・神奈川に病院3、クリニック3、介護老人保健施設2、健診センター1、介護事業所18など |
〝終の棲家で最期を〟が選べるよう
外来・リハビリ・訪問を3本柱に
丁寧に意識的に医療と介護を結ぶ
-
医療法人社団 泰平会
城西クリニック
院長 - 2003年に京都大学医学部医学科を卒業し、国家公務員共済組合連合会 虎の門病院に入職。14年2月に医療法人社団悠翔会 悠翔会在宅クリニック川口院長に就任。16年4月にはあおいクリニックを開設して院長に。その後、18年6月に医療法人社団泰平会 城西神経内科クリニック(19年1月「城西クリニック」に名称変更)院長に就任し、現在に至る。ペンシルベニア大学経営大学院修了

-
医療法人社団 泰平会
城西クリニック
事務長 - 2011年5月、医療法人社団平郁会就業。2017年5月1日、医療法人社団泰平会 事務長補佐就任、現在に至る

地域に在宅医療を浸透させて
住民の“選択肢”を広げたい
96年の法人化以降、脳神経科とリハビリを診療の柱としてきた城西クリニック。18年6月、日野佑介氏の院長就任を機に在宅医療を3本目の柱に掲げ、神経難病や重度認知症だけでなく、心不全、末期がんなど幅広い疾患に対応可能な診療所として、診療とリハビリを外来から訪問まで切れ目なく提供できる体制へと転換を果たした(資料1)。
「当地区には在宅医療を組織的に展開する医療機関が少なく、住民の意識も多くは“何かあれば病院へ、最期も病院で”でした」と事務長補佐の青木健太郎氏。実際、静岡医療圏は病院の数が多くてアクセスも良く、空きベッドもあり、それが許される環境にある。しかし、同院のある葵区と隣接する清水区の高齢化率は30%を超えており、遅かれ早かれ需要が供給を上回るときがくる。「その段になって慌てることのないよう、地域に在宅医療を根付かせて、“終の棲家で最期を迎える”を住民の選択肢に加えたい」(青木氏)というのが同院スタッフ共通の思いだ。
医療とリハビリと介護が
密接にかかわるしくみを導入
同クリニックでは外来・在宅・リハビリの部門ごとに専従スタッフを置く。訪問を担当するのは医師5名、看護師2名、事務8名、リハビリ6名だ。専属ならではのフットワークを生かし、半径5キロ圏内だった訪問範囲を半径16キロにまで広げ、在宅医療が手薄な地域をカバーしている(資料2)。訪問リハビリは在宅医から依頼を受けると、セラピストがケアマネと相談して内容や頻度を決めて、診療とは別に実施する流れだ。
訪問以外にも医療・介護連携のしくみが随所に組み込まれている。まず、連携をシームレスに行なえるよう、院内に介護分野に詳しい社会福祉士を置いて外部との連絡窓口を一本化。院内に併設する『居宅介護支援事業所』にはケアマネジャーが常駐し、相談を受けたり、ケアプランの作成や介護保険申請の代行などを行なう。また、神経難病や脳血管疾患の多い外来では、介護福祉士が診療補助に入って介助・誘導にあたるなど、医療と介護が自然かつ密接にかかわる様子がみてとれる。
巻き込み&采配力で他職種が
“一緒に働きたい”存在になる
静岡市は、比較的“保守的な気質”が強いことで知られる。そのため、「職員一人ひとりが、外部との連絡や情報共有を意識的かつ丁寧に行なうことで、地域の人々との良好な関係、ネットワークづくりに努めている」(青木氏)という。
介護との連携を意識して日野氏が日常的に取り組んでいることがある。互いの視点からみた状況を密に情報共有すること、専門的見地での留意点を情報提供して、相手側の手法で課題解決してもらうことだ。施設訪問の際も、医療面で注意すべき点を介護職に伝えると同時に、“何かあれば遠慮なく連絡をくれる”関係づくりに心を砕く。
また、在宅医療への理解を深めてもらおうと『地域連携セミナー』を定期開催し、看護や介護、病院関係者に“在宅医療でできること”や“受け入れ側の気持ち”を伝えたり、多職種交流の場を通じて、対個人の「顔の見える関係」作りにつなげている。
「点と点、一つ一つの関係を丁寧につくり上げていくことで、徐々に点がつながって線となり、線が連なって面になり、地域社会全体を支えることができるようになる」というのが日野氏の目指すところだ。
地域包括ケア、医療・介護連携において医師に必要な資質とは――
「診療においては慢性疾患にかかりつけ医として伴走していくような“さじ加減”が必要です。疾患情報、家族背景、経済状況、本人・家族の意向など、さまざまな情報を統合して何が最適解かを導き出し、最良の答えを提案できなければ、現場では何の役にも立ちません。もしも自分が主にかかわるべきでないなら、適材につなぐことのできる“引き出し”も必要です。地域包括ケアにおいて必要なのは“巻き込み力”です。メンバーの能力や性格を踏まえ、その場にあった人材にリーダーを委ねる采配力も求められます。医療職に囲まれて発揮していたリーダーシップは、所属する組織も優先順位も異なる多様な職種を束ねるべき地域というフィールドでは妨げにしかならないのです」(日野氏)
いかに他の職種と視線を合わせ、協力して問題に向き合えるかが、在宅医療での適性を分けそうだ。
「訪問診療は24時間365日体制。持続可能性を確保するには医師複数人体制をとる必要があります。他の職種の方が“一緒に働きたい”と思えるような魅力のある医師が現場には必要です。同じ志を持った常勤医を増やして、対応力を強化できればと考えています」(日野氏)
- 資料1● 城西クリニックの特徴

- 資料2● 訪問診療の訪問範囲
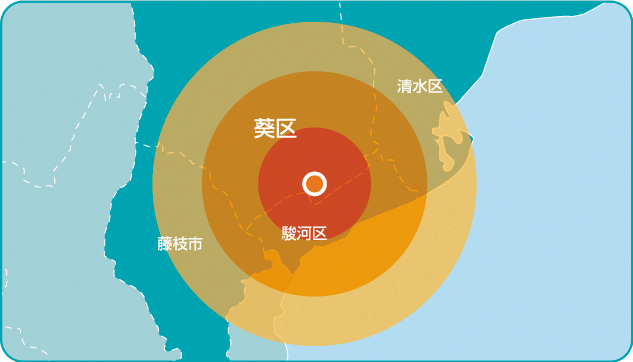
- 静岡市葵区・駿河区・清水区・藤枝市・焼津市の一部エリア
- 資料1・2出典:城西クリニックホームページより

- 訪問回数は原則として月2回だが、状態に応じて適宜往診も行なう

- ケアマネが常駐するクリニック3階にある『居宅介護支援事業所』


- 理学・作業・言語聴覚・物理療法を一人一人に合わせて提供する
- 写真出典:城西クリニックホームページより
医療法人社団 泰平会
城西クリニック

| 施設概要 | |
| 所在地 | 静岡県静岡市 |
| 診療科目 | 内科、神経内科、リハビリテーション科、リウマチ科、脳神経外科 |
| 人員体制 | 医師:20名、看護師:6名、放射線技師:2名、臨床検査技師:1名、リハビリ(PTOTST):24名、ケアマネ:6名、社会福祉士:1名、介護職員:2名、事務職員:24名、合計:86名 (2019年1月現在) |
| 関連施設 | 訪問診療、訪問リハビリテーション 居宅介護支援事業所併設 |






