人工知能、情報通信技術、ビッグデータ、モノのインターネット、ロボット工学、ナノテクノロジーなどの技術革新、すなわち『第四次産業革命』の波は、医療をいかなる時代へといざなうのか。そのとき医師に求められる役割とは? テクノロジーの利活用を通じ、診療現場の課題を解決し、より質の高い医療を実現しようと、新システムの構築・実践に取り組む医師に、医療分野におけるテクノロジーの進展がもたらす可能性と課題、将来像について聞いた。
技術革新は医療の効率化や
精密・高度化を支え、医師の手に
『医療の神髄』となる仕事を委ねる
-
医療法人社団 鉄祐会 理事長
株式会社インテグリティ・ヘルスケア
代表取締役会長 - 1996年東京大学医学部卒、2002年東京大学大学院医学系研究科博士課程修了。14年INSEAD Executive MBA、18年Johns Hopkins MPH修了。東大病院、三井記念病院にて循環器内科、救急医療に従事後、宮内庁で侍医を務める。その後McKinsey & Companyを経て、10年に祐ホームクリニックを開業、翌年医療法人社団鉄祐会を設立し、理事長に就任。15年シンガポールにてTetsuyu Healthcare Holdings Pte, Ltd.を設立。16年より現職。東京医科歯科大学大学院医歯学総合研究科臨床教授、日本医療政策機構理事等を兼務。

分析し、説得し、責任を取る
“価値判断”は医師の役割
2018年7月、世界経済フォーラムが経済産業省、一般財団法人アジア・パシフィック・イニシアティブとともに「第四次産業革命日本センター」を開設し、「ヘルスケア」を含む3つの分野において、技術活用の方向性や規制のあり方、政策の枠組み等の議論・実証、構築に乗り出した。
同財団の理事でもある武藤真祐氏は、重点テーマに「プレシジョン・メディシン、健康・医療情報の収集・管理システムの整備、それらを安く・あまねく提供する仕組みの持続可能性の担保」を掲げる。疾患を超えて個々人の考え方から社会・経済環境、家族関係に至るまで多様なデータを収集する技術が拡大・整備されることで、先天的な情報と後天的な情報に基づく最適な医療が可能になる。結果、「内科的介入は患者の行動変容と薬物治療に二分され、外科的介入は少なくとも待機的症例においてロボット技術が標準化され、超高精細映像の実現で誰もが“名医”の技を享受できるようになる。AIによる病理や画像診断技術は数年内に人間を凌駕すると見込まれ、AIによる診断行為や意思決定は猛烈な勢いで加速する」と武藤氏はみる。
医療テクノロジーの進展においてより多くの人がメリットを感じるのは、「(遠隔)画像・病理診断、ビッグデータの活用、オンライン診療」だろう。「健康・医療・介護情報を集約する基盤が整えば、どの病院でも即時に副作用や感染症情報が得られ、類似症例を集めて迅速な病因解明を行なうなど、医師への情報支援や医学的進歩につながる。また、オンライン診療が広がれば、受療困難者にも医療が届けられ、多職種間の情報共有や病診連携、地域医療連携を促進する手段にもなる」と武藤氏は説明する。ただし、「ビッグデータに関してはデータを継続的に取得し、結果を個人に返せる仕組みを整えること、健康・健診記録はもちろん、本来カルテに記載すべき“医師の思考過程”等も含めた“インプットの質”を揃え、国家主導であらゆる情報を関連付ける仕組みを確立する必要がある」(武藤氏)と指摘する。
AI時代に医師に残る仕事とは?武藤氏は厚生労働省医務技監が対談で語った「患者を分析し、説得し、責任を取ること」を答えに挙げる。「数あるデータのどれをインプットに用い、確率で示された複数の分析結果のどれを採用するのか、その決断には人間の価値判断が欠かせません。また、説明は人から受けた方が安心ですし、法的な責任は人間が取らざるを得ないからです」(武藤氏)
オンライン化が医療の可能性を広げ、
多くの課題を解決
診療報酬改定や『オンライン診療ガイドライン』策定にも関与した武藤氏が、対面診療の補完ツールとして開発・普及に努めるのが『YaDoc』だ(資料1)。モニタリング・問診・診察をオンライン化することで勤労世代や高齢者の負担を軽減して診療の継続を促し、診察室では見えない日常の様子を把握することで、きめ細かで的確な介入へとつなげる。
医療のオンライン化は働き方改革、人材不足や医療の過疎化対策など多くの波及効果を持つ。武藤氏は「服薬指導など、対面とオンラインを組み合わせたサービスは確実に進む」と期待を込める一方で、「使用事例の蓄積や検証を通じ、オンライン診療の効果について一定のエビデンスを示す必要がある」とも感じている。
「どんなに技術革新が進もうとも、その恩恵を享受できるのは世界のごく一部。“不公平を生まない医療”の実践において、これまで以上に、医師として、人としての価値観が強く反映されるようになる。 今一度“人間中心”の医療に立ち返り、誰もが健全と思える社会が実現できたら、と願っています」(武藤氏)
- 資料1 オンライン診療システム「YaDoc」のしくみ
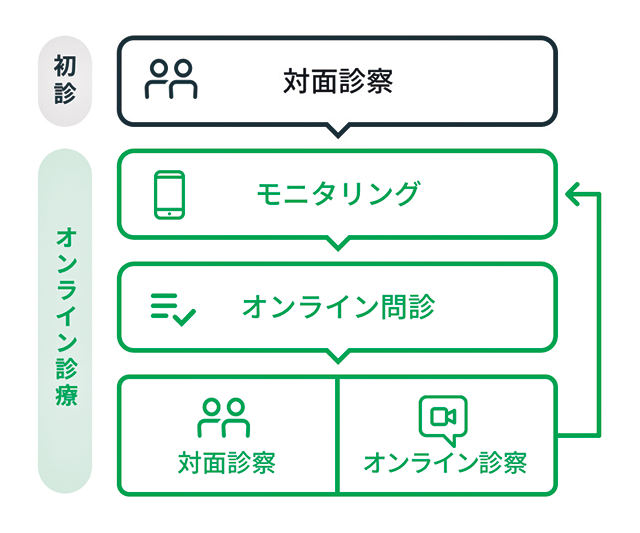
- 出典:YaDocホームページ https://www.yadoc.jp/
国の施策・推進
医療の効率化と負担軽減を実現し、
高度で先進的な医療を提供する“AIホスピタル”
国は“医療×テクノロジー”の総合的かつ戦略的な推進を図るために、関係各省の協力のもと、AI、IoT、ビッグデータの技術を用いて高度診断・治療を実現する『AIホスピタルシステム』の構築を目指す。モニタリング・画像・遺伝子データ等の詳細な患者情報をもとに病態を正確に把握し、効果的かつ効率的に診断・治療を進めるとともに、AIが診療現場でのコミュニケーション支援を行なう。2022年度末までに10医療機関でモデル導入する。
- 資料2 近未来の「AI ホスピタルシステム」の構築概要
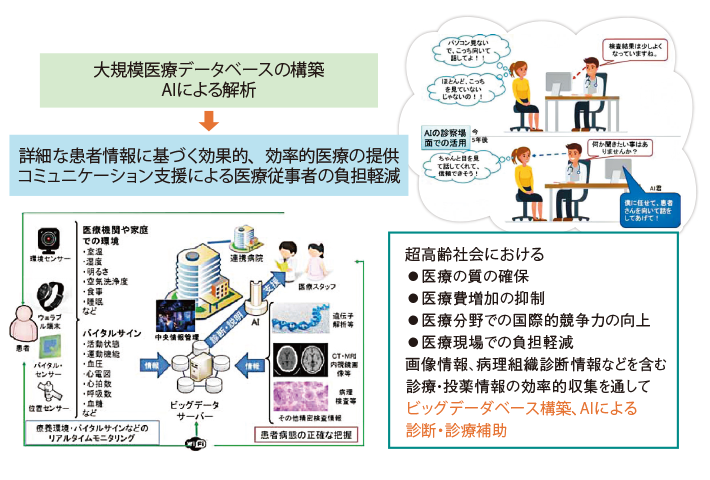
- 出典:内閣府「AIホスピタルによる高度診断・治療システム推進委員会(第1回)」資料より抜粋
内視鏡にリアルタイム自動検知システムを導入し
検査精度を上げ、大腸がんによる死亡を減らす
-
国立研究開発法人 国立がん研究センター
中央病院 内視鏡科
国立がん研究センター研究所
がん分子修飾制御学分野 - 2002年金沢医科大学医学部卒、金沢医科大学 消化器内科を経て、10年国立がん研究センター中央病院に勤務。14年に3か月間、チリ・カトリカ大学に内視鏡医として出向。17年5月から国立がん研究センター研究所 がん分子修飾制御学分野を兼任。消化器がんの内視鏡診断と治療、遺伝性大腸がんと遺伝性胃がんの診療を専門とする。日本メディカルAI学会評議員。日本消化器内視鏡学会指導医、日本消化器病学会専門医、日本肝臓学会認定肝臓専門医、日本消化管学会胃腸科専門医など。

“病変の見逃し”を防ぐ
内視鏡検査支援ツール
ピロリ菌除菌療法の普及等にともない胃がんは減少傾向にあるが、大腸がんは依然として罹患率・死亡率ともに改善の兆しがみえない。国立がん研究センター中央病院・内視鏡科の山田真善氏は「大腸がんは組織学的にみると、ポリープ(前癌病変)に始まり次第にがん化することから、がんになる前にポリープを摘除することが重要」だと訴える。米国では「内視鏡検査が大腸がんの罹患・死亡率を抑制する」という研究報告に基づき、受検率は70〜80%に達するが、日本ははるかに及ばない。受検率を上げるには、まずは施行医による質的ギャップをなくす必要がある。
「熟練医と経験の浅い医師との違いでもっとも問題となるのが“病変に気づくか否か”です。解決策を探っていたところ、NECの“顔認証”技術の精度の高さを知り、その画像処理の技術を内視鏡画像にも適用できないかと考えました」(山田氏)
ポリープにも“顔つき”がある。そこで、「採る必要のない過形成性ポリープと、摘除すべき腫瘍性のポリープ、腫瘍以外の炎症性ポリープなど、医師が内視鏡下で分類する過程をサポートすることで、検査精度を上げられるのではないか」と考え、NECとの共同研究による『AIを活用したリアルタイム内視鏡診断サポートシステム』の開発に着手した。
教師データの質とバランス、
リアルタイム化が開発の鍵
システムの性能を決定づけるのは、教師データの作成とアルゴリズムの調整だ。教師データが多ければ多いほどAIの精度は上がる。
「AIは一回見たものは忘れませんが、見ていないものには答えを出せません。しかしだからといって、見逃しやすい・見逃したくない病変ばかりを学習させると、今度は誰でもわかる病変を病変と認識しなくなり、感度が下がってしまいます。教師データはバランスがとても大事なのです」(山田氏、資料1)
結果的に山田氏らは同センターに蓄積された、15年から3年分のデータ1万数千病変、枚数にすると何十万枚にも及ぶ画像をすべて学ばせた。画像をそのまま読み込ませるのではなく、病理の結果と照らし合わせながら、画像一枚一枚に病変箇所を示すタグをつけていく手間のかかる作業だ。一方、アルゴリズムの作成には既存プログラムの調整が必要だが、同時に速さが最重要課題となる。
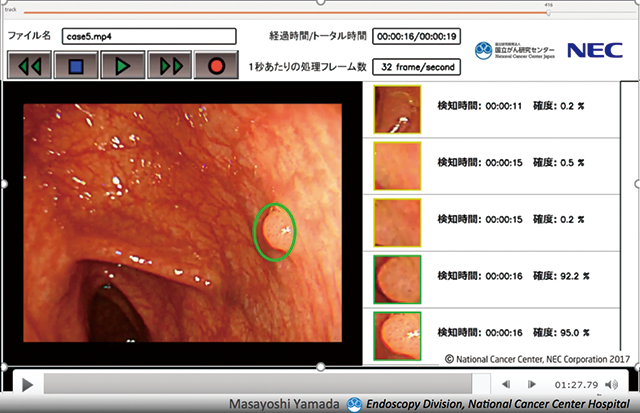
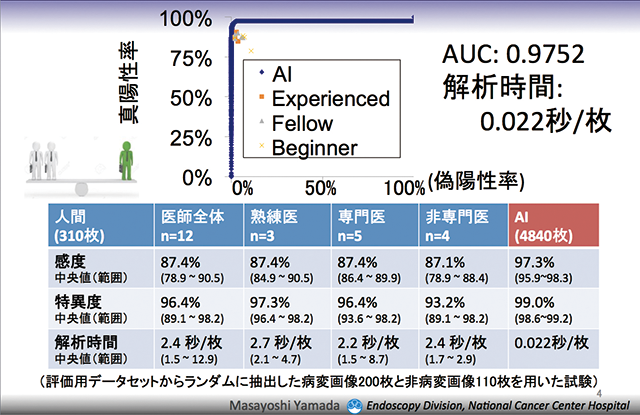
「本システムの目的は“見逃しを防ぐこと”なので、速度を上げるために解析するフレームの数を減らしてしまっては本末転倒です。その点、NECの顔認証システムは精度・速度とも世界一と評されており、実際、検査の動画画像を毎秒30フレームの速さで網羅的に解析し、リアルタイム検知を可能にしました」(山田氏、資料2)
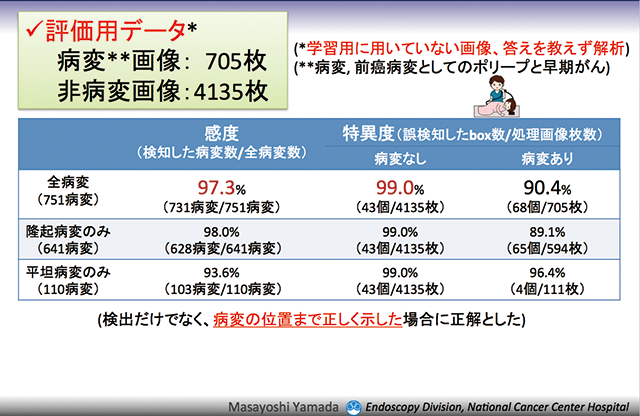
学習用に使用していない画像を用いて性能評価試験を行なったところ、感度97.3%、特異度99.0%*と、極めて高い検出能を示した(資料3)。検出の精度を人間と比較した試験においても、感度、特異度ともAIが上回る結果となった(資料4)。
「本試験は静止画での評価でしたが、実際は動画なので、前後のつながりのなかでより多くの情報をもとに判断できる人間(医師)の成績は、これより少し上です」(山田氏)
システムを外付けPCに映し出す『スタンドアローン型』は、現在、PMDAとのプロトコール相談に入っており、社会実装への道のりはそう遠くない。そしていま、山田氏が取り組むのは、プログラムをクラウド上に置き、内視鏡機器から光ファイバー経由でリアルタイムに信号を送り、クラウド上で解析し、結果を瞬時に返してモニターに映し出す“クラウド化”だ。スペースの限られる診療所のような場所でも使えるため、用途も格段に広がる。現在、国立がん研究センター中央病院と研究所の間に閉鎖系ネットワークを構築し、タイムラグを0.3秒以内に抑える研究に取り組んでいるという。
*平坦、陥凹型病変学習前の成績
法的整備が必要不可欠な
AIによる質的診断の標準化
「本来、開発のゴールは、見つけた病変の質的診断までをAIが行ない、検査中に知らせるシステムを構築することなのかもしれません。それは技術的に十分可能ですし、資料2にあるように、プロトタイプのシステムでも画像の右側に確度(スコア)が表示されるので、摘除すべきか否かの指標にはなります。ただ、善悪の判断は医師の仕事として残すべき、というのが私自身の考えです。AIの判断に従ったときあるいは従わなかったとき、それが結果的に間違いだった場合、責任の所在はどこにあるのか。AIの質的判断を即時表示できるようにするのは、少なくとも法が整備されてからの方がよいのではないかと考えています」(山田氏)
承認申請に際して行なわれる臨床試験では録画データが用いられる見通しだが、山田氏は「これとは別に、実際の検査に本システムを導入する前向き試験を行なうことで、安全性や検査時間に及ぼす影響の有無を確認する必要がある」と考え、現在、実施に向けた準備を進めている。
「我々の一番の願いは、病変の見落としが減り、検査の信頼度が上がることで、大腸内視鏡検査の受検者が増えることです」(山田氏)
AIの内視鏡検査への導入は医師にどんな影響を与えるのだろうか。
「これはあくまで病変の見逃しを防ぎ、医師の検査精度を上げるための支援ツールです。したがって、医師にはこれまで通り、内視鏡の挿入技術から、病変を見つけ出して診断に至るまでの過程を時間をかけて学んで欲しいと願っています。なぜなら、法整備のところでもお話ししたように、AIを信じるか否かは医師の裁量であると考えるからです。万が一、AIが誤った答えを導き出したとき、間違いを正せる存在であって欲しいと思います」(山田氏)
- 資料1 病変発見システム開発概要(NCCとNECの共同研究)
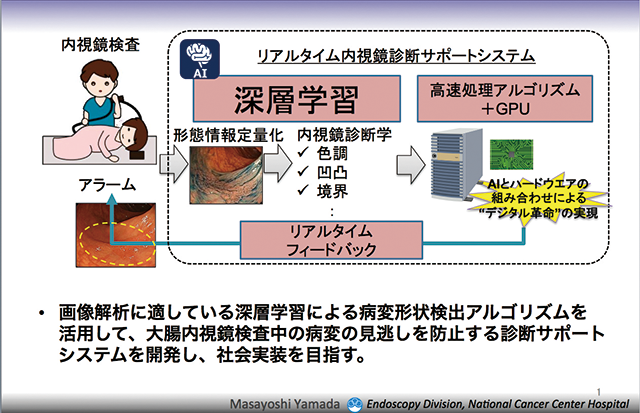
- 資料2 リアルタイム内視鏡診断サポートシステム(プロトタイプ)
- 資料3 性能評価試験(プロトタイプ)
- 資料4 精度を人間と比較(静止画、プロトタイプ)
- 資料1ー4:山田真善氏提供
専門医が必要時だけ関わる遠隔ICUシステムが
複数ユニットに効率的で質の高い集中医療を提供
-
昭和大学医学部
麻酔科学講座 主任教授
昭和大学病院 副院長 - 1998年東京大学医学部卒。日本、オーストラリア、アメリカで臨床麻酔科医として勤務。2004年にシカゴ大学ビジネススクールMBA課程に進学、その後McKinsey & Company勤務を経て、08年に帝京大学医学部附属病院経営企画室、医療情報システム研究センター客員准教授に就任。11年自治医科大学地域医療学センター地域医療政策部門長、13年9月より現職。eICU室長を兼務。日本麻酔科学会麻酔科指導医、日本集中治療医学会専門医、日本臨床麻酔学会理事など。

-
昭和大学医学部
麻酔科学講座 准教授
昭和大学病院 ICU・HCU室長 - 1985年慶應義塾大学医学部卒。96年より慶應義塾大学病院一般集中治療室インストラクターとなり、以後、集中治療専従医の道を歩む。2001年米国ノースカロライナ州デューク大学メディカルセンター呼吸器内科研究員を経て、16年より現職。専門分野は急性呼吸窮迫症候群(ARDS)や人工呼吸器関連肺傷害(VALI)の研究で、編集・監修本に『ゼロからわかる人工呼吸器ケア』(成美堂出版)や『呼吸療法における不思議 50』(アトムス)等がある。

集中治療医不足を補う
モニタリング&コンサル
わが国には集中治療室(ICU)病床が約7千あるのに対し、日本集中治療医学会の認定専門医の数は千四百人強(16年4月現在)にとどまる。
「欧米では24時間365日、複数名の集中治療医が常駐し、各診療科の医師と連携して意思決定にあたる“クローズドICU”が一般的ですが、日本でこの体制をとる施設はごく一部。むしろ集中治療専従医がいれば良い方で、多くが各診療科の医師が病棟を管理しながらICUに足を運び、救急外来にも対応する“オープンICU”の体制を余儀なくされています」と昭和大学病院副院長の大嶽浩司氏はわが国の実態を憂う。
昭和大学には10床前後のICUを持つ病院が4か所あるが、それらをすべてクローズドICUにするには最低でも40人の集中治療医が必要となり現実的ではない。そんな折、米国で遠隔ICUを視察する機会を得た大嶽氏は「ぜひ日本にも導入したい」と決意。少ないリソースの集中治療医が“必要なときだけ”“できるだけ多くのユニットに”関わることで、効率的かつ質の高い医療を提供できると考えたからだ。18年5月末、昭和大学はフィリップス社と共同で、日本初・アジア初の事例として「遠隔集中治療プログラム(eICU)」を構築・稼働させた。
必要な情報を抽出・加工し
意思決定をサポートする
昭和大学病院内に開設されたeICU支援センター“Showa eConnect”には事務職員と看護師、医師の席があり、それぞれ6つのモニターが設置されている。「画面は同じで、職種ごとに可能な操作が異なる」と説明するのは、同院のICUと支援センター業務を担うチームのリーダー小谷透氏だ。チームは麻酔科・集中治療科所属の専門医3名に、各科選抜の5名が輪番で加わる。当初予算で昭和大学病院の31床(ICU14、CCU10、ER7)と江東豊洲病院18床(ICU/CCU13、ER5)をつなぎ、診断・治療をセンターが支援する。
6画面のうち、右の2つは各病院の電子カルテ、残り4つが、両者が「米国でももっとも洗練された遠隔ICUのソフトウエア」と評するeCare Managerのシステム画面だ。左上の画面は入・退室管理用患者一覧、中上の画面は病院別の患者一覧で、現時点でICUを退出させた場合の死亡率を重症度の色分けとともに表示。腎機能やバイタルサイン、敗血症の危険を知らせるポップアップなど、さまざまな警告機能を備える。また、カメラ機能が搭載され、接続時には病床の様子が画面に映し出される。左下の画面は重要臓器の状態をスコア化して12時間の変化をグラフにし、数値や色、マークで重症度を視覚化している。総合点は介入の優先度の目安となる。そして中下の“ペーシェント・プロファイル”は、一人の患者のあらゆる情報が集約された、意思決定において重要な画面であり、検査データ、ケアプランなど、さまざまな情報を呼び出すことができる。「集中治療医が何を考えているのかが読み取れるため、主治医への説明や教育にも役立つ」(小谷氏)という。
「電子カルテはあらゆる情報を網羅的に詰め込んだ診療記録であり、保険用の会計ソフトでもある。その中から医療者が必要な情報を抽出して、“編集”を加えてわかりやすく見せるのがこのソフトで、我々の判断を支援してくれています」(大嶽氏)
タイミングが命の集中治療
主治医との連携が大きな力に
本来なら、専門領域に詳しい主治医が手術から術後管理まで一貫して行なうことが望ましいが、如何せん“掛け持ち”では刻一刻と変わる病状に対応しきれない。高齢化で複数の合併症を抱え、病態管理や副作用対策が複雑になり、専門外の対応が迫られることも少なくない。
「集中治療はタイミングの医療です。重要臓器のどれに予備力があり、まだ負荷がかけられるかを分単位で予測します。二者択一が迫られたり、副作用を避けるため敢えて治療を止めることもあります。おおむね1週間先を見据え、治療経過を観察しながら、最適な時機を狙って方針を変えていくのです」(小谷氏)
チーム医療で小谷氏が心掛けているのが「主治医に方針を示すこと」だ。幾通りものアプローチを提示し、状況を説明し、ときに主治医の代わりに処置を施す。「そうした“留守番機能”を果たすだけでも我々が常駐する意義は大きく、医療の質も上がる」と小谷氏は実感する。
eICUは大学病院や県立病院など緊密なネットワークが構築でき、かつ搬送可能な距離にある場合に最大限の効果を発揮する。米国ではすでに遠隔ICUの効果が複数報告されているが、大嶽氏は「保険制度や患者背景の違う日本でも結果を示したい」と意気込む。また、米国では延べ三百五十万人の利用者データが同形式で蓄積され、研究や臨床に役立てられている。大嶽氏らは「電子カルテの二の舞にならぬよう、保存形式の統一などの議論を学会主導で進める」ことを喫緊の課題と捉える。
小谷氏は「eICUを通じ、各専門家と連携することで、集中治療医の力が2倍、3倍となること」に、大嶽氏は「集中治療医を志す若者が増えること」に期待を寄せる。
- 資料 eICUのeICU支援センターが各病院のICUなどをモニタリングする概念図
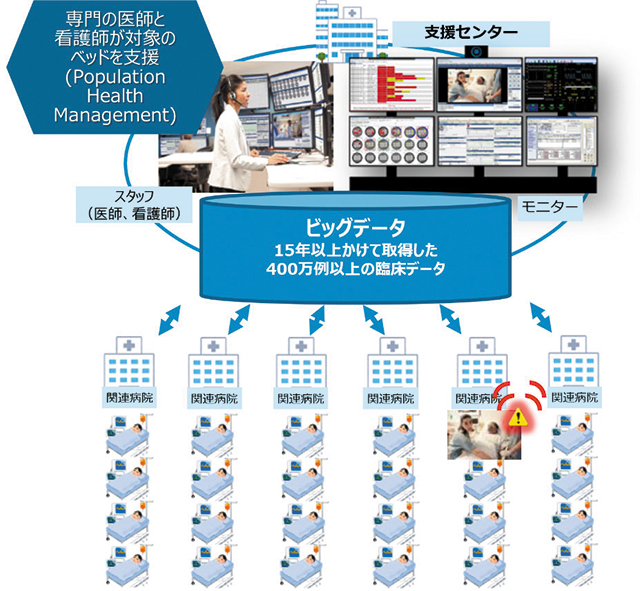
- 提供:株式会社フィリップス・ジャパン
- ■ 病院内にあるeICU支援センター「Showa eConnect」

- ■ 6画面で管理する「eCareManager」のモニター

- 提供:株式会社フィリップス・ジャパン
- ■ ベッドサイドにいくつもの機器を設置

- 提供:株式会社フィリップス・ジャパン






