世界最高レベルの平均寿命を達成したわが国が、いま世界に先駆け取り組むべき最重要課題は「健康長寿社会の構築」である。その実現に向けて医師には何が求められるのか。老年病の専門医からみた高齢者医療の実態と課題、自治体や企業、市民が一丸となって健康長寿の実現に取り組む松本市の事例、患者を治して返す医療の限界を打破する道を探る医療者らの活動を通して、少子超高齢社会における医師の役割とその可能性を探る。
診療や健診に「フレイル」の視点を用いることで
高齢者の自立を支え、健康寿命の延伸をもたらす
-
国立研究開発法人
国立長寿医療研究センター
副院長/老年学・社会科学研究センター長 - 1984年京都大学医学部卒、91年同大医学部大学院医学研究科博士課程修了後、京都大学医学部老年科助手。93年カリフォルニア大学サンフランシスコ校研究員、97年京都大学医学部老年内科助手、講師、09年同大大学院医学研究科人間健康科学専攻教授を経て、15年1月より国立長寿医療研究センター副院長に就任、同4月より現職。日本老年医学会副理事長、日本動脈硬化学会副理事長、日本サルコペニア・フレイル学会代表理事など。

複数の慢性疾患の合併と
筋量低下が「虚弱」を加速
わが国では、平均寿命と「健康上の問題で日常生活が制限されることなく生活できる期間」である健康寿命との間に、男性で約9年、女性で約12年もの開きがある(図表1)。この「健康でない期間」にあたる高齢者、とりわけ75歳以上の後期高齢者は複数の症状を併せ持ち(老年症候群)、いくつもの診療科や医療機関を掛け持ち受診する人も少なくない。
国立長寿医療研究センター副院長の荒井秀典氏は、「個々の疾患の治療成績は向上しているが、診療科や施設間の連携が十分ではなく、相反する作用の薬の併用や処方の重複が生じている」と高齢者医療の問題点を指摘する。ポリファーマシー対策である「かかりつけ薬剤師・薬局制度」もまだ浸透しているとは言えない。
さらに、「高齢者に特有な病態を念頭に置いた診療が十分ではないことも、健康寿命を阻害する要因の一つ」だと荒井氏は苦言を呈する。
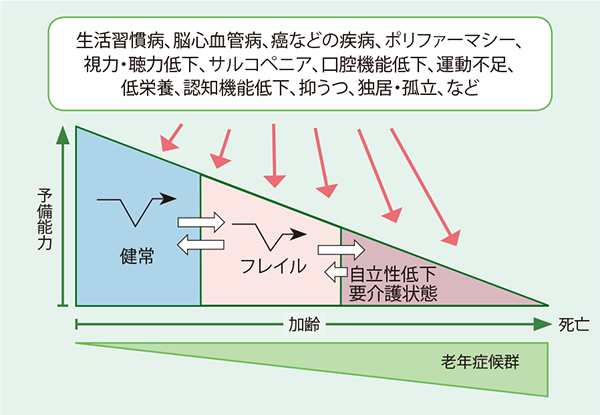
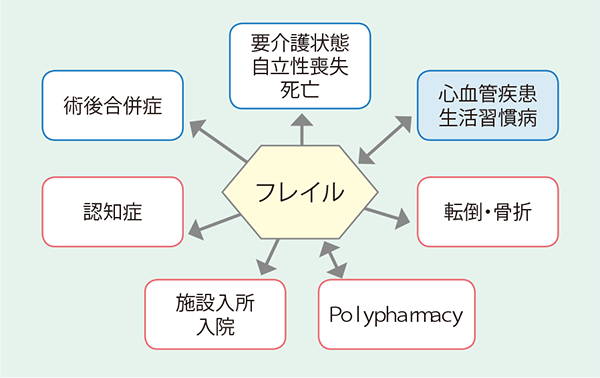
加齢による変化に、生活習慣病やポリファーマシー、筋肉量の減少による身体機能の低下(サルコペニア)などが重なると、虚弱状態(フレイル)への進行を加速させ、要介護状態に至らしめる(図表2)。フレイルは転倒・骨折や認知機能の低下を招いたり、術後合併症を増加させる原因にもなる(図表3)。実際、術前にフレイルを評価(体重、歩行速度、運動量、記憶力、疲労感)し、必要な介入を行なうことで、術後合併症や入院中の合併症(転倒・骨折、せん妄など)を抑え、入院期間の短縮や再入院のリスク軽減がはかれる。
後期高齢者の治療はエビデンスに乏しく、多くの疾患の治療方針は定まっていない。老年期特有の疾病や病態に包括的に対応できる専門医が不足している現状では、診療にあたる医師一人一人が、フレイルやサルコペニアが可逆性であることを十分に理解し、疲れやすい、腰が痛いといった高齢者の愁訴を「年のせい」と受け流さないことが重要だという。
高齢者特有の病態を考慮した
生活指導と疾患管理を
高齢者の診療における留意点は、体重だ。後期高齢者では、脂肪とともに筋肉量が減ることで体重減少をきたす例が少なくない。そのため「血糖コントロール不良などの特殊な例を除けば、仮にBMIが25を超えていたとしても、身体活動が維持できるような食生活を優先すべき」(荒井氏)だという。
高齢者の場合、疾患の評価だけでなく、生活の自立度、認知機能、意欲、介護環境などを問う高齢者総合機能評価 (CGA)などを用いて、適切な生活指導と疾患管理を行なうのが理想だ。食事は摂取エネルギー量を確保し、蛋白質をしっかり摂る。運動は有酸素運動(ウオーキング)だけでも良いが、片足立ちやスクワット等のレジスタンス運動(筋トレ)を加えるとさらに効果が高まる。
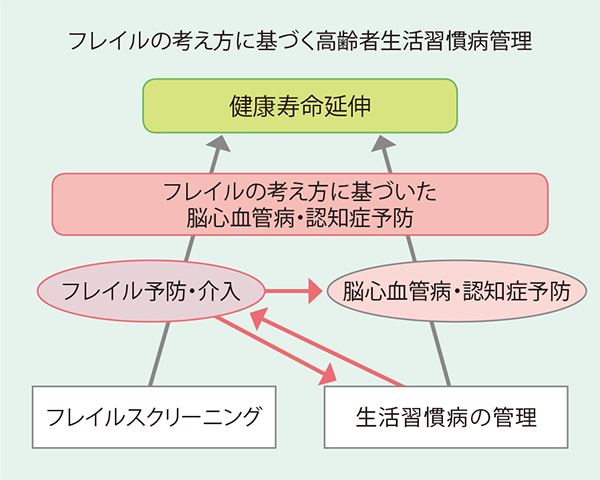
「疾患治療もフレイル予防や介入を念頭に置いた調整をはかり、必要に応じて老年医学の専門家につなぐ流れができれば、健康寿命は延伸できると信じています」(図表4、荒井氏)
さらに、65歳以降は、肥満対策ではなく、フレイルやサルコペニアの予防・対策に主眼を置いた健診・保健指導への転換が必要だと荒井氏は提言する。少なくとも握力検査を加えることで、利き手の握力が男性で26キロ、女性で18キロを下回ればサルコペニアを疑う。計測器がなければ、ペットボトルの開閉が可能か否かを問うことも一つの目安になる(不可能なら握力15キロ未満に相当)。
「現時点でフレイル対策に保険点数というインセンティブはありませんが、目の前の患者さんが要介護に陥らずに長く通院できるよう、予防に少し時間を割くというアプローチも重要だと思います」(荒井氏)
- 図表1 平均寿命と健康寿命の差
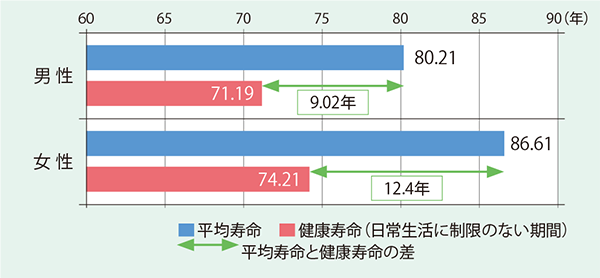
- 出典:厚生科学審議会地域保健健康増進栄養部会・次期国民健康づくり運動プラン査定専門委員会「健康日本21(第二次)の推進に関する参考資料」p25を基に、数字は平均寿命/厚生労働省「平成25年簡易生命表」、健康寿命/厚生労働科学研究費補助金「健康寿命における将来予測と生活習慣病対策の費用対効果に関する研究」から掲載
- 図表2 フレイルの概念
- 図表3 フレイルは不良の転帰につながる
- 図表4 健康寿命延伸への考え方
- 図表2〜4出典:荒井氏提供資料
市民・医療者・企業・自治体…すべての人が
「健康寿命延伸都市・松本」の担い手となる
-
松本市 商工観光部
健康産業・企業立地担当
部長 - 1986年明治大学農学部卒。全国農業協同組合連合会(JA全農)勤務を経て、92年に松本市役所に入職。政策部 交通政策課 課長補佐を経て、17年より現職。

まちづくりの基本政策は
人と社会の「健康」
長野県随一の広さを誇る松本市には約24万人の市民が暮らす。老年人口の割合は27・2%と全国平均をやや上回るが、健康寿命は緩やかに上昇※しており(図表5)、平均寿命との差は平成25年の時点で男性1・29歳、女性で3・07歳と小さい。高齢者の有業率が全国一の長野県ならではともとれるが、医師でもある菅谷昭・松本市長が平成16年の就任当初から「健康づくり・危機管理・子育て支援」を最重要施策に掲げ、2期目には「健康寿命延伸都市」構想を表明して、「人」「生活」「地域」「環境」「経済」「教育・文化」の6つの領域の『健康』をまちづくりの基本政策として取り組み、地道に進めてきた成果でもあると、松本市 健康産業・企業立地担当部長の小林浩之氏は説明する。平成25年3月には、市民一人ひとりの「いのち」と「暮らし」を尊重する「健康寿命延伸都市・松本」の実現を願い、「健康寿命延伸都市宣言」を行なっている(図表6)。
※厚生労働省が示す「市町村における健康寿命の算定」基準により算出
官・民に住民の視点を加え
新たな健康産業を生み出す
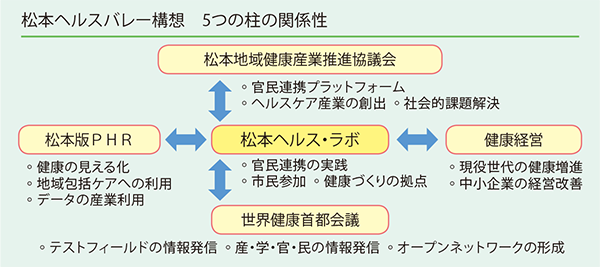
「健康寿命延伸都市・松本」のまちづくりを産業面から支えるまちづくり戦略が「松本ヘルスバレー構想」だ。産業政策とはいえ、目標はあくまで「市民が健やかで自立し、安全・安心な暮らしを実践する」こと。健康医療産業は内需性が高く、超少子高齢型人口減少社会においても成長が見込まれる分野の一つであり、地域包括ケアを構築・展開する上で生じる行政課題の解決は、すなわち企業のビジネスチャンスでもある。
「官民連携でヘルスケア周辺産業を創出し、事業展開、利益確保、さらなる雇用・投資・情報等の集積を図ることで、地域経済に好循環を生み出そうというものです」(小林氏)
おもな市場は、保険制度内で提供される医療・介護、行政サービスとすでに健康産業として展開されているものとの隙間を埋める医療・介護周辺サービス(ヘルスケア産業)の分野だ。実現への道筋を探るには、「需要の見える化」と「試みる場の提供」が不可欠となる。
本構想には「松本ヘルス・ラボ」「松本地域健康産業推進協議会」「世界健康首都会議」「健康経営」「松本版PHR」という5つの柱がある(図表7)。このうち、平成23年7月設置の「協議会」は官民連携のプラットフォームとして、現在、304の企業・団体が名を連ねる。行政の縦割りに横串を刺しつつ、民間企業や大学、医師会、医療・介護従事者や有識者などさまざまな立場の人々が同じテーブルにつき議論を重ねることで、解決すべき社会的課題を整理し、効率のよい事業立ち上げにつなげる。さらに、具体的に事業化を図るため、費用の4分の3を協議会が負担する「100万円実証・助成事業」がある。
そして、ヘルスバレー構想の核となるのが平成26年12月にスタートしたヘルス・ラボ事業だ。社会的な信頼性・独立性を担保し、経営方針を明確化して人材育成にも取り組めるよう、松本市が拠出財産を全額負担し、法人化を図っている。
「ラボは市民にとって健康づくりの拠点であり、新たな産業の創生に参画できる場でもあります。一方、企業にとっては、新たなビジネスを実践する場となります」(小林氏)
企業向けにはモニタリングやワークショップが提供され、会員(市民)は年会費を払うことで、健康チェックや健康プログラムが受けられる。会員の男女比は4:6、50歳以上が約9割を占めるが、今年度中に会員数は800名程度まで増える見込みだ。体力測定や血液検査などのデータは「個人の健康の見える化」であると同時に、企業に提供可能な匿名データにもなる。
平成23年度にスタートした「首都会議」は、健康に関する情報を広く発信する場であり、取り組みを支えるネットワーク形成の場でもある。「健康経営」では、これまで企業任せだった現役世代の健康増進に積極的に関わるために、人材や手段、資金がネックとなって健康経営に取り組めない地元中小企業に対し、運動機会や血液検査、体力測定やカウンセリングなどのサービスを提供する。
健康文化の醸成により
明確化する「医師の役割」
協議会の事業の一つに、松本版PHR「電子版健康手帳」構想がある。これは、住民一人ひとりについて、医療・福祉・健康等に関する生涯にわたる情報を一元化し、時系列的に整理することで、「病病・病診連携」「多職種連携」「個人・家族・地域」の各場面において、個人活用や共有活用するだけでなく(図表9)、匿名加工により統計・産業・学術利用も可能な貴重な情報となりうる。
ヘルスバレー構想において、医師をはじめとした医療者は、すでに医学的見地から助言、精度管理、信頼性担保の役割を担っている。市民の間に健康文化が醸成され、新たなアイディアや価値を生み出すしくみが整えば、健康長寿社会に向けた医師の地域への貢献のあり方や広がりが、より明確に捉えられるようになるのではないだろうか。
- 図表5 松本市の健康寿命の推移
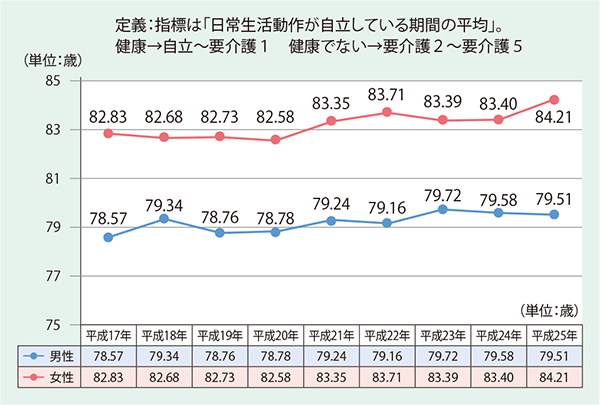
- 出典:松本市ホームページより
- 図表6 松本市が目指す将来の都市像
- 図表7 松本ヘルスバレー構想
- 図表8 (一財)松本ヘルス・ラボ

- 図表9 松本版PHR構築に向けて
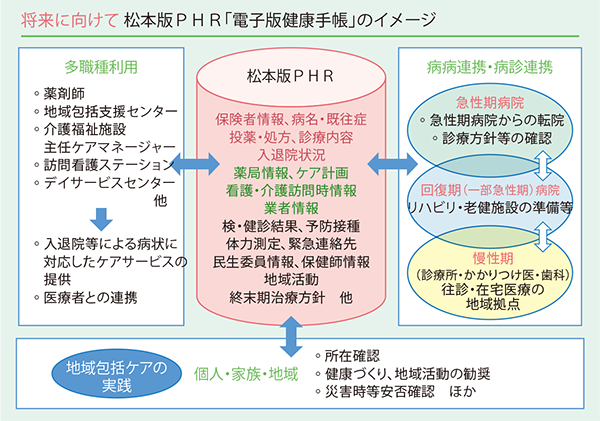
- 図表6〜9出典:小林氏提供資料
「栄養と運動の大切さ」を直接伝える地域活動が
健康長寿と医療に主体的に関わる市民を育てる
-
一般社団法人 チーム医療フォーラム
代表理事
医療法人松圓会 東葛クリニック病院
副院長 - 1990年防衛医科大学校卒。東京女子医大消化器病センター、至誠会第二病院を経て、99年から東葛クリニック病院勤務、2010年より現職。多摩大学大学院経営情報学研究科卒。医学博士、MBA(経営学修士)、日本外科学会専門医、日本消化器外科学会専門医、日本静脈経腸栄養学会学術評議員、日本褥瘡学会評議員、ヘルスウオーキング指導士。「参加する医療で社会を良くする」ことを目的とする一般社団法人チーム医療フォーラム代表理事。

超高齢社会で取り組むべきは
サルコペニアへの対策
「人生百年時代」の到来も夢ではないが、高齢になると一人で複数の問題を抱えるようになり、川下で一つ一つ問題を解決していくやり方には限界がある。「川上でできることは唯一、運動と栄養を軸としたサルコペニア対策」だとチーム医療フォーラム代表理事の秋山和宏氏は明言する。
実際、65歳以上の男性の1割強、女性の2割強、85歳以上の男性の4人に1人、女性の3人に1人が低栄養傾向者だ(図表10)。また、95年の欧州からの報告では、救急外来患者(平均年齢75歳)を栄養障害の有無で分け死亡率を比較すると、栄養障害あり群では44%、なし群では18%と、倍以上の開きがみられるという(図表11)。つまり入院時の栄養状態が予後を大きく左右し、退院後の栄養状態の悪化は再入院のリスクを高める。
「入院中は栄養サポートチーム(NST)が介入できますが、入院期間も短くなる一方なので、日常生活における栄養管理の重要性が増しているといえます」(秋山氏)
地域で啓発活動を展開し
市民と医療者の連携を生む
医療者が地域に出て行くことで、低栄養の啓発や教育、予防や改善に結びつける活動が、秋山氏が理事として参加する「WAVES Japan」だ。日本の医療現場にNSTを普及させた藤田保健衛生大学教授の東口髙志氏を筆頭に、医師会、歯科医師会、病院協会、薬剤師会、看護協会、栄養士会の面々が名を連ねる。
活動はおもに「気づき」「学び」「実践」の3つの軸で展開される。
まず、「元気に食べてますか?」は、広く社会や地域に低栄養の存在に気づいてもらうための街頭活動だ。高齢者が多く訪れる場所を選び、パンフレットやのぼりを手に道行く人に声をかけたり、栄養アセスメントや身体測定を実施したり、アンケートや栄養製品などを配布する。すでに東京・巣鴨を皮切りに2年で全国10か所を巡り、17年からの3カ年計画で47都道府県での開催を目指す。
次なる取り組みが「学び」の機会の提供だ。病院の会議室や保険薬局、商店街のイベント広場、公共施設などを借りて、WAVESエデュケーター(エド)が市民を対象に無料の勉強会「市民アカデミー」を開く。栄養を専門とする医療・介護職の会員が、講習を受けて認定試験合格などの諸条件をクリアすれば講師の資格が与えられる。一方、アカデミーで栄養学を学び、正しい知識と理解を深めた市民は有料会員登録をしてコミュニケーター(コム)の資格を取得し、エドと連携して住民向けの勉強会を開いたり、高齢者の見守り活動を担う。「健康リテラシーの向上に市民自らが参加し、医療に主体的に関わろうという意識が広まることで、〈いのちを大切にする社会〉へのパラダイムシフトを可能にする」と秋山氏は信じている。
さらに「実践」としては、各地のエドとコムが地域の企業や団体、自治体などと協働・連携し、保険薬局やスーパー、行政の窓口等に活動拠点「WAVESベース」を置くことで、高齢者の低栄養に対する継続的な見守りを行ない、市民健康支援ネットワークの構築に取り組む。
速く歩ける身体づくりが
高齢期の自立を支える
平均寿命と健康寿命の差である「ラスト10年問題」。そこには「歩けなくなる」「食べられなくなる」「認知できなくなる」という3つの節目があると秋山氏は指摘する。ロコモティブシンドロームと歩行困難、上腕筋肉と嚥下に関わる筋肉の相関と嚥下障害、また、歩く速さとアミロイドベータの脳内蓄積との相関も報告されており、いずれの節目も筋肉との関係が示唆されている。また、複数のコホート研究の結果からは、高齢者(75〜84歳)の歩く速さが秒速0・4メートル未満の場合と秒速1・4メートル以上の場合とでは、早く歩ける方が倍以上も生存率が高いことも示されている(図表12)
この論文をきっかけに、秋山氏は日本ウオーキング協会の指導者資格を取得。病院や保険薬局を会場として、ウォーキング教室を定期的に開催している。ただし、低栄養状態で運動をすると脂肪の代わりに筋肉が燃焼して逆効果になるため、栄養の重要性を伝える講義と、実践(ウォーキング・エクササイズ)の二部構成に。さらに、医学と栄養学の知見に基づいた科学的な方法であることを表す「メディカル・ウォーキング倶楽部」の名称で差別化をはかる。
医療を通して社会を変える
『社会医療人』でありたい
「参加する医療で、社会を良くする」を活動理念に掲げる一般社団法人チーム医療フォーラムは、秋山氏が「草の根の勉強会が成熟した国を育てる」と信じ、始めた活動だ。医療者も病院の外に出て、多くの出会いを重ねることで、「自身の医学的知識や経験が世の中にどう役に立つのか」考えて欲しいとの願いも込める。
秋山氏がいくつもの活動を続けてきた原動力であり、常に追い求めてきたのは、医療を通して社会を良くする『社会医療人たれ!』だ。それは秋山氏の問いであり、希望でもある。それを実践し、行動する医療人を呼んで志や思いを語ってもらうイベント「MEDプレゼン」は「MED Japan」に名を変え、今後も発見と起業家精神を育む場であり続ける。
- 図表10 低栄養傾向者の割合
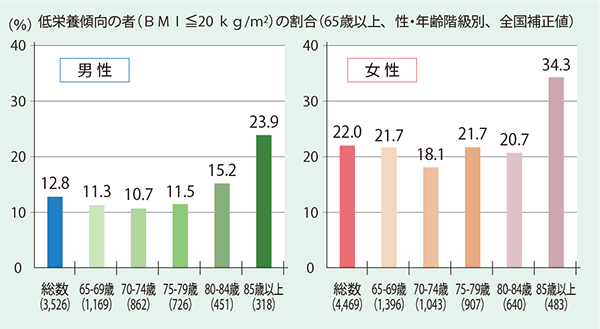
- 出典:厚生労働省「平成28年国民健康・栄養調査結果の概要」
- 図表11 累積死亡率と蛋白エネルギー栄養障害
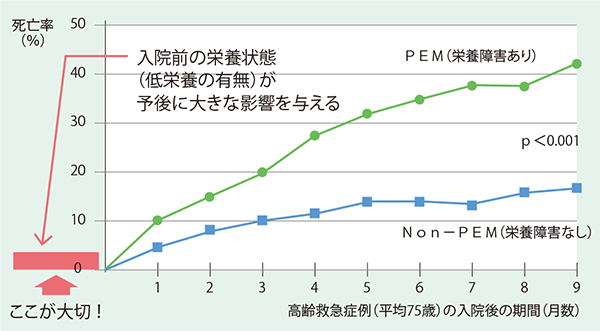
- 出典:Cederholm T, et Am J Med 98:67−74, 1995.
- 図表12 歩く速度と生存率の関係
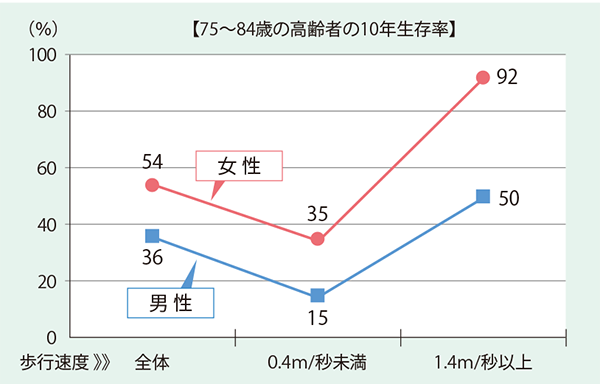
- 出典:秋山氏提供資料
*Gait Speed and Survival in Older Adults JAMA.2011;305(1):50−58.doi:10.1001/jama2010.1923を元に作成

- メディカルウォーキングの実際を動画でも公開し浸透に努めている
(健康寿命ドットコムhttp://www.kenkoujumyou.com/201501/akiyama1.html)

- 多様な職種が揃いのシャツを着て、街頭で啓発活動を行なう

- 市民に栄養の大切さを伝える「市民アカデミー」

- 「MEDプレゼン」は、志高く行動する医療人が思いを伝える場でもある








