医師は生涯職だが、定年、転科など、どこかでキャリアチェンジを図る必要が生じる。節目となる大きなキャリアチェンジを「セカンドキャリア」とした場合、年齢やタイミング、準備しておくべきことなど、成功の秘訣はなにか。セカンドキャリアに対する医師の想いや体験談、スペシャルインタビューもお届けする。
タイミングは定年ほか医局退局、転科など
早めに準備するほど選択肢が広がる
医局退局は40代半ばが主流
退局前に経営感覚も養いたい
セカンドキャリアの定義はさまざまだが、定年後の再出発のほか、医局を出る、外科から内科に転科するといった大きなキャリアチェンジもセカンドキャリアといえる。進路ごとの転職事情をみていこう。
まずは医局を退局して新しい道に進むケースだが、年代的には30代後半から40代半ばが多く、最近は30代半ばなど、早い時期にセカンドキャリアに踏み出す医師もいるという。
臨床を続けたい、症例を多く積みたい、収入を増やしたいなどの動機で、民間病院でセカンドキャリアを拓くケースが一般的だ。
候補となる施設は多いが、キャリアアドバイザーの白田大輔氏は、「大学と民間病院では環境が異なり、民間病院では医師にも経営を意識する姿勢も求められますが、入所後戸惑う方も多いです」と話す。医局時代に民間病院に非常勤で勤務するなどして、雰囲気をつかむ、診療報酬や制度改定にも関心を持つ、といった準備もしたいところだ。
60代で大学の定年を待たずにセカンドキャリアに移る医師もいるが、転職先は一般病院のほか、老人健康施設や検診クリニックなども。
大学でポジションを得て定年まで勤めあげた医師には、自身のつてで複数の声がかかることが多いが、「複数からひとつを選ぶと角が立つ」「紹介で入ってうまくいかないと紹介者の顔をつぶす」などの理由で、気が進まない医師も多いという。院長クラスの募集もあるので、しがらみを避けて転職活動をし、セカンドキャリアに進む方法もある。
外科医は50歳前後で転科し内科系へ転身するケースが多い
「外科医はメスを置くタイミングで転科し、セカンドキャリアに進むケースも少なくありません。50歳前後でのオペ引退を見込み、40代からセカンドキャリアを意識しはじめる医師が多いようです」(白田氏)
具体的には、消化器外科から消化器内科、心臓外科から循環器内科などへの転科を図るケースが目立つという。関連する内科への転科では経験や知識が活かせるため、施設からも歓迎され転職先もみつかりやすい。
術後だけでなく、自宅療養に移行した患者を見届けたいという想いを持つ医師には、訪問診療の分野でセカンドキャリアを築くという選択肢もある。30代では訪問診療の社会的役割を重視する医師が多いのに対し、50代以上では抵抗感を持つ医師も少なくないというが、50代、60代でも高収入を維持したい、収入アップを図りたいという場合についても、訪問診療は有力な選択肢となりそうだ。
ただし、1日の訪問件数が多い、地方部では移動距離が長いなど、体力的にきついケースもあるので、仕事内容はしっかりと確認したい。
ワークライフバランス重視派に人気の産業医は求人が少ない
「セカンドキャリアではワークライフバランスを重視したい」というケースでは、以前から産業医も人気だが、人気故に求人はあってもすぐ埋まる。また工場への職場巡視など、イメージと異なる場合がある点は理解しておきたい。募集の多くは40代で、50代にも採用の可能性はある。「ほとんどの企業は医師一人ということもあり、即戦力が期待されます。転職前に非常勤で産業医の経験をしておけば、応募時にも一定のアピールポイントになります」(白田氏)。
生涯現役を望む医師も多数
働き方が緩やかな分年収は減
「ここ数年は、高齢になっても、体力が続く限り仕事をしたいという医師が増えています」と、白田氏。医師としての経験を活かしたい、地域に貢献したい、という強い意思があり、86歳の医師から転職の相談が持ち込まれた例もあるという。
年齢別の求人傾向をみると、50代では病院もクリニックも需要はあり、60代では数は多くないものの求人あり、70代では老健が中心で、病院はごく一部、である。
ちなみに70代のおもな選択肢である老健の施設長は、医師としての経験に加え、人生経験を活かせるセカンドキャリアといえる。年収は1200万円程度が相場で、地方などで高めのところは1500万円程度。
働き方については、50代以上ではゆったり勤務を希望する医師も多い。施設側は、50代の医師には週4日以上勤務の常勤、60代以上では非常勤で週2〜3日といった勤務体系を提示することも多い。
白田氏によると、40代以上の医師には当直が免除される施設が1割程度、50代以上では3割、60代以上では当直はなしがほとんどだという。
収入の変化も気になるが、オペをしない、当直もない、勤務体系も緩やかになる、といった変化があれば収入は減るのが普通。現状維持を望む場合は、前述の訪問診療の分野に進むことや、エリアを拡大することも考えてみたい。
施設との意識格差をなくし
長く働くことを考える
年齢が高くなると転職の難易度が高くなっていくので、施設選びは慎重にしたい。
「病院の方針と合わない…、院長が代替わりして居場所がなくなった…、などの問題が生じた例もあります」(白田氏)。引退まで続けられそうな施設か、長期的な視野で見極めたい。
●
セカンドキャリアを納得のいくものにするためには、どんな点が気になるかを洗い出し、考え得るリスクについては面接の際に確認したい。
医局からの退局、転科、定年など、セカンドキャリアのきっかけはさまざまだが、最良のセカンドキャリアを拓くべく、早めに情報収集を始めるなど、視野を広げて選択肢について多角的に考えていただきたい。
医師の「セカンドキャリア」に関する意識アンケート
調査概要:リクルートドクターズキャリアの会員登録者へのインターネット調査/2016年9月実施/回答数182人(男性82.4%、女性17.6%)
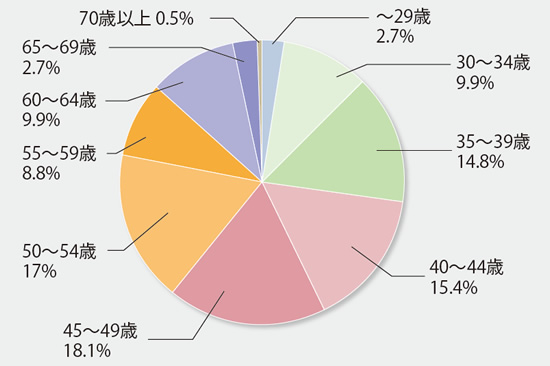
- 年齢分布 年齢を教えてください(n=182)
- 勤務先形態 勤務先の施設形態を教えてください(n=184)
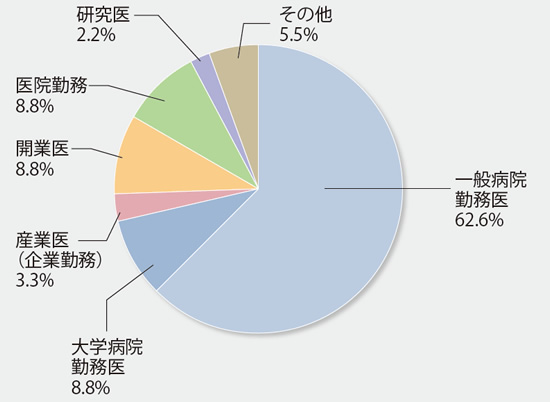
高齢になっても働きたい医師が多い。セカンドキャリアへは「別の希望が生じた時」に
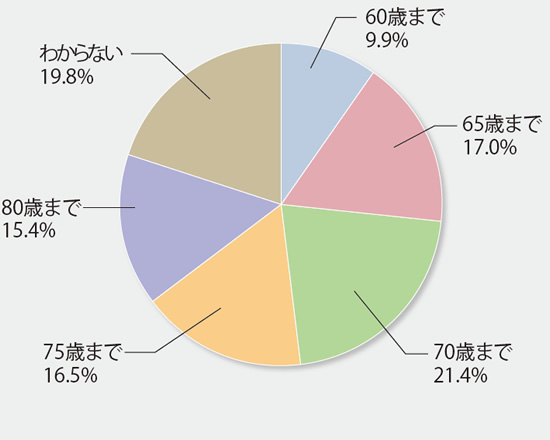
回答者の中心は30歳〜64歳。会社員では65歳まで働くのが一般的になりつつあるが、医師で65歳までと考えるのは27%程度。70歳までが約21%、75歳までが約17%、80歳までという人も15%を超える。「わからない」という人の中には、一生涯、体が許す限り、という人もいると考えられる。
- 何歳まで働きたいですか?(n=182)
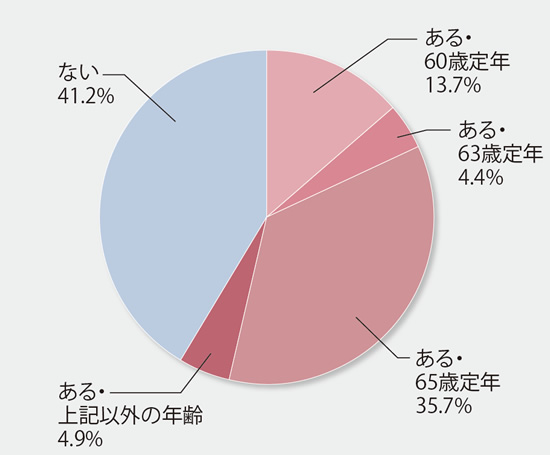
- 勤務先に定年はありますか?何歳ですか?(n=182)
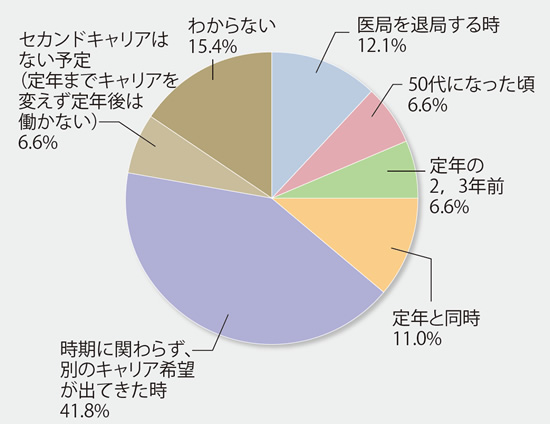
- セカンドキャリアへ移るタイミングはいつの予定ですか(いつでしたか)?(n=182)
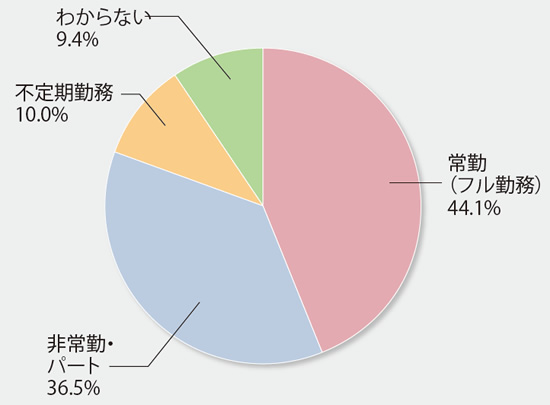
- セカンドキャリアで希望する働き方(現在の働き方)は?(n=170)
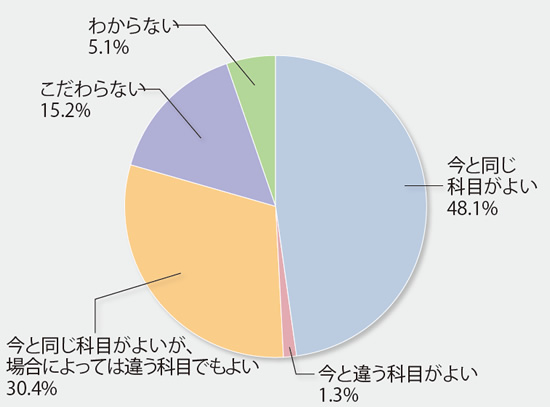
- 「病院・診療所の勤務医」希望(勤務)の場合、科目は?(n=79)
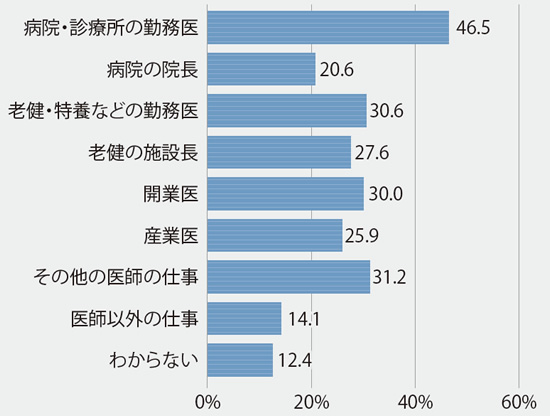
- セカンドキャリアで希望する仕事(現在の仕事)は?(n=170)(複数回答)
- セカンドキャリアへの準備に何をしていますか(しましたか)?(n=61)
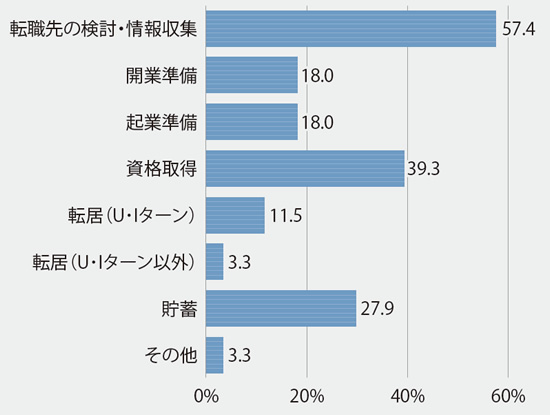
- セカンドキャリアで重視する(した)ことは?(n=170)
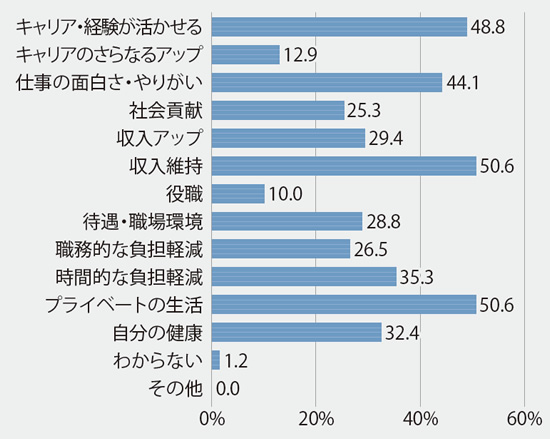
重視点はやりがい、キャリア活用など。非常勤や不定期勤務の希望も多い
セカンドキャリアで希望する仕事は年齢によっても異なると考えられるが、病院や診療所の勤務医、老健や特養などの勤務医が多い。開業医も30%。産業医も人気である。科目は、今と同じ科目を希望する医師が大半だが、場合によって転科を考えるという医師も多い。これは現在の科目によっても答えが分かれるだろう。
セカンドキャリアでの働き方は、非常勤、不定期勤務を希望する医師も多く、重視することとしても、プライベートの生活、時間的な負担軽減が挙がっている。キャリアや経験が活かせること、仕事の面白さ・やりがいも上位。実現のためにも、情報収集などの準備を進めたい。
- キャリアアドバイザー
- 医師のキャリアアドバイザー歴5年。温かみがありながらロジカルな分析、アドバイスで信頼が厚い。
- ※情報は2016年9月取材時のもの

私のセカンドキャリア選択
引退決意から、自身の役割を果たすべく復職
年齢に応じた仕事に熱中すれば次が見える
環境が整わずとも理想の医療を追い求める
3度の転職を経て、常勤の病院は現在が4施設目。実は数年前、菅藤医師は「日本の医療が嫌になって」医師引退を決意し、施設を退職したことがある。
「現在の日本は人口当たりの医師数が少なく医療の質が向上しにくいし、パラメディカルとの連携も十分とはいえない。医療制度も不安定です。これでは理想的な医療は実現しないと思い、身を引こうとしたのです」
一時は本気で飲食店の開業を考えた。しかし、尊敬する先輩医師や仲間の医師たちから届いたのは、「さぼるな!」との叱咤激励。引退を撤回し、もう一度頑張ろうと鴻巣病院に入職した。
「アメリカの医療も見た、週に1度帰宅するか否かの激務で救急の現場にも立ってきた。そうした経験を活かさなければいけないと気付いたんです。気持ちとしては再始動、まさにセカンドキャリアです」
現在は週4日勤務だが、週に1度地方へ日帰りで小児外来の非常勤勤務、別の日は山形県内の急性期病院で1泊2日、救急を担当している。週7日稼働だ。
「私にとって救急は医療の原点であり、ここを外れると医師の勘が鈍ると考えています。年齢を重ねるごとに、その時すべきことがある。それを確実にこなせば医師という誇りある職業のゴールも見えてくると思います」
- 埼玉県済生会鴻巣病院 院長代行
- 秋田大学医学部卒。秋田大学医学部附属病院での研修後、米海軍病院で研修。帰国後、大学病院、民間病院で小児外科、院長を務めた後、認知症専門病院院長に。現在は鴻巣病院院長代行、一般内科医として従事。国立病院機構あきた病院小児診療、山形県の民間病院で救急の仕事にもあたっている。

老人医療を志し、その集大成へ
大きなテーマを持つことで道は拓ける
リハ専門医、精神科医 必要なスキルを積む
九州地方の僻地で育ったS医師。医療事情がいいとはいえず、子供のころから、特に高齢者が困っている状況を見てきたこともあり、老人医療を志した。一般内科医のほか、リハ専門医と精神科医の資格を取得したのも、老人医療のため。
「高齢者の中には不調を訴え続ける人も多い。心気傾向なのか、疾患が隠れているのかを見極めるには、検査のほかに、老年期精神医学も理解しておく必要があると思いました」(S医師)
リハ専門医も同じ。リハビリをしていいのか、痛みをどう処置するかも、高齢者を診察するうえで必要なスキルと考えた。
さらに療養型病院での勤務では、入院費が負担できないという理由で重症化するまで入院しない、やっと入れた特養から退去させられるからと治療途中で
も退院したがるなどの問題にも直面。老人医療には社会的要因も関わり、そこへの理解も必要であることを再認識した。
このようなキャリアを経て、S医師は老健施設長というセカンドキャリアに踏み出した。身体も心も診る、リハビリの指導で身体機能を回復・維持するという役割も担う。加えて、福祉を含む社会的要因を知ったことで、自宅に帰すのが適切か、別の施設か、地域連携をどうするのかといった視点も今の仕事に活きている。
「私にとっては、今は老人医療を極めるキャリアの集大成。何か大きなテーマを持つことで、どんな進路を進むべきか、何を経験すべきかが分かります」
- 老人保健施設 施設長
- 九州の国立医科大学出身。薬学部から医学部に転向。九州の大学病院、東京の民間病院に一般内科医として勤務後、九州の離島医療に従事。精神科医、リハ専門医の資格も取得し、療養型病院を経たあと、老健施設長に。
『自分しかできないこと』を『真摯』に。
そこで得た実績が次のキャリアにつながる
 臨床医、厚生労働省医系技官、民間企業など、多彩なキャリアを積んできた近藤俊之氏。現在は特定非営利活動法人VHJ機構で専務理事を務める。ダイナミックなキャリアチェンジを重ね、いずれにおいても実績をあげてきた近藤氏に、満足度の高いキャリア形成を図るためのヒントを伺った。
臨床医、厚生労働省医系技官、民間企業など、多彩なキャリアを積んできた近藤俊之氏。現在は特定非営利活動法人VHJ機構で専務理事を務める。ダイナミックなキャリアチェンジを重ね、いずれにおいても実績をあげてきた近藤氏に、満足度の高いキャリア形成を図るためのヒントを伺った。
臨床医から医系技官へ
熱意で周囲を動かす
臨床医から技官に、経営者にと、幅広い分野で活躍された近藤俊之氏。
慶應義塾大学医学部卒業後、小児科の臨床医としてキャリアをスタートさせる。小児科を選択したのは、子どもの成長、発達に関心があったこと、当時(1970年代後半)、自閉症や登校拒否、バタードチャイルド(被虐待児症候群)についての研究をしたいとの想いもあった。
そんなとき、先輩医師から「小児保健行政を2年程度経験すると視野が広がるのではないか」と助言があり、厚生省(現厚生労働省)に医系技官として入省。しかし配属されたのは、予想していたのとは違い、保険診療点数を決める医療課だった。
「自分には向かないと思った」と振り返るが、実際には目の前の仕事に真剣、かつ情熱的に取り組んだ。当時臨床検査の診療報酬が問題視されていたことから独自の改定案を作成。同僚からはとても実現不可能と言われたが、外部の人に働きかけ理解を得られて、その案が厚生省原案となり改定された。
真摯な想いを持ち、周囲を巻き込み、事を成していく。それはその後のキャリアでも一貫している。
十分な実績をあげながらも、新しい道へ進むべく、進路を模索。たまたま出会った、受託臨床検査のエスアールエル社に転職した。
「医療とは、メディカルスタッフと患者さんとの相互作用であり、医師はその中の、いちプレーヤーです。現場では自分達で医療が完成しているという意識に陥りがちですが、一歩外に出るとそうではないことに気づかされます」と、近藤氏。
行政の立場からみると医療の連続性、価値判断が重要であり、そこから診療報酬や医療制度全般を運営していく必要があることが分かる。民間の立場に立つと、「病院の下請けのようなもので、そこから病院をみると、また違うものがみえました」。
多彩な経験で広がった視野
医療の質向上に活かす
入社6年目に代表取締役に就任し、業務改革、意識改革、組織人事改革からなる経営方針で会社をけん引。16年間務めたのち、60歳で千葉県立病院事業管理者に移った。
「着任から3か月は自由にさせて欲しい」と申し出て、自治体病院の管理実態が企業とはあまりに違うことから、担当する7つの病院の現場を見て回った。近藤氏にも問題点は見えたが、上から押し付けるのではなく、現場で問題点を調査し改善案を策定してもらった。「当人達を巻き込むことで各自の意識が変わり、真の改革につながる。人が変わらなければ組織は変わらない」からだ。
「私ができることは終わった」との想いから3年で退任。全国社会保険協会連合会を経て、現在はNPO法人VHJ機構の専務理事を務める。
医療の質の向上を図るため、自主的な研究活動を行うとともに、データベースの構築・情報の提供、啓発活動を通じて保健・医療・福祉向上に寄与している。近藤氏の多彩なキャリアが礎となっていることは言うまでもなく、これまでの経験が存分に活きるセカンドキャリアである。
近藤氏はこう振り返る。
 社長時代は社内報へ多数寄稿。「心待ちにしていました」(元社員)
社長時代は社内報へ多数寄稿。「心待ちにしていました」(元社員)
「病院、医療は多文化組織であり、多民族組織です。病院の中にいると、院内だけでも十分に複雑で、さまざまな課題を抱えていますが、それでも見えるのは病院の中だけ。行政もまた、医療の枠組みしか見えない。両者の視点、さらに民間の視点を加えて病院や医療を俯瞰することで、初めて見えてくるものがあります」
約40年前、市民病院に移ったとき、異動前の大学病院とは異なり、小児病棟ではすべて付き添いが求められ、親の負担が重いことを知った。ナースセンターの隣の部屋をガラス張りにして付き添いのない子の病室にすることを提案したが、ナースの負担が増えるとして提案は通らなかった。
「当時は納得できませんでしたが、外から医療現場をみるとそう簡単にはいかないこと、課題によっては行政への働きかけが欠かせないし、民間のノウハウでの組織マネジメントが必要なこともわかってきます」
できることを成し遂げる
医師なら、なんでもできる
「自分では『落ちこぼれ転職』ではないかとも思いますが、強いて言うなら、与えられた場所で精一杯咲こうという気持ちがあったと思います」。近藤氏はそう振り返る。
「どこに行っても、優れた人はいる。それを真似るのではなく、自分だからできること、得意なことをする。私の場合は、さまざまな立場を経験し、医療を俯瞰してみることで、質向上に寄与するというのが、『自分にできること』だったのかもしれません。それがどなたかの役に立てば、自身も達成感が得られる。幸せなことだと思います」
多くの現場で必要とされてきたのは、保身に走らず、私欲を優先せず、課題を発見して真摯に向き合うことで、信頼を得てきたからだろう。
「目標を持って何かをする、熱中する、人を含む生物と関わる。これは高齢者の健康を維持するための3要素ですが、医師にも、病院経営にも、この3つが必要だと思います」と近藤氏。技官時代には、スピード感を持って改革を進めることから、ダッシュ君と呼ばれたこともある。自身がすべきことに、真摯に取り組み、周りを有機的に巻き込む。近藤氏の人生そのものとも感じる。
「一緒に働いていた人が相談に来てくれるのは、私にとって嬉しいことです。彼らにいつも話すのは、何かやりたいならやりなさい、やりたいことがないなら強みを活かしなさい、ということです。臨床医は人の命を預かる尊い仕事であり、緊張感が絶えません。その大変さを思えば、どんな道も歩けるはずです」
- 特定非営利活動法人VHJ機構 専務理事
- 昭和51年慶應義塾大学医学部卒業。同大小児科、横浜市民病院で臨床医を務めたのち、医系技官として厚生省(当時)保険局医療課、統計情報部衛生統計課に所属。秋田県福祉保健部保健衛生課長、医務薬事課長、厚生省保健医療局健康増進栄養課、精神保健課を経たのち、平成2年に株式会社エスアールエルへ転職、平成7年に代表取締役社長に就任。平成14年、東京エレクトロン社外取締役。平成18年千葉県立病院事業管理者(病院局長)へ転職。平成21年社団法人全国社会保険協会連合会の顧問、常任理事。平成25年に現職。







