MENU
CLOSE
エージェントサービス
知りたい・聞きたい

医師のキャリア形成には、「開業」という道もある。自身のスキルを存分に発揮する、ワークライフバランスを整える、高齢になっても現役を続けるなど、開業によって自己実現することも可能だが、一方で、ひと頃より経営環境が厳しくなっているという声も聞く。現在、開業しているのはどんな年代の医師で、どんなエリア、科目が多いのか。成功事例も交えて、開業の最新トレンドをおさえておきたい。日本医師会からもメッセージをいただいた。
「開業について積極的に検討している医師は増えていると思います。とくに最近は年齢層が幅広くなっていることを実感します」
医院開業のコンサルティングやマーケティングを専門とする日本医業総研の植村智之氏は、開業のトレンドについてそう説明する。
30代から60代など、開業を志す医師の年齢層が拡大。保険診療と自由診療の両方を標榜する医院の開業が増えるなどの傾向もみられる。開業のタイミングや立地、科目などについて、トレンドをみていこう。
タイミング
「以前から40代前半で開業する医師が多く、今も中心は40代ですが、最近は30代前半で開業を考える医師も増えています」と、植村氏。
30代前半から意識し始め、開業に関する勉強会に参加するなどして準備を開始。30代半ばで開業する、という例が散見され、中には大学院生の時点で開業のための情報収集を始める人もいるという。
医局制度がなくなり、若い医師も進路が自由に決められるようになって久しい。言い換えれば自分で進路を決めなければならないということであり、そのことも30代での開業に影響していると考えられる。
「いずれ開業したいと考えた場合、以前であれば、まずは経験を積み、スキルを高めながら機をみるというのが普通でした。しかし現在では、早くしなければほかの医師に先を越されてしまうという焦燥感が先に立ち、いち早く行動しようと考える人も増えてきているようです」
開業すれば誰でも一定の成功は得られる…。そういった時代は終焉し、現在では立地の優位性などの強みがなければ経営が立ち行かないということも考えられる。先に開業した先輩医師の苦境を見聞きする、という機会も以前より増えているだろう。そんななかで、競合に先を越されて患者を囲い込まれる前に自分が、と考えるようだ。
一方で開業年齢の高齢化、という現象も起きており、50代後半で開業を検討するケースも増えているという。大学に客員教授で残る、一般病院の院長や老健の施設長を請われるなど、新たなキャリアパスもあるものの、まだまだ診療の最前線で働きたいという医師は少なくない。そういう想いから、65歳前後で開業した医師もいるという。
このような医師の多くは、おおむね75歳前後まで現役を続けたいと考えており、子ども以外に後継者を育てて引き継ぐ、譲渡するといったプランのほか、閉院してもいいと考える医師も。事業欲というより、あくまでも自身の医師としてのキャリアを継続させるための開業だ。
「ベテラン医師がキャリアを継続させることは社会インフラという意味でも意義があると思います」
エリア
東京23区の場合、医師自身が居住しているエリア、とくに高所得者が多い世田谷区、目黒区、品川区などで開業したいという声が多いのは、従来から変わらない傾向。人気エリアをはじめ23区内には医院の数が多く、とくに内科についてはエリアによって飽和状態との声もある。
植村氏は「科目によっては、差別化によって成功することは可能」と分析。そのためには、「エリアを先に決めるのではなく、自身の得意なこと、したいことは、どのエリアにニーズがあるかを徹底的に調べることが重要です。飲食など、サービス業では開業に際し普通にやっている。医療でも同じことが求められます」
一方、地方都市は開業が少ない。実家の医院を継ぐという例はあるが、地方出身の医師でも地元に戻らないケースは今や少なくないし、地元で開業している親も継がせたいと思っていない例が増えているという。
そのような中で、最近見受けられるのが、介護のために地元に戻り、そこで開業したい、というケース。
「在宅医療の担い手が求められており、チャンスはあると思います。看護師が確保しにくい、都市部より住宅が分散しているため訪問診療時の移動に時間がかかる等の課題をどうクリアするかが考えどころです」
場所
立地面では、同じエリアでも駅前、住宅地、バス利用圏などさまざまな場所がある。都市部などでは飽和状態のエリアもあるため、最近は「希望エリア内で競合がいない場所」を強く望む医師が増えているという。
たしかに競合がいるかどうかは場所選びの重要なポイントであり、原則的には避けるのが基本である。ただしある程度の規模の町では、もはや競合のいないエリアは少ないので注意が必要だ。「競合がいないというセールストークにひかれて、誤った選択をしてしまうケースも散見される」と、植村氏は指摘する。
そもそも開業に相応しい立地ではないため、競合がいないような場所だった、というケースだ。大手が入っていて患者を取り込む隙がない、人の流れから外れた場所など、理由は幾つかあるが、「競合がまだいない」のではなく、「魅力のある立地ではないから競合がいない」のだ。


科目
最近の傾向として、植村氏は美容皮膚科の開業増加を挙げる。内科に次いで開業相談が多い科目だという。
「皮膚科は単価が安く、患者一人あたり3000円程度。内科で1日40人程度を診るのと同様の報酬を得るには、皮膚科では100人診る必要がありますが、自由診療の美容を加えれば単価が上がる。そういった事情から、保険診療と自由診療の両方を標榜する医院が増えています」
一昔前まで美容といえば手術治療が主流であり、手術すれば終了だったが、現在はアンチエイジングのためのボトックス注射やレーザー治療が中心で、一定期間が過ぎると再度治療に訪れる循環型の性質もある。ただし、この種の診療を行うには広告宣伝にコストがかかるほか、競合がいれば価格競争が激化するなど、経営が不安定になりやすい側面もある。保険診療の皮膚科でベースを固めつつ自由診療も増やしていく、という戦略が望ましいという。
そのほか不妊治療のクリニックもニーズが高まり、開業も増えつつある。この場合は質の追求が絶対であり、体外受精を担う胚培養士を教育して成果を出す、口コミで広げる、また精神的ケアもできる、などが肝要となる。美容皮膚科同様、保険診療と自由診療の両方を標榜し、実績とともに自由診療の領域を広げるというのが、最近の考え方だという。
一方、ここ数年、相次いだ心療内科の開業は収束した模様だ。
資金調達
開業資金は自己資金と金融機関からの借り入れで調達するが、教育費の負担が重いなどの理由で自己資金を用意できないケースも珍しくない。
開業後、経営が軌道に乗るまである程度の期間がかかるため、生活費の1年分程度は貯蓄を残しておく必要がある。それもあって、まとまった自己資金は出しにくいのだ。
「自己資金ゼロでも融資は受けられ、開業は可能です。マイナス金利政策によって金利はかなり低くなっており、融資面では当面、有利な状況が続くとみられています」
設備はリースが多く、スペースの都合もあって設備を増やすことはあまりない。分院を展開するといったケースでなければ多額の設備投資はないと考えてよさそうだ。
制度改正
制度改正が開業に影響を与えることとして、現在の注目は在宅医療の分野である。
「医師一人ではやれる規模に限りがありますが、前回の診療報酬改定で一部淘汰されたように、ある程度の規模があった方が安定する分野ではあります」。これから参入するなら、ネットワークを組んで地域をカバーするような姿勢が求められる。
「さらに大きいのが、今年4月の改定で設けられた在宅専門クリニックの基準です。施設系の訪問診療70%以下、重症患者50%以上、紹介元病院が5施設以上、看取りが年20件以上、95%以上在宅の患者といった基準を来年3月末までにクリアしないと、診療報酬が20%減算されます。居宅の訪問診療30%以上をクリアできないところが多く、規模が大きいほど基準を満たすのは難しい。そこで在宅専門クリニックから外れるため、外来を5%以上にしようとする動きが出てくる可能性があります」
開業を考える際には、それも競合になり得ることを知っておきたい。
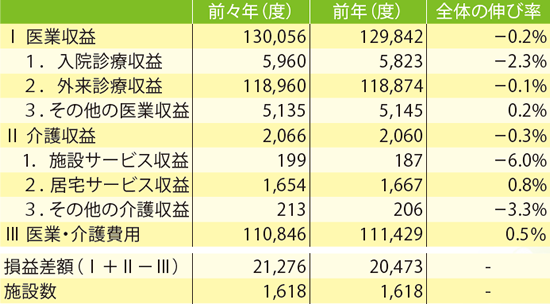
厚生労働省「第20回医療経済実態調査(医療機関等調査)報告」(平成27年実施)

船橋市立医療センターで循環器内科医として勤務したあと、近隣に、内科、循環器内科、心臓内科、糖尿病内科の「すぎおかクリニック」を開業した杉岡医師。

スタッフにも4つの理念が浸透。患者にも風通しのよさが伝わる
「手術後の継続的な治療を行う専門医として、地域の人々を未病のうちからサポートする…。そんな医療を行いたいと考えたのが、開業のきっかけです」
開業に関するセミナーに参加したり、経営学の本を読んだりと、約2年かけて開業を準備。医療センターに負担がかからないよう、早い段階から開業について話し合い、開業後も良好な連携が図られている。

ホテルライクで清潔感のある待合室
「病院の患者さんをそのままクリニックで受け入れられる状況を整えたものの、本当に来院してくれるのか、心配だった」という杉岡医師だが、いざ開業するとすぐに期待を上回る患者が集まった。長年、センターで信頼を得てきた、センターの患者が通いやすい場所に開業したといった要因もあるが、何よりのポイントはクリニックの姿勢にある。
「患者さんとはフラットな目線で向き合う。上から目線でも、下から目線でもなく、フラットな立場で親身に診察することを絶対としています」
検査の数値が好転せず、生活習慣が改善できていないと推察されても、強い注意は極力避ける。好転したことを探し、励ます。来院が億劫になったり、生活改善の意欲が持てなかったりすれば治療が進まず、患者にとっての不利益になるからだ。

待ち時間を快適にする工夫はスタッフからの提案
スタッフとは、「雇用者と被雇用者の関係ではなく、チームと考えています。スタッフが生き生きと仕事をし、ここで働いてよかったと思えるクリニックにしたいですね」と話す。スタッフから運営について提案が挙がることも多い。
ホームページでは症状別に考えられる疾患、治療方針、また「信頼と安心」「貢献」「成長」「絆」という4つの経営理念や施設の特徴を紹介。親切で頼れるクリニックであることが伝わってくる。ホームページを見たメディアから取材依頼もあるという。「クリニックをリードするクリニックになりたい」との想いで医療関係者の見学も受け入れる。外部からの目が入って自身やスタッフの成長が促される、という期待もある。
コンセプトを明確にし、それを徹底、浸透させていることが、患者の満足と開業成功の源泉となっている。

どんな戦略で開業し、どう展開するか。スタッフをどうマネジメントするか。開業を成功させるためのポイントを植村氏に聞いた。まず挙がったのは「経営者としての質を上げること」。
勤務医であれば医療以外のことはスタッフに任せられる。しかし開業医になれば、医師だけでなく、経営者としての役割も担うことになる。医療制度について熟知する、業界の動きを把握する、成功事例を研究するといった仕事も重要となる。
税金は税理士に、社会保険は社会保険労務士など、それぞれの専門家に任せることもできるが、「すべて人任せというのは感心できない。全体像をつかみ、おおまかなスキームは知っておきたい。事業展開やマネジメントにも大きく影響します」
最も重要なのは、コンセプトを打ち出すことだ。
「強みを活かし、弱みを上手く補うことが成功の秘訣。まずは自身の強みと弱みを把握することから始めてください」と、植村氏。
医師はもともと能力が高いため、あれもできる、これもできる、そのニーズが高いならそれも取り入れるなど、何でもやってしまいがち。しかし、そうしていると軸がぶれ、コンセプトが明確でなくなる。できることではなく、あくまでも「強みをいかす」、ということを念頭におきたい。何でもできることは必ずしもいいことではないのだ。
患者目線でしっかりしたコンセプトを構築し、それをどう戦略に活かすか、どう患者さんに伝えるかも重要である。
「ホームページを見比べてクリニックを選ぶ患者さんも増えています。コンセプトがしっかりしていれば、それに共感したスタッフを集めることもできますし、ホームページなどに打ち出しやすい。すると患者さんにも伝わりやすくなります」
地域の中でどう自らを活かしていくか、という視点も重要である。
「自身のキャリアをもっと役立てたい。今のままでは自分のしたいことができない。といった意識にとどまらず、地域をよくする、社会をよくする、という意識を持つこと。公共財として何ができるか。私利私欲ではなく、スタッフも幸せにする姿勢が、成功の方程式になります」
「反対意見を言ってくれるブレーンを持つことも重要。反対意見とは、自分にはない視点だからです」
この立地ではだめ、このCTはいらないなど、反対意見は耳障りだ。しかしすべて医師の思うように進め、誰の助言も聞き入れなければ手痛いしっぺ返しを食うこともある。イエスマンの設計士に依頼し、医師の思うように設計したら、動線が悪くてスタッフが働きにくいといった問題が起きた例もあるという。
妻など、家族も大事なブレーン。意見に耳を傾ければ、意外なヒントが得られるかも知れない。
開業すれば、医師であると同時に経営者としての責任も生じる。自身の生活設計だけでなく、開業資金の返済、スタッフの給料支払いも必要なので、経営に必要な知識は学んでおきたい。
何ができるかではなく、何が強みかを認識し、それが活かせるようなコンセプトを打ち出すことが何よりも重要。器用貧乏にならないよう、自分ならではのコンセプトが必須。
2025年をめどに地域包括ケアシステムの構築が進められる状況を踏まえると、地域医療の中に位置し、役割を果たすことも経営上必要。地域の特性と、自身のスキル、コンセプトがマッチするかを考えたい。
医師には気後れして進言できないという傾向もあるが、それでは裸の王様になる危険も。反対意見を言ってくれるブレーンを確保しておきたい。性格を熟知した家族の助言も参考になる。

開業にあたり、自らの専門性を地域で活かしたいという想いが強いと思いますし、それは十分に意義があることですが、同時に、医療界や制度の方向性についてもしっかり意識する必要があるでしょう。
たとえば2025年をめどに地域包括ケアシステムの構築が進められますが、そういった方向性を理解しないまま開業してしまうと、経営的に支障をきたすことも考えられます。高齢者が増える中、開業医には多疾病を総合的に診ること、また地域においては学校医、産業医など、社会的機能も求められます。厚労省もかかりつけ医を評価する方針であり、開業医には総合的な機能がより求められるようになるでしょう。
経済情勢がいい時期には、ほぼすべての開業医が成功しましたが、現在は苦心する例も出始めています。日本の医療費約40兆円のうち、医師の収入分は約4兆円。仮に30万人の医師でシェアすると一人当たり約1300万円になる計算です。医療費が削減され、医師が増えれば、平均以上の収入を得る医師がいる一方で、減ってしまう医師もいるのです。
これらを理解し、自身の技能・技術、知識を地域にどう役立てるべきかを考えることが重要だと思います。
社会的な視点も開業の成否を左右する要素です。医療保険について理解していない、処方している薬の値段も知らないでは経営も難しいでしょう。必要な処方であっても、患者さんが薬が高いことに不満を持てば、いずれ口コミで広がります。なぜその薬が必要なのかを説明するなど、勤務医の時から、患者目線、社会的視点を持つことの習慣をつけることも大事だと思います。
医療機関との連携という点においても、自らの責任を果たしたうえで、適切な連携を図っていかねばなりません。最適な連携先を確保することは医師の評判にもつながるでしょう。
このような連携のほか、情報収集や自己研鑽などの面でも、独自での活動には限界がありますので、開業後は医師会を活用するのが有効だと考えます。地域の医師と信頼関係を築くことで地域で求められていることを知り、そこで自身の役割を果たすことで、必要な開業医として地域に根ざすことができると思います。
仕事に打ち込むあまり、将来設計がおろそかになりがちな医師もいますが、年金については日本医師会が運営する「医師年金」を利用できます。基本年金の月払保険料は1万2000円。40歳から25年間(300ヵ月)加入すると、65歳から終身で月額約1万7600円の基本年金が受け取れます。加算年金もあり、月払いのほか、随時払いも可能。途中、資金が必要になれば、ペナルティなしで引き出せる(市中金利が付く)など、利用しやすいのが特長です。保険料の運用も順調です。
開業医に求められることは少なくありませんが、現在でも開業して成功している人は大勢います。状況を見極め、地域に必要な人材となって活躍していただきたいと願います。
日本医師会【医師年金】の特長と概要

常時10,000件以上の医師求人。専任のキャリアアドバイザーが、ご希望に合う転職をサポートします。
転職・アルバイトのご相談はこちら